Патогенные факторы риска рождения детей с признаками ДСТ и возможные пути их профилактики
Количество детей, у которых диагносцируют признаки врожденной дисплазии соединительной ткани, ежегодно увеличивается. Одним из крайних проявлений врожденной дисплазии соединительной ткани, легко выявляемым сразу при рождении и приносящим тяжелейшие страдания, является орофасциальная патология [1, 2, 5, 6].
Орофасциальная патология имеет стабильную тенденцию к росту. Так, в Западной Европе за последние 40 лет эта патология увеличилась в 2 раза. Особенно актуален этот вопрос для России. В мире больше нет таких стран, которые в ХХ веке пережили бы больше революций, войн, многомиллионных репрессий мирного населения, чем наша страна. На это накладывается нынешняя неутешительная демографическая ситуация. Согласно статистическим данным, естественная убыль населения России в последние годы составляет в среднем более 920 тыс. человек в год. В отличие от стран Западной Европы у нас не просто депопуляция, а настоящий демографический кризис: катастрофически падает еще и «качество» населения: 9 из 10 школьников больны. Только в Москве больше сотни тысяч пивных алкоголиков в возрасте до 14 лет. По официальным оценкам, в стране 4 млн наркоманов. Каждый год преждевременно умирает 450 тыс. трудоспособных мужчин, 300 тыс. россиян в год погибает от табакокурения, 70 тыс. молодых людей умирает от наркотиков. Следствием этого является то, что генофонд большинства наций и народов России выбит под корень [4, 10].
Наиболее часто из всех видов орофасциальной патологии встречаются врожденные расщелины верхней губы и неба. Они входят в большую пятерку уродств, занимая по частоте 2-е место.
По данным ВОЗ, рождаемость детей с расщелинами верхней губы и неба в мире в среднем составляет 1, 5 на 1000 родившихся. Почти каждая 5 типичная расщелина верхней губы и неба является компонентом тяжелого синдрома [1, 5, 7].
Ежегодно в Российской Федерации рождается около 30 тысяч детей с врожденными и наследственными заболеваниями, среди которых от 3500 до 5000 — с патологией лица и челюстей [3]. Частота рождения детей с врожденными расщелинами губы и неба по Омскому региону составляет 1:653 по городу, 1:685 по области, в среднем на 1000 живорожденных младенцев по региону рождается 1.49 с врожденными расщелинами губы и неба [5].
Врожденные расщелины челюстно-лицевой области — мультифакториальный врожденный порок развития, на формирование которого влияет множество факторов.
Поэтому особую значимость приобретает необходимость изучения причин и условий, формирующих эту патологию в каждом конкретном регионе.
Особую значимость эти исследования приобретают для женщин группы риска, проживающих в крупных промышленных городах. К числу таких городов относится и Омск, крупный центр нефтехимической промышленности и военно-промышленного комплекса Западной Сибири. В Омске, занимающем по площади лишь 0,37 % территории области, проживает 53 % населения. В городе сконцентрировано более 95 % промышленного производства области и около 15 % — Западно-Сибирского региона. Интенсивное развитие промышленности привело к значительной антропогенной нагрузке.
В масштабах области Омску принадлежит:
- 71 % суммарных выбросов загрязняющих веществ в атмосферу;
- 83 % выбросов от стационарных источников;
- 61 % выбросов от автотранспорта;
- 98 % от общего сброса сточных вод [5].
Нам представлялось интересным изучить влияние некоторых факторов риска на рождение детей с врожденными уродствами в Омском регионе.
Была поставлена цель: изучить влияние возраста матери, месяца зачатия, курения и особенностей рациона питания на рождение детей с врожденными уродствами в Омском регионе.
Для достижения поставленной цели были разработаны задачи:
- Провести социологическое исследование женщин, дети которых родились с врожденными расщелинами губы и неба.
- Провести анализ полученных данных с выделением сроков и факторов риска.
Материал и методы исследования
Проведено анкетирование 58 женщин, дети которых родились с врожденными расщелинами губы и неба и в 2010—2011 годах проходили лечение в детском челюстно-лицевом отделении БУЗОО ГБ3. У каждой матери собирался подробный анамнез жизни, данные о протекании беременности, выяснялось наличие заболеваний внутренних органов и систем. Методом выкипировки определены сроки зачатия. Женщины с сахарным диабетом и выраженными заболеваниями внутренних органов в обследование не включались.
Результаты исследования
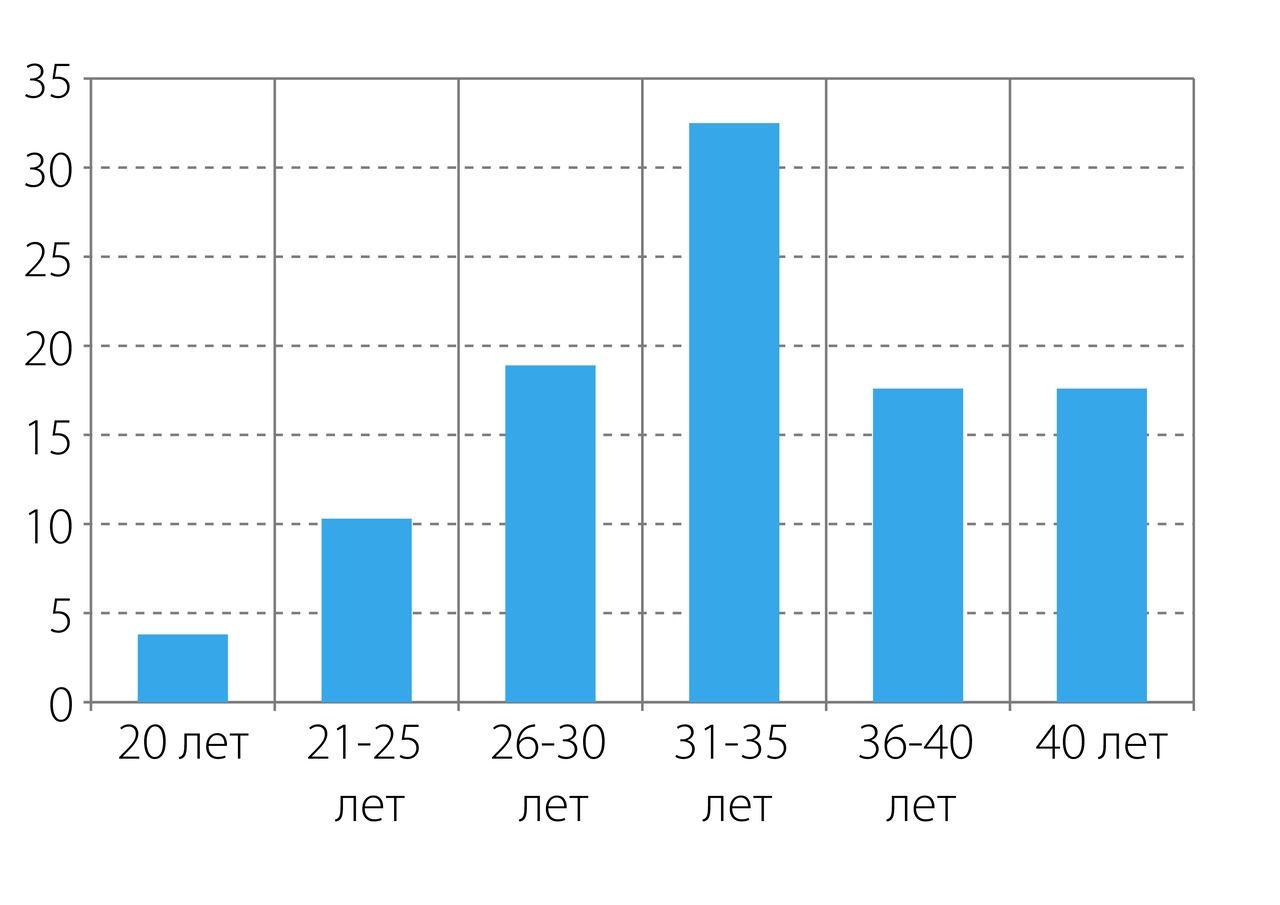
Распределение обследованных по возрасту на момент зачатия приведено на рисунке 1.
Как свидетельствуют полученные данные, 67 % обследованных на момент зачатия были старше 30 лет. Наиболее часто дети с расщелинами рождались у женщин в возрасте 31—35 лет (32,7 %). На втором месте шел возраст 26—30 лет (18, 9 %), на третьем — 36—40 лет (17,6 %).
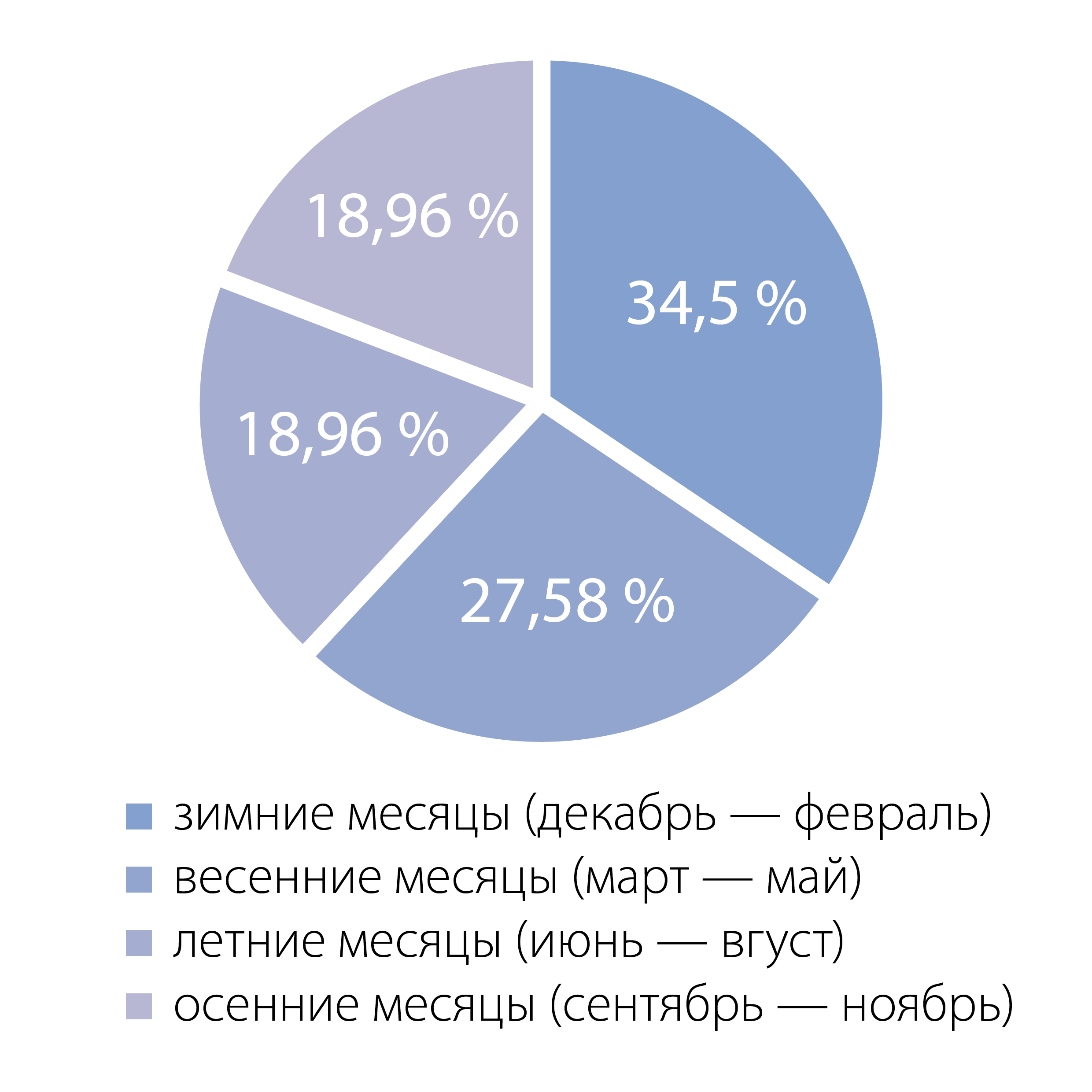
Распределение обследованных по временам года на момент зачатия приведено на рисунке 2.
Как свидетельствуют полученные данные, большинство детей с расщелинами были зачаты в зимние месяцы (34,49 %). На втором месте весенние месяцы (27,58 %). Анализ по месяцам показывает, что наиболее часто порочное зачатие происходило в декабре (20,68 %). В Омском регионе в этот месяц продолжительность светового дня не превышает 7 часов 30 минут и преобладают пасмурные и облачные дни (в среднем 19,3 дня пасмурные и облачные). Данные опроса свидетельствуют, что на момент зачатия 38 человек (65 %) были активными курильщиками и норма выкуренных сигарет составляла от 1 пачки в день и больше.
У всех обследованных в рационе преобладала углеводистая пища (картофель, макаронные изделия). Все обследованные употребляли картофель и корнеплоды, выращенные в Омском регионе. Как показывают литературные данные, уже через 3 месяца после начала хранения (для Омского региона это конец ноября — декабрь) в картофеле и корнеплодах начинает снижаться количество витаминов. Особенно резко уменьшается содержание витамина С (на 15—20 %), чуть меньше — витаминов группы В [8, 9]. Мясо употреблялось реже. Фрукты — очень редко. Все фрукты покупались на базарах и были завезены из южных регионов (Узбекистан, Казахстан, Киргизия).
Можно ли уменьшить процент рождения детей с орофасциальной патологией? Как свидетельствуют данные последних лет исследований, 38 % врожденных уродств относятся к категории «семейных» и 62 % — к категории «спорадических». Но и во второй группе определенный процент приходится на наложение действия патогенных факторов на имеющиеся у родителей малые рецессивные признаки. Поэтому нам кажется целесообразным наряду с другими методами профилактики врожденной патологии (ведение здорового образа жизни, ранняя постановка на учет по беременности и др.) введение обязательного медико-генетического консультирования населения России. Многие скажут, что это утопия. Но ровно 100 лет назад полной утопией казалось обязательное ежегодное флюорографическое обследование. К сожалению, приходится признать, что в настоящее время в нашей стране медико-генетическое консультирование развито слабо. На сегодняшний день в стране работает 80 медико-генетических консультаций. Для нашей огромной страны это откровенно мало. Как правило, к услугам медицинских генетиков обращаются те, в семьях которых уже произошло рождение детей с врожденной патологией.
Основными задачами медико-генетического консультирования являются:
- Установление точного диагноза заболевания.
- Определение типа наследования этого заболевания в данной семье.
- Расчет степени риска повторения заболевания в семье.
- Объяснение родителям смысла медико-генетического прогноза.
Медико-генетическое консультирование проводится в 3 этапа.
На первом этапе проводится дифференциальная диагностика с использованием специальных генетических методов исследования: клинико-диагностического, генеалогического, дерматоглифического, цитогенетического, биохимического, а также различных параклинических методов. Сбор родословной должен быть выполнен с большим вниманием и включать информацию минимум о трех поколениях. Особое значение имеет выявление кровного родства между супругами, сведения о мертворожденных, выкидышах, рождении детей с врожденной патологией различных органов и систем в других поколениях.
На втором этапе, после установления диагноза и типа наследственной передачи, проводится определение прогноза потомства.
На третьем этапе проводится собственно медико-генетическое консультирование, целью которого является разъяснение обратившимся пациентам генетического риска возникновения заболевания, характера его течения. При этом даются советы по профилактике рождения больного ребенка, современным методам доклинической диагностики и терапии. Этот последний этап работы врача-генетика является самым важным, так как он в конечном счете определяет эффективность консультации. Если пациенты неправильно поймут заключение или не будут ему доверять, в семье может случиться трагедия — рождение ребенка с врожденной патологией.
Выводы
Как свидетельствуют полученные данные, в последние годы наблюдается рост числа лиц с признаками дисплазии соединительной ткани и ее крайней выраженности — орофасциальной патологии. Особенно актуально это для России. Проведенное нами анкетирование женщин группы риска, проживающих в Омском регионе, показало, что возраст матери, месяц зачатия, курение и особенности рациона питания на фоне действия других неблагоприятных факторов могут способствовать неправильному формированию органов плода, что приводит к рождению детей с врожденными уродствами.
С целью уменьшения риска рождения детей с врожденными уродствами считаем необходимым:
- Усиление санитарно-просветительной работы среди населения.
- Раннюю постановку на учет по беременности.
- Активную пропаганду здорового образа жизни.
- Введение обязательного медико-генетического консультирования, в первую очередь для лиц детородного возраст из групп риска (группы риска определяются для каждого отдельного региона).
ЛИТЕРАТУРА
- Баландина А. В. Клиническая характеристика проявлений дисплазии соединительной ткани у больных с врожденной расщелиной верхней губы и неба: Автореф. дис. … д-ра мед. наук / А. В. Баландина. — Ставрополь, 2011. — 22 с.
- Баландина Е. А. , Симановская Е. Ю. , Зайцева Н. В. Вопросы медицинского и социального здоровья детей Пермского региона // Врожденная и наследственная патология головы, лица и шеи у детей: актуальные вопросы комплексного лечения: Сб. мат. конф. — М.: МГМСУ, 2002. — С. 1923.