О взаимосвязи между окклюзией и состоянием височно-нижнечелюстного сустава
Хронические заболевания позвоночника, головные боли, мигрень, травмы, боли или шумы в области височно-нижнечелюстного сустава, звон в ушах, невралгии тройничного нерва или даже необъяснимые боли по типу пульпитных — многим пациентам и врачам хорошо знаком этот комплекс симптомов.
Важной составляющей подобной клинической картины является функциональный компонент, поскольку зачастую существует тесная взаимосвязь симптомов со статической или динамической окклюзиями. Изучение данной взаимосвязи требует междисциплинарного подхода. В статье будет рассмотрено соотношение характеристик скелетной конфигурации черепа пациента, его прикуса и коэффициентов нагрузки с последующим выявлением риска возникновения повреждений и травм нижнечелюстного сустава (TMJ). Рассмотрим функции жевательных зубов: Человек использует их для пережевывания пищи, для общения (разговор, мимика и т. д.), для дыхания и для индивидуального управления стрессом (кусание, скрежет, сжатие). Сжатие и скрежет зубами для многих стоматологов представляются некими неблагоприятными условиями, которые необходимо устранить.
Тем не менее эти парафункции важны и целесообразны, поскольку они представляют собой способы снятия стресса и снижения уровня агрессии [1].
В экспериментах с участием животных уже было полностью подтверждено, что агрессивное кусание в стрессовой ситуации существенно снижает содержание нейромедиаторов (адреналина, норадреналина) в крови, а также уменьшает степень поражения слизистой желудка [2]. Количество стресс-ассоциированных гормонов АКТГ (адрено-кортикотропных гормонов) (рис. 1), FOS-белков (маркеров нейрональной активности) в мозге крысы [3] и медиаторов стресса CRF (фактор высвобождения кортикотропина) в мозге подопытных животных становится значительно меньше. Кроме того, можно доказать, что все вегетативные функции организма, такие как температура тела, кровяное давление, частота сердечных сокращений, количество иммунологических клеток крови (гранулоциты, лейкоциты) непосредственно связаны с парафункциональной активностью: все они реагируют на снижение уровня стресса при кусании и сжатии зубов. На данный момент в экспериментах с участием людей удалось подтвердить, что уровень хромогранина А (ChrA) в человеческой слюне — одного из наиболее изученных стресс-маркеров — может существенно снижаться при кусании и сжатии зубов (механизм снижения стресса) [4]. А что если окклюзия неправильная? Дисгармония окклюзии ведет к значимому повышению уровня допамина в стриатуме, что, в свою очередь, повышает уровень допамина в гипоталамусе, а также допамина и норадреналина во фронтальной коре [5]. Кроме того, большая часть так называемой эмоциональной схемы (лимбическая система; миндалевидное тело, гипоталамус) значительно активируется [6], что повышает уровень нейромедиатора и тем самым уровень стресса и болевую чувствительность.
В этом отношении жевательные зубы выполняют не только задачу по измельчению пищи; они берут на себя функцию управления стрессом, подчиняясь комплексу физиологических функций нашего организма [7], а также призваны воспринимать нагрузки, достигающие 500—700 Н.
К сожалению, при неправильном направлении векторов силы и чрезмерной нагрузке могут страдать такие структуры ЧЛО, как мышцы, связки, сухожилия, костные структуры и ВНЧС. В частности, могут возникнуть следующие виды патологии:
- подвижность зубов,
- патологическое истирание,
- переломы,
- смещение зубов,
- повышенная чувствительность зубов,
- дефекты в пришеечной области,
- дефекты пародонта,
- клиновидные дефекты,
- патология ВНЧС (рис. 1).
Как уже было сказано ранее, в зависимости от направления нагрузки в жевательном аппарате могут действовать силы, достигающие 500—700 Н [8, 9].
Если векторы этих сил направлены неблагоприятным образом, они могут привести к перегрузке артикулярных структур височно-нижнечелюстного сустава и, тем самым, к их изменению [10]. Регрессивные изменения костных артикулярных структур особенно часто происходят при наличии скелетного класса II, при котором данное состояние в высокой степени коррелирует с сильным наклоном окклюзионной плоскости [11].
Для определения направления нагрузки используется трехмерное расположение окклюзионной плоскости. Окклюзионная плоскость сама по себе представляет «наклонную плоскость», если векторы усилий больших жевательных мышц-аддукторов вызывают смещение миндалин и нижнечелюстного сустава в возвратно-краниальном направлении.
Данный феномен дополнительно усиливается при наклоне зубных бугорков и направляющих поверхностей [7]. При подобной конфигурации увеличивается частота и амплитуда движения мышц [12], что приводит к сверхнагрузке структур жевательного аппарата. Основная причина состоит в том, что окклюзионные контактные пункты моляров сразу же воспринимаются неврологической системой как неудобные и раздражающие [13], это приводит к появлению компенсационного движения. В результате вектор силы действует возвратно-краниально.
Исследования однозначно подтверждают описанную выше взаимосвязь и говорят о том, что вертикальные направляющие и окклюзионная плоскость, имеющая сильный наклон, вызывают смещение нижнечелюстного сустава [14, 15]. Ранее было упомянуто, что ВНЧС, имеющий возвратно-краниальное смещение как на нейропсихологическом [5], так и на нейровегетативном уровне [6], представляет собой значительный стресс для организма.
Недавнее исследование Кубейна — Мезенбурга и др. показало [16], что в подобных случаях синовиальный аппарат ВНЧС может разрушаться, что влечет за собой существенное ухудшение питания брадитрофных тканей и регрессивные изменения хрящевых и костных структур.
Клинический случай
Лечение пациентки проводилось на кафедре краниофациального развития и практической стоматологии Стоматологического колледжа Канагава (Йокосука, Япония) (директор — профессор С. Сато). В 1998 году пациентка обратилась с жалобой на боли в области височно-нижнечелюстного сустава с обеих сторон.
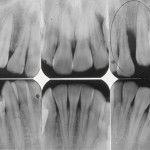
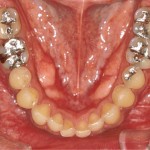
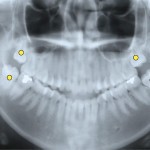
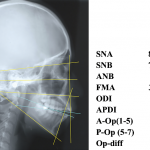
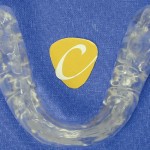
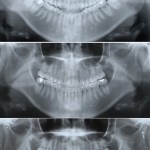
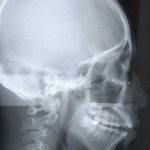
Кроме того, предъявляла жалобы на наличие субъективного стресса, скрежета и сжатия зубов (рис. 2, 3). Панорамная рентгенография (рис. 4) показала наличие 4 ретенированных смещенных зубов мудрости и очень маленький размер головок нижней челюсти. Рентгенограмма демонстрирует неправильную окклюзию, скелетный класс II, ретрогнатию нижней челюсти и открытый прикус во фронтальном отделе. Окклюзионная плоскость имеет сильный наклон (рис. 5). Клиническое обследование пациентки не выявило наличия кариеса. Жевательные мышцы с обеих сторон демонстрируют существенный гипертонус, пальпация болезненная. С клинической точки зрения суставы демонстрируют существенную чувствительность при пальпации. Открывание рта болезненно, ограничено в пределах 34 мм. После удаления всех зубов мудрости при помощи накусочной площадки (рис. 6) была скорректирована окклюзия. Накусочная площадка была изготовлена по данным кондилографии. Изготовленная площадка соответствует концепции окклюзии венской школы профессора Славичека; таким образом, возможно целенаправленно изменить наклон окклюзионной плоскости, добиться клыкового ведения и разгрузки структур ВНЧС.
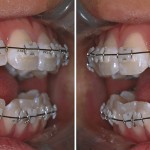
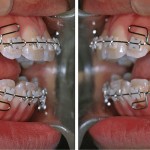
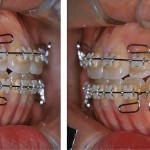
- Рис. 1а. Пародонтальный карман на верхнем боковом резце как следствие парафункциональной активности (красный кружок).
- Рис. 1б. Двусторонний нижнечелюстной валик в качестве признака перегрузки (стрелки).
- Рис. 2. Фото в анфас 18-летней пациентки до начала лечения в 1998 году.
- Рис. 3. Фото в профиль 18-летней пациентки до начала лечения в 1998 году.
- Рис. 4. Ортопантомограмма 18-летней пациентки до начала лечения в 1998 году: видны уменьшенные, видоизмененные мыщелки; зубы мудрости (18, 28, 38, 48) к этому моменту были уже удалены.
- Рис. 5. Рентгеновский снимок до начала лечения.
- Рис. 6. Накусочная площадка.
По истечении 4 месяцев использования накусочной площадки пациентка отмечала существенное уменьшение болей, вследствие чего лечащие врачи приняли решение о переходе к следующему этапу формирования здоровой окклюзии (рис. 7 а—в).
- Рис. 7a. Определенная последовательность лечения; выравнивание.
- Рис. 7б. Формирование здоровой окклюзии с помощью MEAW по профессору Сато (Япония).
- Рис. 7в. Корректировка окклюзии при помощи 016-дюймовой австралийской проволоки.
Ортодонтическое лечение было разделена на фазу выравнивания (рис. 7a), фазу формирования здоровой окклюзии с помощью MULTILOOP-EDGEWISE-ARCH-WIRE (MEAW) и межчелюстной эластичной тяги (рис. 7 б, в), а также фазу корректировки окклюзии при помощи 016-дюймовой австралийской проволоки и эластичной тяги. Спустя 2 года активного ортодонтического лечения брекеты были сняты. Результаты обследования после завершения лечения отчетливо показывают выравнивание окклюзионной плоскости (рис. 8, 9б).
Прямое сравнение рентгеновских снимков до и после терапии (рис. 9 а, б) лучше всего демонстрирует результат.
- Рис. 8. Последовательность панорамной рентгенографии: до (вверху), сразу после (в центре) и через 4,5 года после окончания лечения.
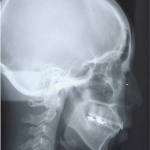
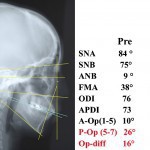
- Рис. 9а. Рентгеновский снимок до начала лечения: увеличение вертикальных размеров, выраженный наклон окклюзионной плоскости, открытый прикус во фронтальном отделе и уменьшенные, видоизмененные ВНЧС.
- Рис. 9б. Рентгеновский снимок после лечения; вертикальный размер в сравнении с начальным результатом диагностики уменьшен, окклюзионная плоскость существенно выровнена, и открытый прикус отсутствует.
Также вертикальный размер был уменьшен и профиль пациентки был в значительной мере улучшен, что доказывают снимки в профиль при непосредственном сравнении (рис. 11). Субъективно пациентка указала на отсутствие жалоб.
- Рис. 10. Рентгеновский снимок после лечения.
- Рис. 11. Фото в профиль после лечения.
Все ощущения при пальпации и боль при нажатии в области жевательных мышц и ВНЧС исчезли. Открывание рта свободное. Очередное обследование, проведенное спустя 4,5 года, показало такой же результат. К этому моменту было выполнено дополнительное радиологическое обследование ВНЧС пациентки. В 6-летний период четко прослеживаются прогрессивные изменения ВНЧС.
Вывод
Данный клинический эпизод подтверждает научные истины, которые гласящие, что окклюзия находится в тесной взаимосвязи с нагрузкой и разгрузкой артикулярных структур ВНЧС.
Таким образом, данный параметр имеет большое значение в процессе лечения пациентов в рамках повседневной практики. Тем самым, «управление» окклюзионной плоскостью может осуществляться у пациентов всех групп, а также во всех дисциплинах современной стоматологии, которые занимаются реконструкцией окклюзии.
Cписок литературы находится в редакции.