Прямая и непрямая реставрация — компаньоны или соперники?
К. Шеуджен
врач-стоматолог, частная практика (Краснодар)
Современная реставрационная стоматология развивается достаточно быстро, склоняясь все больше и больше в сторону минимально инвазивных решений. Это, безусловно, требует от врача больших усилий и, как правило, обходится несколько дороже «классических» вариантов как для врача, так и для пациента. Но преимущества минимальной инвазивности неоспоримы: сохранение большего количества структур зуба. И именно этот фактор будет диктовать в конечном итоге прогноз и срок службы таких клинических решений.
На данный момент существует несколько критериев выбора между прямой и непрямой реставрациями в области жевательной группы зубов. Самый радикальный, на наш взгляд, размер дефекта по отношению к межбугорковому расстоянию, которое в иностранной литературе именуется «intercuspal distance». Практически все исследования, имеющиеся на сегодняшний момент в открытом доступе, показывают, что при наличии дефекта твердых тканей зуба протяженностью более 50 % этого расстояния прямые реставрации проигрывают непрямым. Также свои коррективы в выбор методики восстановления будут вносить толщина бугров, расположение полости и возможности клиники и самого пациента. Именно совокупность факторов, как правило, лежит в основе выбора в пользу прямой или непрямой реставрации.
Преимущества минимальной инвазивности при лечении кариозных поражений неоспоримы: сохранение большего количества структур зуба после вмешательства.
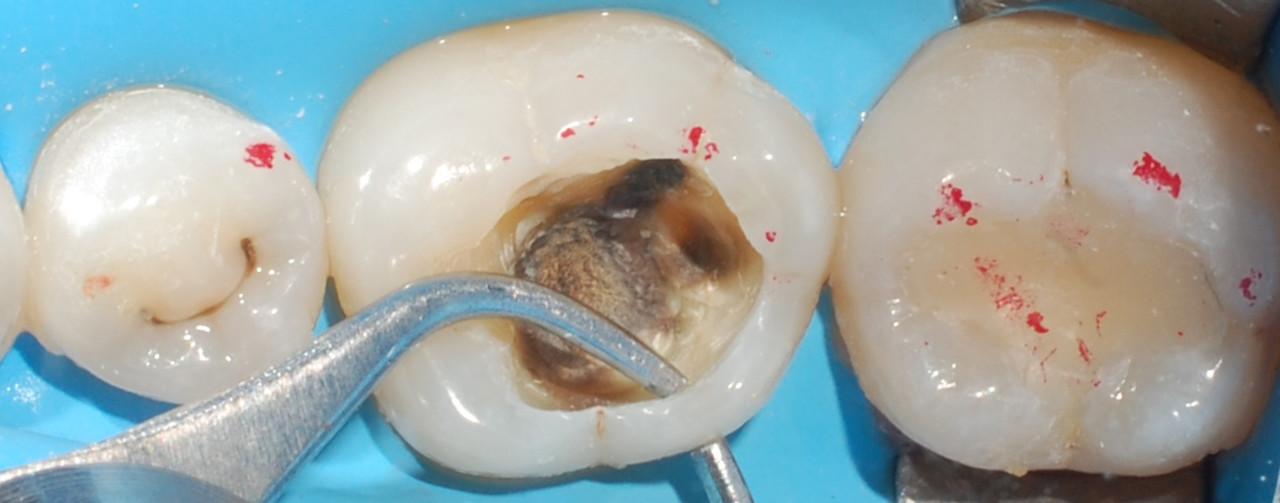
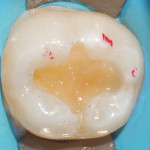
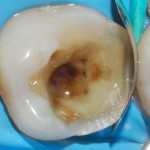
В представленном клиническом случае пациентка находится на этапе плановой санации полости рта. Несостоятельная реставрация зуба 3.6, вторичный кариес. Замена реставрации зуба 3.7 была проведена вследствие жалоб пациентки на эстетику. До этапов изоляции и препарирования нами был проведен контроль расположения окклюзионных контактов: границы любой реставрации и пункты окклюзионных контактов не должны совпадать (рис. 1).

Рис. 1. До этапов изоляции и препарирования был проведен контроль расположения окклюзионных контактов.
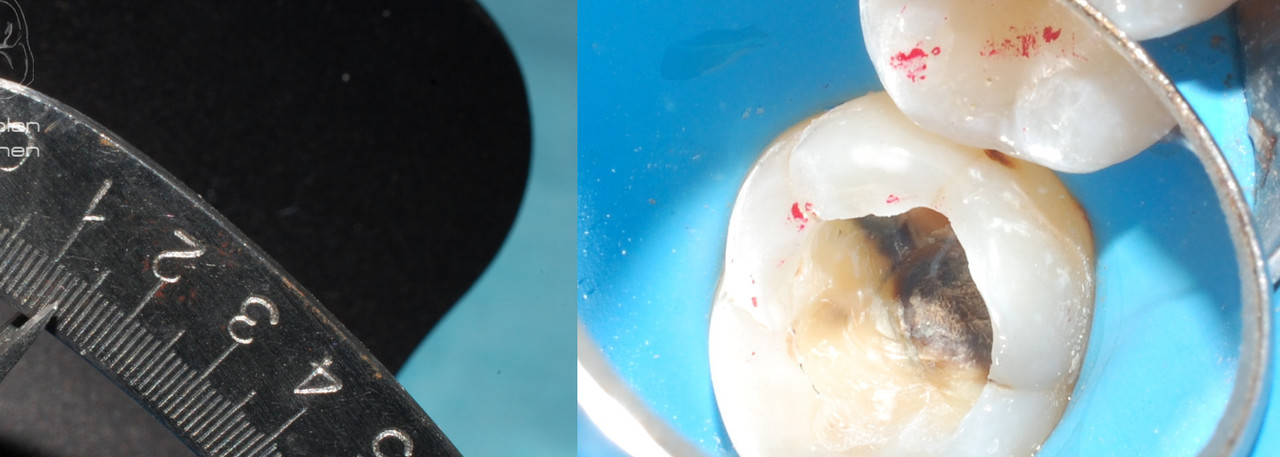
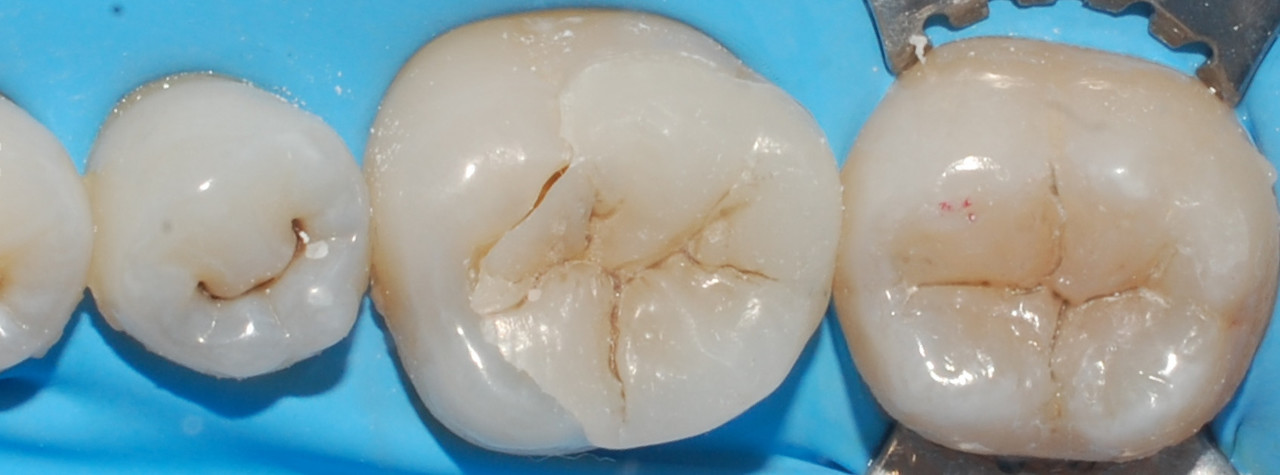
После удаления старых реставраций были обнаружены участки пигментированного дентина: как СID, так и CAD. До удаления нависающих краев была проведена оценка толщины язычного бугра — она составила менее 3 мм. Исходя из этого, приняли решение редуцировать его вплоть до исчезновения нависающих краев, но не менее 1,5 мм. Полость переведена в дефект 2-го класса по причине скрытого кариозного процесса дистально и линии трещины на дистальном краевом валике (рис. 2, 3). Решение о редукции щечных бугров было принято с целью смещения границ будущей реставрации из зоны окклюзионных контактов.
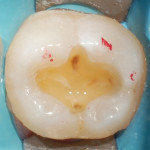
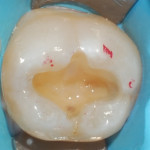
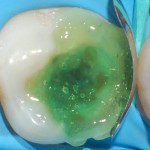
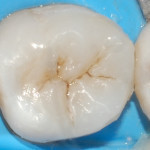
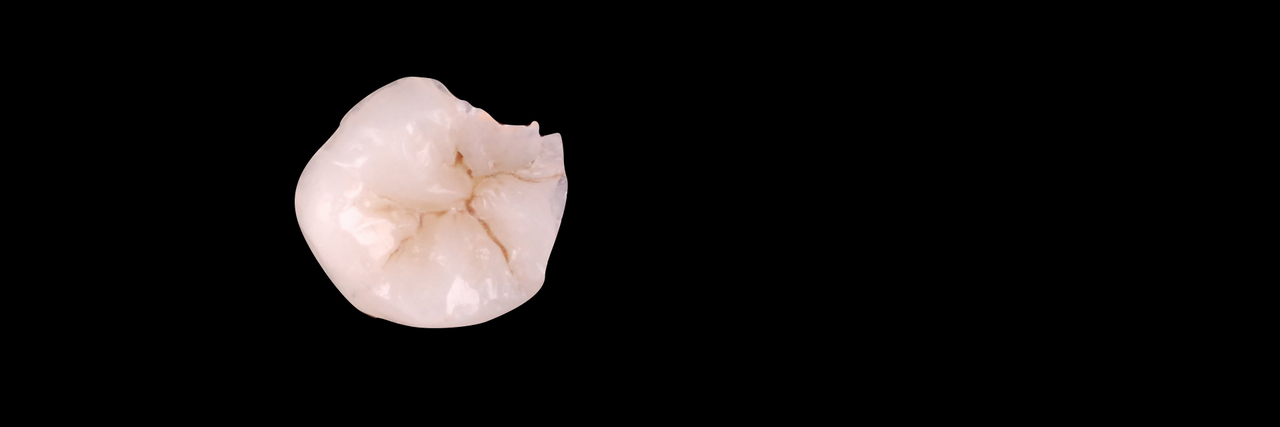
Твердосплавным бором был удален весь некротический дентин до плотного пигментированного слоя. После удаления реставрации зуба 3.7 полость была сформирована таким образом, чтобы отсутствовали участки эмали без дентинной поддержки, а окклюзионные контакты не совпадали с ее границами (рис. 4). Полость 3.7 была подготовлена по схеме упрощенного спиртового протокола, адаптационный слой был сополимеризован с адгезивной системой (рис. 5). Для восстановления слоя дентина был использован материал с насыщенным оттенком (рис. 6). Для восстановления эмалевого слоя был выбран светлый оттенок. Характеризация фиссур проведена миксом коричневого и черного пигментов (рис. 7). После этого был снят двуслойный одноэтапный оттиск силиконовой слепочной массой и передан в лабораторию. На полученной разборной модели нами была изготовлена композитная реставрация с контролем окклюзионных взаимоотношений.
- Рис. 4. Вид сформированной полости.
- Рис. 5. Полость зуба 3.7 подготовлена по схеме упрощенного спиртового протокола.
- Рис. 6. Для восстановления слоя дентина был использован материал с насыщенным оттенком.
- Рис. 7. Характеризация фиссур проведена миксом коричневого и черного пигментов.
Примерка реставрации проводилась уже после изоляции сегмента зубного ряда и удаления налета с помощью AirFlow. На фото отчетливо виден «зазор», который образовался в результате «недосадки» реставрации. Он был оставлен намеренно, для возможности извлечения работы без ее повреждения (рис. 8).
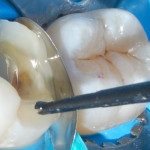
Перед этапом фиксации были установлены секционная матрица и клин — во избежание попадания протравочного геля и компонентов адгезивной системы на соседний зуб, а также во избежание апикального смещения излишков фиксационного материала (рис. 9). Адгезивная подготовка проводилась также по упрощенному спиотовому протоколу (рис. 10). Для фиксации был выбран текучий композит повышенной вязкости того же оттенка, который использовался в качестве эмалевого слоя при изготовлении вкладки (рис. 11). После окончательной полимеризации проведены финишная шлифовка и полировка реставрации (рис. 12).
- Рис. 9. Перед этапом фиксации были установлены секционная матрица и клин.
- Рис. 10. Адгезивная подготовка проводилась по упрощенному спиртовому протоколу.
- Рис. 11. Для фиксации был выбран текучий композит повышенной вязкости.
- Рис. 12. После окончательной полимеризации проведены финишная шлифовка и полировка.
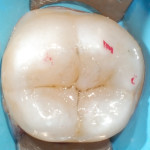
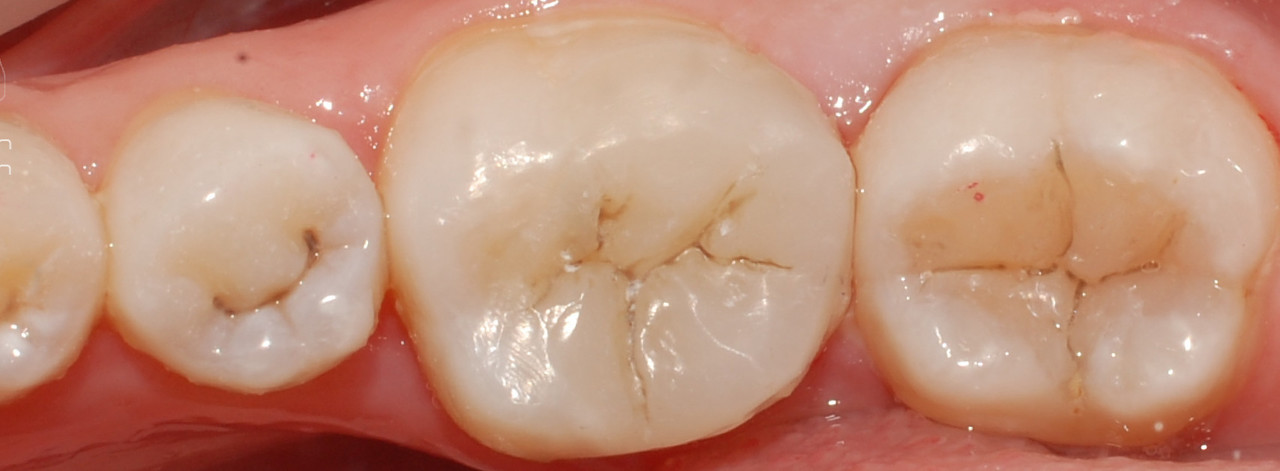
Вид реставрации сразу после снятия раббердама и контроля окклюзионных взаимоотношений — на рис. 13. Вид непрямой реставрации вне полости рта представлен на рисунке 14.
Подобное клиническое решение, безусловно, является вариантом выбора. Однако к неоспоримым его преимуществам можно отнести снижение полимеризационного стресса, сокращение рабочего времени и времени пребывания пациента в стоматологическом кресле. Но самое главное — возможность более точного, простого и контролируемого расположения бугров и других анатомических структур зуба по сравнению с прямым методом с возможностью перекрытия несостоятельных участков, а значит достижения более предсказуемого результата.