Непосредственное протезирование на имплантатах
Метод лечения с использованием дентальных имплантатов, являясь достаточно безопасным и эффективным, на сегодняшний день практически не вызывает сомнений, однако немало пациентов по-прежнему предвзято относятся к имплантологическому лечению, стараясь обойтись классическими методами протезирования.
Дело в том, что пациенты все больше уделяют внимание качеству своей жизни в период лечения, а он, как известно, при стандартной процедуре двухэтапной имплантации после установки имплантата затягивается до трех и даже до шести месяцев. Слишком длительный период заживления перед установкой окончательной ортопедической конструкции при имплантации не может конкурировать со временем, необходимым для установки мостовидных конструкций.
Совершенно очевидно, что любой протокол, позволяющий провести безопасное и эффективное лечение быстро и не нарушая деловой активности пациента, позволяет повысить вероятность получения согласия пациента на имплантологическое лечение.
Многие авторы в своих исследованиях подтверждают возможность уменьшения периода ожидания между установкой имплантата и протезированием на нем [1—4]. При описании результатов непосредственного (немедленного) протезирования у пациентов, которым в одном случае имплантат был установлен сразу после удаления зуба, в другом — в область давно отсутствующего зуба, в большинстве случаев отмечается успешный результат лечения.
Концепция непосредственного протезирования заключается в фиксации абатментов и временных коронок сразу после установки имплантатов. Подобная методика уже применялась ранее, более 20 лет назад, когда пластинчатые имплантаты нагружались сразу после их установки [4, 6].
К требованиям для непосредственного протезирования относятся:
- наличие кости хорошего качества (тип DI или DII);
- возможность установить имплантат длиной 10—16 мм;
- наличие адекватной зоны кератинизированной десны;
- способность защитить приживающиеся имплантаты от чрезмерной окклюзионной нагрузки. Этого можно достичь, когда соседние зубы могут выключить протез на имплантатах из окклюзии [2, 5].
Необходимо заметить, что одноэтапная имплантация и непосредственное протезирование показаны не только при наличии здорового (зажившего) альвеолярного гребня. Часто при удалении зубов есть возможность установить имплантаты в лунки сразу после экстракции, затем фиксировать абатменты, ушить лоскуты и цементировать временный протез. В подобных случаях имплантаты должны быть длиннее корней зубов, улучшая соотношение внутрикостной и внекостной части конструкции и обеспечивая лучшую стабильность.
Техника установки имплантатов
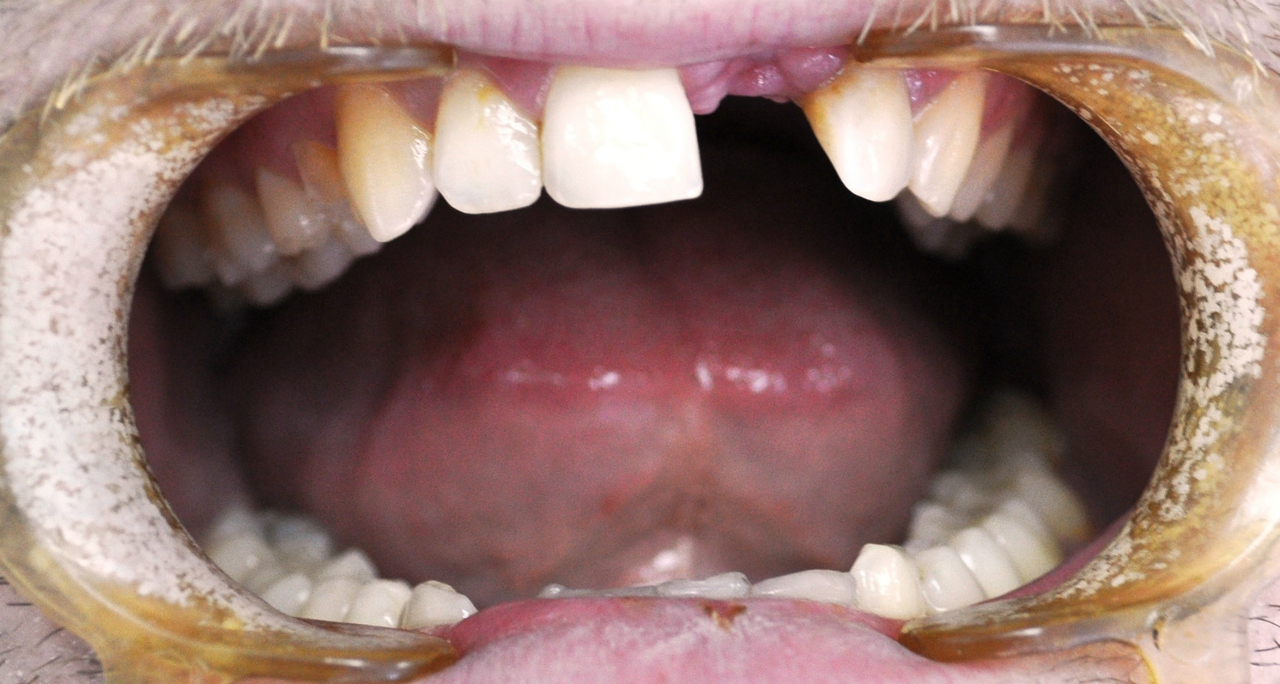
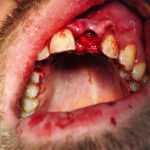
Еще до установки имплантата пациент должен получить полную информацию о предстоящем вмешательстве, о плане лечения, об ожидаемых результатах и о возможных рисках. Предоперационное обследование включает оценку состояния здоровья, а также клиническую и рентгенологическую составляющие (рис. 1).
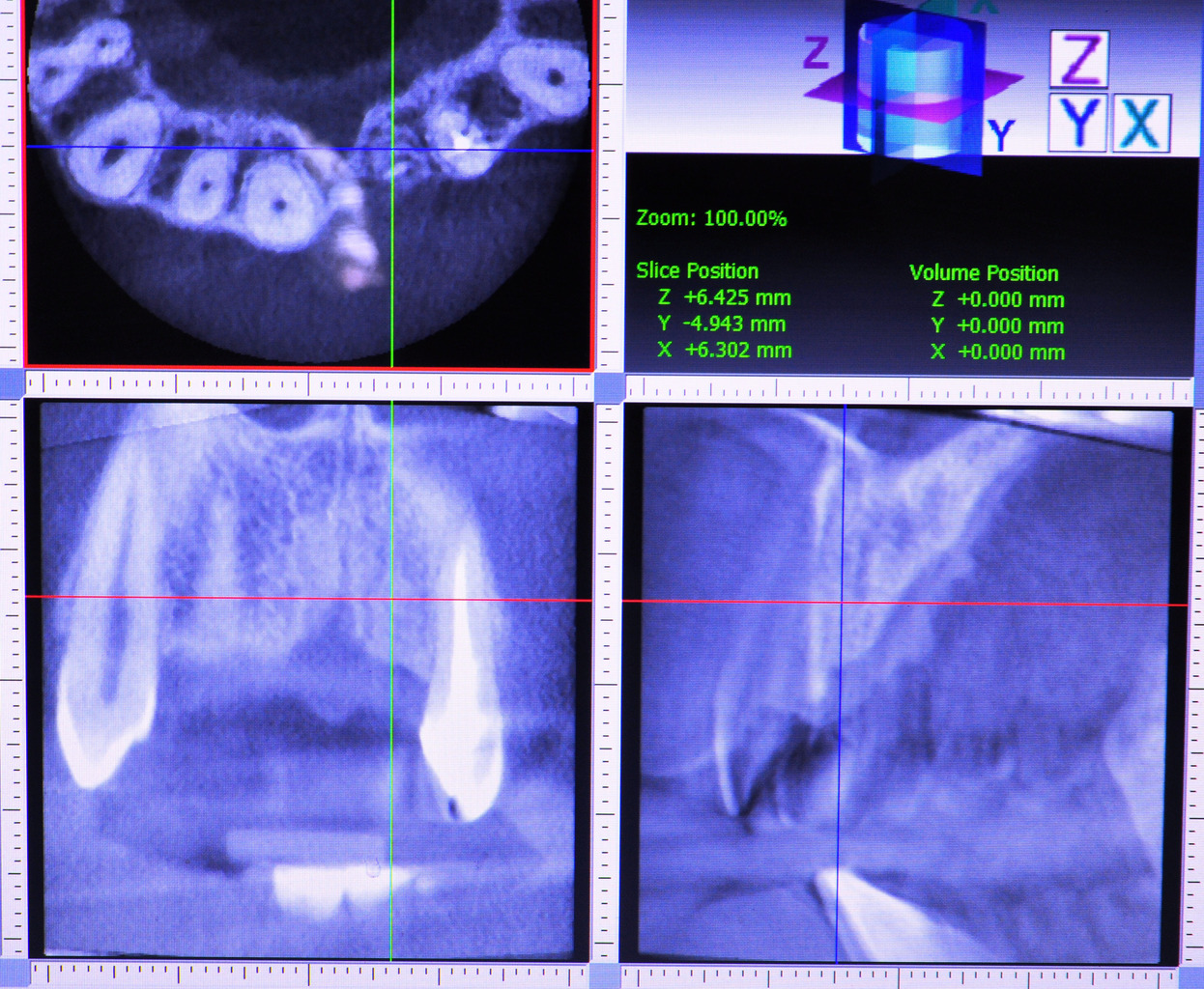
Обязательное использование компьютерной томографии помогает избежать многих ошибок и осложнений на этапах планирования и во время самой операции (рис. 2).
Особое внимание должно уделяться сбору стоматологического анамнеза, исследованию мягких и твердых тканей полости рта. Также необходимо оценить количество и качество костной ткани. Это особенно важно учитывать при одномоментной имплантации, так как первичная стабильность имплантата — непременное условие при выборе этой методики.
В день операции в целях премедикации пациенту назначаются: антибиотики «Таб. Амоксиклав» 1000 мг, нестероидные противовоспалительные средства «Таб. Ксефокам» 8 мг, полоскание хлоргексидином 2 раза по одной минуте. Оптимальная анестезия для установки имплантата — инфильтрационная: Ultracain DS Forte с содержанием адреналина 1:100000 или Ultracain DS с содержанием адреналина 1:200000.
Особое внимание должно уделяться сбору анамнеза, исследованию мягких и твердых тканей полости рта
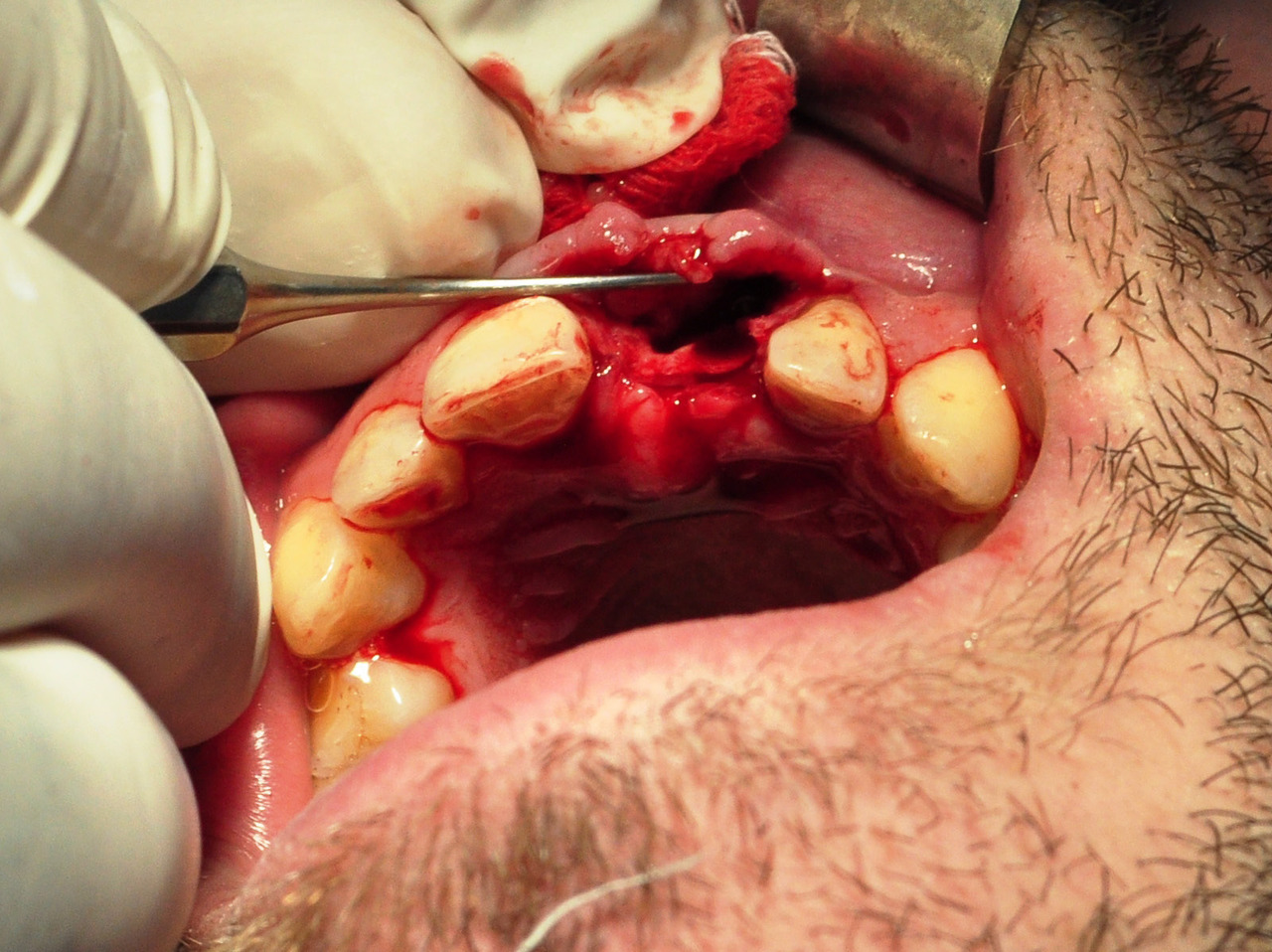
Разрез слизистой оболочки выполняется по маргинальному краю десны с небольшим смещением в небную сторону. Максимально атравматично отодвигаем слизисто-надкостничный лоскут, обнажая кость альвеолярного отростка. При необходимости модифицируем геометрию альвеолярного гребня. Пилотным бором перфорируем кость, скорость сверления не должна превышать 1500 об./мин. с обязательным орошением физиологическим раствором.
Для проверки рациональности ангуляции сверления, глубины и параллельности (если она необходима) применяется диагностический пин. На этом этапе необходима контрольная рентгенография. Ложе имплантата в зависимости от качества кости подготавливается последовательным использованием свёрл повышающего диаметра (рис. 3).
Качество кости обычно диктует рациональную последовательность сверления. Так, когда кость очень мягкая, количество сверлений должно быть уменьшено. При установке имплантата в более плотную кость необходимо полностью соблюдать протокол сверления. Если у пациента I или II тип кости, лучше использовать метчики для нарезания резьбы.
В очень плотной трабекулярной или твердой и толстой кортикальной кости в качестве последнего рекомендовано использование сверла диаметром, следующим за стандартным диаметром сверла для выбранного размера имплантата. Таким образом можно гарантированно ослабить чрезмерную силу давления и ее разрушающее действие на периимплантатную кость.
Объективным критерием к выбору данной тактики должно явиться повышение сопротивления кости при введении имплантата (более 50 Н).
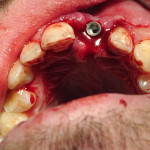
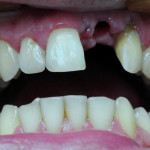
Установку имплантата необходимо начинать только после определения достижения заданной глубины сверления. Далее ассистент извлекает имплантат из упаковки, и врач мануально размещает его в костном ложе. Держа вводитель в руке, следует вводить имплантат до тех пор, пока не почувствуете невозможность совершать это действие далее. Имплантат остановится. Затем необходимо использовать любой из подходящих инструментов: динамометрический ключ, хирургическую отвертку или угловой наконечник с ключом (рис. 4, 5).
- Рис. 4. Имплантат в верхней челюсти.
- Рис. 5. Имплантат, установленный в верхнечелюстной кости.
После установки имплантата имплантовод извлекается и на его место прикручивается формирователь десневого контура, вокруг которого укладывается слизисто-надкостничный лоскут и ушивается без излишнего натяжения.
Установка временной ортопедической конструкции
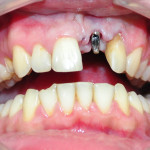
Этап установки временной ортопедической конструкции начинается с винтовой фиксации временного абатмента на имплантат (рис. 6, 7).
- Рис. 6. Клиническая картина перед установкой временной ортопедической конструкции.
- Рис. 7. Абатмент на имплантате.
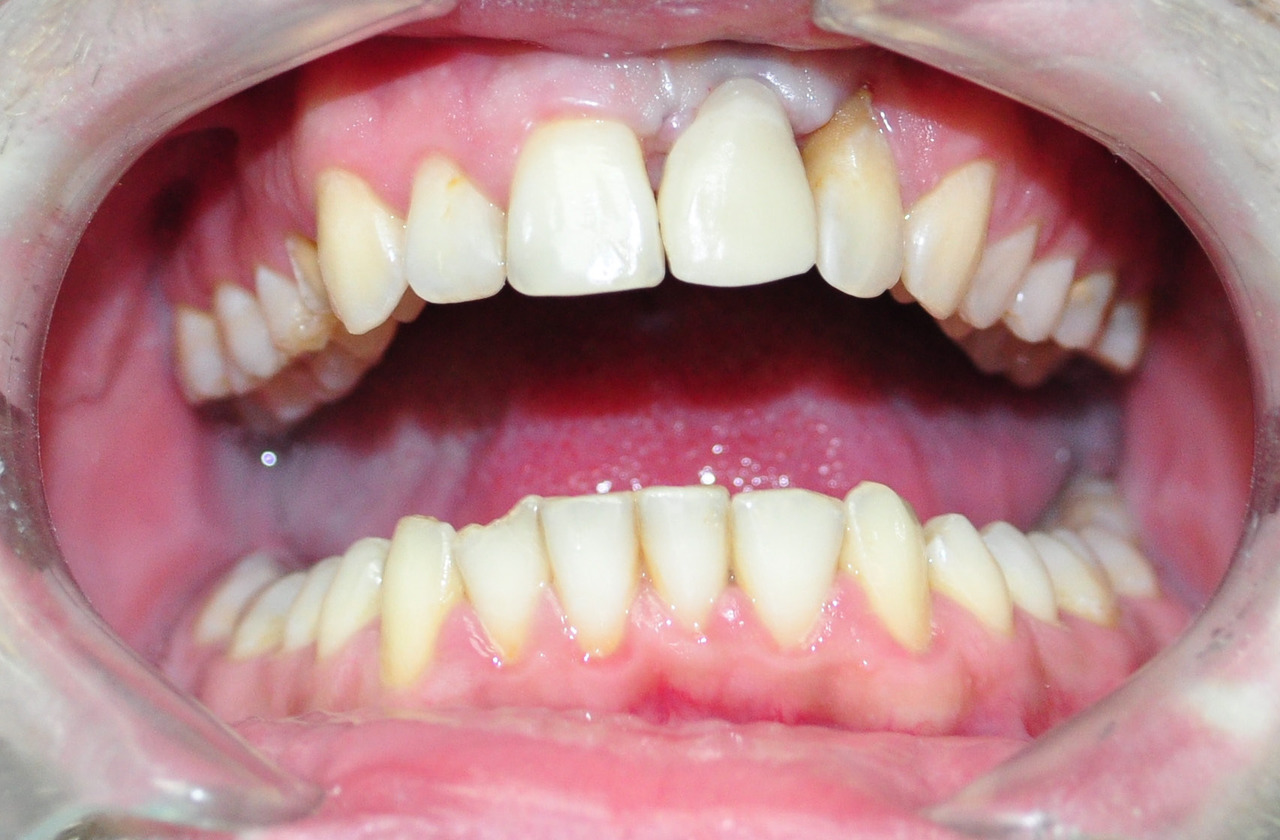
Затем, для формирования правильной окклюзии временной коронки абатмент фрезеруется. Временная коронка изготавливается заранее на диагностической модели из гарнитурного зуба соответствующего оттенка, высверленного под абатмент. Затем путем примерки необходимо убедиться в том, что коронка плотно прилегает к поверхности абатмента (рис. 8).
Коронка, заполненная самотвердеющей пластмассой, соответствующей оттенку зуба, фиксируется на абатмент. Фиксирующий винт должен оставаться открытым. Затем коронка отвинчивается и корректируется по окклюзии и аппроксимальным контактам.
После проводится ревизия коронки для определения правильного краевого прилегания и плотной фиксации к абатменту. Коронка полируется и окончательно фиксируется винтом к абатменту. Область винта запечатывается временным пломбировочным материалом Clip для последующего облегченного доступа к винту по необходимости. В качестве альтернативы коронку можно отпрепарировать под цементную фиксацию на временный цемент (RelyX tempNE).
Пациента приглашают на послеоперационный визит через 2 недели, тогда же ему снимают швы, если доктор использовал нерезорбируемый шовный материал
После операции пациенту назначаются соответствующие медикаменты: антибиотики (500 мг пенициллина или 150 мг клиндамицина в течение 7 дней), нестероидные противовоспалительные средства по необходимости, полоскание хлоргексидином в течение 2 недель. Пациенту необходимо избегать жевания в области имплантата в течение 6—8 дней, по истечении этого срока можно жевать только мягкую пищу до установки окончательной ортопедической конструкции. Пациент не должен чистить зубы в области имплантата в течение 2 недель.
Через 2 недели можно приступать к легкой чистке и использованию межзубной нити, через 4 недели — вернуться к обычной гигиене. Пациента приглашают на послеоперационный визит через 2 недели, тогда же ему снимают швы, если доктор использовал нерезорбируемый шовный материал. Тогда же пациенту назначают следующий визит для установки постоянной ортопедической работы. Обычно при стандартном протоколе лечения установка постоянной конструкции может производиться на нижней челюсти через 3 месяца, на верхней — через 6.
Сейчас, основываясь на данных множества клинических исследований, протокол может быть пересмотрен, зачастую коронка устанавливается через 8 недель после установки имплантата [2, 3]. Причем в данном случае изготавливается стандартная металлокерамическая конструкция с цементной или винтовой фиксацией для достижения максимального эстетического результата.
Результаты исследований
На основании положительных результатов исследований в данной области было принято решение оценить отдаленные результаты и эффективность функционирования немедленно спротезированных имплантатов в сравнении со стандартным протоколом лечения.
Было выбрано 20 клинических случаев с адентией в области одного зуба (10 на верхней челюсти, 10 на нижней) и после получения информированного согласия пациента проведено лечение. Соответственно, в область адентии были установлены внутрикостные дентальные имплантаты Alpha Bio SPI на верхней челюсти и Alpha Bio ATID на нижней челюсти с немедленной фиксацией временной пластмассовой коронки.
Установка окончательной конструкции производится после заживления мягких тканей, а общий срок всего лечения может быть сокращен до 8 недель
В большинстве случаев на верхней челюсти имплантаты устанавливались в области резцов, на нижней — в области первых моляров. На верхней челюсти наиболее популярные диаметры имплантатов — 3,3 и 3,75 мм и длина 13 мм во фронтальном отделе и 4,2 мм в диаметре, 10 мм длина в боковых отделах. На нижней челюсти во фронтальном отделе — диаметр 3,3 мм и длина 10 мм, а в боковых отделах — диаметр 4,2 мм, длина 13 мм. Через 8—9 недель временные коронки были заменены на постоянные конструкции.
Наблюдение проводилось через год после установки имплантатов, все 20 установленных имплантатов являются стабильными и будут наблюдаться в дальнейшем. Для определения стабильности и остеоинтеграции использовался аппарат Osstel ISO, работа которого основана на регистрации резонансных электромагнитных колебаний имплантата и окружающей кости.
В двух случаях возникли проблемы с состоянием мягких тканей, в одном — гиперплазия тканей вокруг имплантата, в одном — рецессия десны (нижняя челюсть, область первого моляра). После иссечения поврежденной зоны в первом случае и улучшения гигиены полости рта ситуация стабилизировалась. Второй случай при отсутствии жалоб был оставлен без внимания. При этом резорбция кости рентгенологически не наблюдалась.
Пациенты подтвердили свою удовлетворенность сокращенными сроками лечения по сравнению со стандартным протоколом протезирования на имплантатах.
Во всех случаях были использованы имплантаты Alpha Bio SPI и Alpha Bio ATID, так как производитель указывает на их хорошую первичную стабилизацию, однако при использовании других имплантатов также наблюдались положительные результаты. Возможность немедленного протезирования зависит в большей степени от хорошей первичной стабилизации имплантата, а не от его вида и производителя.
Заключение
Основываясь на результатах исследования, можно сделать вывод о том, что непосредственное протезирование на одиночных имплантатах можно поставить в один ряд с традиционным протоколом лечения. При этом главное — правильный выбор пациентов с хорошим качеством кости, слизистой оболочки, достаточной высотой и шириной альвеолярного отростка.
Установка окончательной конструкции может производиться после адекватного заживления мягких тканей, а общий срок всего лечения может быть сокращен до восьми недель, что значительно повышает вероятность получения согласия пациента на лечение с использованием имплантатов.
ЛИТЕРАТУРА
- Алейникова Е. В. Современная концепция остеоинтеграции дентальных имплантатов // Медицинский журнал. — 2006, № 4. — С. 26—28 .
- Джек Хан. Одноэтапная имплантация и немедленное протезирование без формирования лоскута // Международный журнал чикагского центра стоматологии. — 2003, № 1. — С. 27—32.
- Лепилин А. В. Непосредственные дентальные имплантаты с антимикробным покрытием / Лепилин А. В., Лясников В. Н., Фищев С. Б., Красников А. В., Красникова У. С., Смирнов Д. А., Мостовая О. С. // Институт стоматологии. — 2010, № 1 (46). — С. 34—36.
- Нестеров А. А. Дентальная имплантация в свете анатомических исследований нижней челюсти: автореф. дис. канд. мед. наук. — Волгоград: Изд-во ВолГМУ, 2009. — 23 с.
- Федяев И. М. Двухзубцовые (П-образные) дентальные имплантаты и доклиническое обоснование их применения / И. М. Федяев, Лычев // Стоматология. — 2004. — Том 83, № 5. — С. 45.
- Barzilay I., Graser G., Caton J., Shenkle G. Immediate implantation of pure titanium threaded implants into extraction sockets. J Dent Res. 1998:67:234.