Лечение раненых с огнестрельным повреждением мягких тканей лица
За период 1981—1985 годов во время гражданской войны в Демократической Республике Афганистан автор лечил 1 486 раненных в лицо афганских военнослужащих. В последней четверти ХХ века использовали более мощное и разрушительное стрелковое оружие, такое как винтовка M-16 и автоматы Калашникова. Использование нового высокоскоростного оружия потребовало нового подхода к оценке ран и лечению раненых. У современных хирургов есть небольшой опыт в лечении таких раненых из-за редкого контакта с подобной патологией.
В статье представлено лечение 502 раненых, получивших изолированное ранение мягких тканей лица. Автор проводил радикальную первичную хирургическую обработку ран, которая позволила сократить число осложнений в 10 раз по сравнению с повсеместно принятой методикой. В пластических операциях нуждались 14,7 % раненых. Только 0,7 % раненых были комиссованы из армии в связи с параличом лицевых мышц, потерей глазного яблока и импрегнацией кожи лица частичками сгоревшего пороха при взрыве.
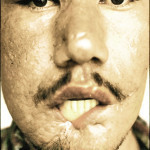
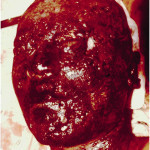
Имеются два вида повреждения ранящими снарядами (пуля, осколок): прямой удар и боковой удар. Более того, современные высокоскоростные пули создают временную пульсирующую полость внутри тканей, которая производит непрямой удар, создает серьезные функциональные и морфологические повреждения (кровотечение, тромбоз, некроз). Такие явления в прошлом не регистрировались (рис. 1) (Александров Н. М., 1985; Беркутов А. Н., 1990; Лукьяненко А. В., 2010; Рудаков Б. Я., 1984; Сallender, Franch, 1935; Rybeck, 1974; Holt, Kostohryz, 1983; Marshall, 1986).
Поэтому современное оружие требует нового подхода к хирургической обработке раны. Наиболее краткое и полное определение первичной хирургической обработке дал Н. И. Пирогов (1941—1944). Он рекомендовал рану ушибленную превратить в рану резаную. Стручков В. И. (1972) рекомендовал иссечение стенок и дна раны с удалением всех поврежденных, загрязненных и пропитанных кровью тканей. Беркутов А. Н. (1990) считает, что хирургическая обработка состоит в удалении всех мертвых и умирающих тканей и тканей, которые умрут позже.
Поэтому современное оружие требует нового подхода к хирургической обработке раны. Наиболее краткое и полное определение первичной хирургической обработке дал Н. И. Пирогов (1941—1944). Он рекомендовал рану ушибленную превратить в рану резаную. Стручков В. И. (1972) рекомендовал иссечение стенок и дна раны с удалением всех поврежденных, загрязненных и пропитанных кровью тканей. Беркутов А. Н. (1990) считает, что хирургическая обработка состоит в удалении всех мертвых и умирающих тканей и тканей, которые умрут позже.
Наиболее краткое и полное определение первичной хирургической обработке дал Н. И. Пирогов. Он рекомендовал рану ушибленную превратить в рану резаную
Живые, хорошие васкуляризованные и устойчивые к бактериальной инвазии ткани должны стать стенками раны после хирургической обработки. Эти ткани должны быть способны подавить оставшихся в ране микробов и обеспечить быстрое заживление. В военной челюстно-лицевой хирургии доминирует другое мнение. До сих пор «Основные принципы хирургической обработки челюстно-лицевых огнестрельных ранений», сформулированные в 1943 году, остаются общепризнанным. Эти принципы военно-медицинской доктрины требуют щадящего отношения к поврежденным тканям: мягкие ткани стенок раны иссекаются экономно, удаляются только явно нежизнеспособные ткани, и рана может быть зашита только вблизи естественных отверстий, в других же областях лица края раны могут быть только сближены.
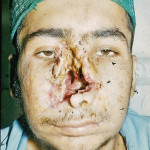
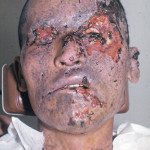
Новый вид оружия, высокая скорость ранящего снаряда и изменение характера раны не учитываются (Александров Н. М., 1985; Лукьяненко А. В., 2010; Сallender, Franch, 1935, Chartes Ш, and Charters, 1976; Holt, Kostohryz, 1983; Marshall, 1986). Количество комбинированных ранений (рана + ожог) увеличилось (рис. 2).
Поэтому современное оружие требует нового подхода к хирургической обработке раны. Наиболее краткое и полное определение первичной хирургической обработке дал Н. И. Пирогов (1941—1944). Он рекомендовал рану ушибленную превратить в рану резаную. Стручков В. И. (1972) рекомендовал иссечение стенок и дна раны с удалением всех поврежденных, загрязненных и пропитанных кровью тканей. Беркутов А. Н. (1990) считает, что хирургическая обработка состоит в удалении всех мертвых и умирающих тканей и тканей, которые умрут позже. Живые, хорошие васкуляризованные и устойчивые к бактериальной инвазии ткани должны стать стенками раны после хирургической обработки. Эти ткани должны быть способны подавить оставшихся в ране микробов и обеспечить быстрое заживление. В военной челюстно-лицевой хирургии доминирует другое мнение. До сих пор «Основные принципы хирургической обработки челюстно-лицевых огнестрельных ранений», сформулированные в 1943 году, остаются общепризнанным. Эти принципы военно-медицинской доктрины требуют щадящего отношения к поврежденным тканям: мягкие ткани стенок раны иссекаются экономно, удаляются только явно нежизнеспособные ткани, и рана может быть зашита только вблизи естественных отверстий, в других же областях лица края раны могут быть только сближены. Новый вид оружия, высокая скорость ранящего снаряда и изменение характера раны не учитываются (Александров Н. М., 1985; Лукьяненко А. В., 2010; Сallender, Franch, 1935, Chartes Ш, and Charters, 1976; Holt, Kostohryz, 1983; Marshall, 1986). Количество комбинированных ранений (рана + ожог) увеличилось (рис. 2).[column]

Рис. 2. Лицо раненого после взрыва мины. Имеется несколько ран на лице и несколько пузырей вследствие ожога 2-й степени.
[/column]
Статья написана, чтобы ознакомить коллег с опытом лечения огнестрельных ран лица. Автор готов принять критические замечания. Сейчас нет больших войн, однако случаются локальные военные конфликты и террористические акции. Тем не менее опыт военно-полевой хирургии постепенно забывается. Статья главным образом предназначена для хирургов.
Материалы и методы
В данной статье хотелось бы рассмотреть хирургическую обработку огнестрельных ранений мягких тканей лица у 502 (33, 8 %) раненых. В первый год работы в Центральном военном госпитале Министерства обороны Демократической Республики Афганистан (ДРА) автор статьи строго следовал указанным выше основным принципам хирургической обработки ран лица. Вскоре стало ясно, что многие принципы этой доктрины выполнить невозможно из-за использования нового стрелкового оружия с высокоскоростными ранящими снарядами.
Анализ результатов показал, что щадящий принцип хирургической обработки ран мягких тканей лица способствует развитию острого воспаления, увеличению периода лечения. Поэтому автор сформулировал и использовал в клинике другой вид хирургической обработки, который получил название «радикальная первичная хирургическая обработка (РПХО) огнестрельной раны». Это означает: иссечение по краям раны мягких тканей до появления активного капиллярного кровотечения, которое свидетельствует о нормальном функционировании микроциркуляторного русла в оставшихся жизнеспособных тканях. Автор иссекал 3—5 мм, а иногда и больше кожи и слизистой оболочки от стенок раны; иссекал немного больше жировой клетчатки.
Жизнеспособность мышц определялась по капиллярному кровотечению и подергиванию мышцы под скальпелем. Мягкие ткани должны быть удалены со стенок и дна раны. Только после такой хирургической обработки любая рана лица может быть закрыта первичным швом и дренирована в обязательном порядке.
Известно, что критическая концентрация микробов в ране равна 105—106 микробным телам в 1 г ткани. Если концентрация растет, развивается острое гнойное воспаление (Křížek, Робсон, 1975). Иссечение мягких тканей уменьшает количество микробных тел в ране — до 100—1000 в 1 г ткани (Кузин М. И. и др., 1990). Мы провели микробиологическое исследование у 235 раненых в различные моменты времени после ранения (от 1 часа до 15 дней): мазки из раны и иссеченные образцы мягких тканей помещали в культуральную среду (Швырков М. Б., Деменков В. Р., 2003).
Наши исследования показали, что огнестрельные ранения не были инфицированы в течение первых 12 часов после травмы. Раны не были инфицированы у 58,6—64,4 % раненых в течение 3 дней после травмы (таблица № 1).
Таблица № 1. Бактериальная флора, обнаруженная в ранах лица, в зависимости от давности ранения
Время после ранения |
Количество раненых / % от общего количества раненых |
|||
Бактерии отсутствуют |
Бактерии присутствуют |
Общее число раненых |
Число нагноений от числа инфицированных ран |
|
|
До 24 часов |
38/64,4 % | 21/35,6 % | 59 | 8/38,1 % |
|
2―3 дня |
34/58,6 % | 24/41,4 % | 58 | 15/62,5 % |
|
4―6 дней |
17/29,3 % | 41/70,7 % | 58 | 23/56,1 % |
|
7―9 дней |
3/16,7 % | 15/83,3 % | 18 | 7/46,7 % |
|
10―12 дней |
3/21,4 % | 11/78,6 % | 14 | 2/18,2 % |
|
12―15 дней |
5/17,9 % | 23/82,1 % | 28 | 1/4,3 % |
|
ИТОГО |
100/42,6 % | 135/57,4 % | 235 | 56/23,8 % |
Мы предположили, что происходит проникновение микробов с поверхности кожи в рану и весь этот процесс требует нескольких дней. Для проверки этой гипотезы мы ежедневно смазывали кожу вокруг раны 2%-ным раствором йода, брали мазки и не обнаружили роста микробов в ране до конца заживления. Наша гипотеза подтвердилась.
Смольянников А. В. (1960) измерял температуру пули при стрельбе из оружия. На вылете из ствола температура пули была равна 137—156 °С, через 600 метров снижалась до 92—126 °С. Следовательно, пуля стерильна как минимум на 600 метров.
Первичная хирургическая обработка огнестрельных ран лица
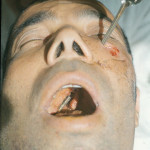
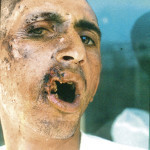
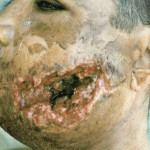
Летящая пуля спрессовывает воздух перед собой, формируя «передовую ударную волну». Пуля, внедряясь, как поршень, гонит воздух вперед, и он рвет и расслаивает ткани. Под большим давлением воздух и обрывки тканей просачиваются между пулей и стенками раневого канала и выбрасываются наружу фонтаном через входное отверстие. Конические фонтаны измельченных и распавшихся тканей вылетают спереди и сзади пули через входное и выходное отверстия (рис. 3).
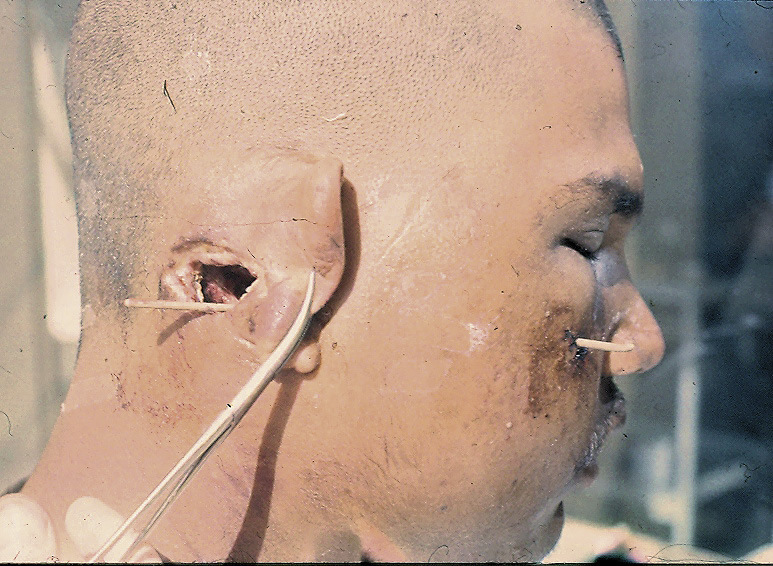
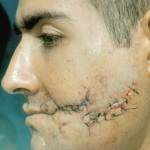
Рис. 3. Сквозное пулевое ранение левой щеки и сосцевидного отростка. Входное отверстие очень небольшое, выходное диаметром около 4 см. Рассечь такой канал без вреда для раненого невозможно.
Таким образом, микробы не имеют шансов остаться в ране. Судя по всему, микробные клетки на поверхности кожи и клетки тканей погибают в самом начале вследствие контакта с горячей пулей. Непроникающие и сквозные ранения мягких тканей, которые не сообщались с первично инфицированными полостями (рот, нос и придаточные пазухи носа), без кровотечения и гематомы автор лечил без рассечения канала. Такие раны должны быть заполнены марлевой турундой, пропитанной протеолитическими ферментами (4—5 часов) с целью растворения некротизированных тканей.
Затем рана должна быть заполнена мазями антисептиков или антибиотиков. Автор отдавал предпочтение мази Вишневского, которая не только уничтожает микробов, но и стимулирует регенерацию, в чем многократно убеждался. Марлевую турунду с мазью Вишневского нужно менять каждые 2—3 дня, с другими лекарствами — один или два раза в день.
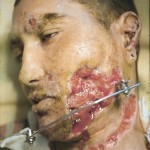
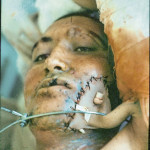
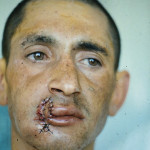
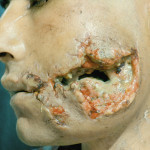
При проникающих ранениях всегда есть несколько слепых каналов, содержащих инородные тела (осколки кости, зубы и ранящие снаряды), которые расположены внутри раневого канала. Эти каналы должны быть рассечены и открыты, а посторонний предмет удален. Небольшая раневая инфекция (микробные тела до 106 в 1 г тканей) может быть успешно ликвидирована лейкоцитами, но инородные тела, как это было замечено Мечниковым И. И. в 1883 году (1955), будут отвлекать часть лейкоцитов на себя, и борьба будет менее успешной. Есть области лица, где невозможно либо очень опасно использовать скальпель для рассечения раневых каналов и иссечения стенок раны (например, проникающее ранение шеи, вдоль или поперек лица и т. д.) (рис. 4, 5).
- Рис. 4. Сквозное пулевое ранение левой верхней челюсти, мягкого неба и правой околоушной области (выходное отверстие).
- Рис. 5. Мягкие ткани были иссечены и дефект закрыт мостовидным лоскутом с шеи.
В ряде случае, автор может рекомендовать ферментативную обработку раны. Это означает, что после хирургической обработки марлевой турундой с протеолитическим ферментом в буферном растворе антибиотики или антисептики должен быть введены в рану по очереди.
Антибиотики могут быть введены вокруг раны. В течение следующих 4—5 дней необходимо чередовать введение марли с ферментами на 3—5 часов и марлевые турунды с мазью Вишневского (предпочтительно) или другой антисептической мазью. На 6-й день первые грануляции появляются в ранах, где использовали мазь Вишневского. После этого рана может быть закрыта с наложением первичного шва. Если грануляции в ране растут медленно, мазь Вишневского выливают в рану без марли, потому что марлевая турунда угнетает рост грануляций, оказывая давление. Обычно через 2—3 дня канал заполняется грануляциями и рана готова к ушиванию.
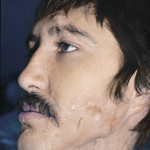
Для закрытия преддверия полости рта автор использовал узловые швы, рану подъязычной области зашивал прерывистыми узловыми швами, что может быть сделано через наружную рану, особенно после шинирования. Раны языка рекомендуется зашивать редкими швами, раны губ требуют точного сопоставления границ, затем зуиваются мышцы, подкожная клетчатка и кожа. Рана должна быть обязательно дренирована. Когда было необходимо, автор использовал пластику мягкими тканями (мостовидный лоскут с волосистой части головы, Филатовский стебель, лоскут с подкожной клетчаткой, скользящий лоскут, лоскут слизистой оболочки, кожно-мышечный, ротационный лоскут, лоскут на ножке, расщепленный лоскут, встречные треугольные лоскуты и т. д.) с целью закрытия раны (рис. 6—9).
- Рис. 6а. Огнестрельный перелом нижней челюсти и дефект тканей левой щеки после минновзрывного ранения. Аппарат Рудько фиксирует нижнюю челюсть. Кожа шеи была тоже повреждена и не могла быть использована для закрытия раны. Рана очистилась и покрылась сочными грануляциями.
- Рис. 6б. Острый Филатовский стебель с левого плеча закрыл рану щеки.
- Рис. 6в. Тот же раненый через 2 месяца.
- Рис. 7а. Огнестрельный дефект нижней губы вследствие минновзрывного ранения.
- Рис. 7б. Дефект ликвидирован с помощью пластики встречными треугольными лоскутами по Лимбергу.
- Рис. 8а. Раненый после сквозного пулевого ранения верхней челюсти. Субтотальный дефект наружного носа.
- Рис. 8б. Филатовский стебель пришит в носолобной области.
- Рис. 9а. Раненый с дефектом верхней губы справа вследствие касательного ранения пулей.
- Рис. 9б. Местная пластика верхней губы: выкроен треугольный мышечно-кожный лоскут на нижней губе справа и перемещен в дефект верхней губы.
Первичные и вторичные швы отличаются в зависимости от срока ушивания раны после ПХО. Существуют ранние первичные швы, которые накладываются сразу после ПХО. Кроме того, шов будет называться ранним первичным, даже если была сделана первая поздняя ПХО раны. Хотелось бы обратить внимание, что поздняя ПХО выполняется легче, чем ранняя, потому что через 2—4 дня после ранения организм выявит живые и мертвые ткани и разграничит их с помощью розовой линии на коже. Следуя этой розовой линии, хирург иссекает все некротизированные ткани, не повреждая здоровых.
Отсроченный первичный шов автор накладывал через 3—4 дня после хирургической обработки раны в следующих случаях:
- обработка очень загрязненной раны;
- гнойное воспаление краев раны;
- отсутствие уверенности в полном иссечении некротизированных тканей.
Эти раны нужно готовить к наложению швов. Автор использовал гипертонический раствор хлорида натрия, ферменты, мази антисептиков, антибиотиков, мазь Вишневского и физиотерапию (рис. 11 а, б).
- Рис. 11а. Раненый после минновзрывного ранения с ранами, ожогами и импрегнацией кожи лица и шеи частичками сгоревшего пороха.
- Рис. 11б. Тот же раненый после отторжения корок, имеются гранулирующие раны и импрегнация кожи лица и шеи. Оба глаза были серьезно повреждены.
Поздний первичный шов автор накладывал через 6—7 дней после ПХО при медленной очистке раны, когда она, наконец, покрывалась грануляционной тканью. Ранний вторичный шов накладывал через 8—16 дней после ПХО, если:
- рана, покрывалась здоровой сочной грануляционной тканью;
- гной, некротические ткани отсутствовали в ране.
Важно знать, что все первичные и ранние вторичные швы не требует мобилизации тканей, так как они без рубцов, мягкие и эластичные. Иногда необходимо только иссечение кожи по краю раны шириной 1—2 мм для формирования хорошего эстетического рубца. Поздние вторичные швы автор использовал очень редко и накладывал их через 17—31 день после ПХО, когда:
- воспаление, медленный рост грануляций, отделение некротизированных тканей заканчивалось;
- края раны начинали рубцеваться и становились жесткими и малоподвижными.
В отличие от швов, упомянутых выше, мягкие ткани должны быть мобилизованы скальпелем и стать подвижными. Поздний вторичный шов может быть наложен только после этой процедуры.
Размер раны может быть уменьшен с помощью пластиночных швов:
- при наличии огромного дефекта мягких тканей;
- формировании большого и тяжелого лоскута;
- при наличии воспалительной инфильтрации краев раны.
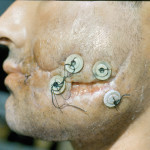
Такие швы могут быть сближающимися, разгружающими и направляющими. Для этих швов автор использовал резиновые пробки от флаконов антибиотиков вместо металлических пластинок и лавсановую лигатуру вместо проволоки, завязывавшуюся в виде банта. Во всех случаях использовался горизонтальный матрасный шов, при этом игла вводилась в кожу на расстоянии 2 см от края раны. Швы накладывались во всю толщу стенки раны, доходя до ее дна. После наложения шва между концами лигатуры вводились резиновые пробки по обе стороны от раны, ассистент сближал края раны, автор связывал концы нити в виде банта (рис. 10).
- Рис. 10а. Старая воспаленная рана с инфильтрированными краями, проникающая в полость рта.
- Рис. 10б. После медицинской подготовки рана очистилась и покрылась фибрином.
- Рис. 10в. Края раны были сближены двумя пластиночными швами, рана заполнилась грануляциями.
- Рис. 10г. По краям раны были иссечены узкие полоски кожи (около 1 мм), и рана ушита наглухо.
Обычно накладывают несколько пластиночных швов. Сближающий пластиночный шов используется для постепенного сближения краев раны. Он используется при наличии широкой раны или раны с инфильтрированными краями, когда зашить ее невозможно (рис. 11).
После наложения швов ассистент сближает края раны, а хирург связывает концы нити в виде банта. Рана уменьшается, но остается открытой. Поэтому рану рыхло заполняют марлей, смоченной мазью Вишневского. Каждые 2—4 дня, когда натяжение тканей уменьшается, хирург распускает узел, ассистент сближает края раны, а хирург, подтянув концы нити, связывает их снова.
Эти швы хороши, потому что, пока идет сближение краев раны, воспалительный процесс уменьшается, рана очищается от некротизированных тканей, покрывается грануляциями, и стенки раны начинают контактировать. Для формирования эстетического рубца по краям раны иссекают узкую полоску кожи и накладывают швы. В тех случаях, когда рану ушивают с большим натяжением тканей, необходимо наложить разгружающие пластиночные швы.
Это можно сделать и до ушивания раны. Во всех случаях мягкие ткани, находящиеся между рядами пластиночных швов, должны быть значительно мягче, чем ткани, находящиеся снаружи от пластиночных швов. При наличии обширных ран с отвисающими краями или тяжелых мягкотканных лоскутов, особенно если их перемещают (направляют) на новое место, показано наложение направляющих пластиночных швов, а уже затем, если позволяет ситуация, рану ушивают. Иногда автор прибегал к круглосуточному местному введению антибиотиков или антисептиков.
Для этого около раны вводились две инъекционные иглы, через которые каждый час из капельницы поступало по 30—40 капель раствора. Исключением были 6 часов ночного сна. Приобретенный опыт позволил автору сделать вывод, что радикальная первичная хирургическая обработка огнестрельных ран на самом деле есть щадящая обработка. Ткани, которые погибли в момент ранения и погибнут вскоре после него, должны быть иссечены полностью, или организм с помощью воспаления неизбежно отторгнет их, но на это будет потрачено значительное количество ресурсов и энергии, которых у такого раненого осталось немного.
Результаты
Во время Второй мировой войны первичные швы были наложены 13—15 % раненых после щадящей хирургической обработки раны. Швы разрушали, прорезывали ткани, и края раны расходились у 50—77 % раненых (Збарж Я. М., 1951). Развивающееся гнойное воспаление увеличивало время лечения, сопровождалось психическими и физическими расстройствами, серьезно нарушало работу микроциркуляторного русла, приводило к образованию некрасивого рубца и деформации лица.
Опыт показал, что количество раненых с острым гнойным воспалением и прорезыванием швов после радикальной ПХО уменьшилось в 10 раз по сравнению с ранеными, у которых была проведена щадящая хирургическая обработка. Итак, щадящая хирургическая обработка раны способствует гнойному воспалению; 14,7 % раненых нуждаются в местной пластике мягких тканей во время радикальной ПХО или отсроченной пластике со взятием материала из отдаленных участков тела раненого. Некоторые раненые были прооперированы с неудовлетворительным результатом и были прооперированы повторно. 0,7 % раненых демобилизованы из армии в связи с параличом лицевых мышц, поражением глаз и импрегнацией кожи лица частицами сгоревшего пороха после взрыва.
Автор понимает щадящее отношение к поврежденным тканям как щадящее отношение к живым поврежденным тканям. Практическая реализация такого отношения заключается в радикальном удалении мертвых или умирающих тканей и избавлении тканей от необходимости «самоочищения» посредством воспаления.
Заключение
Лечение раненых с огнестрельными повреждениями лица осуществляется в соответствии со следующими принципами:
- оценка общего состояния раненого;
- детальное изучение раны, пальпация тканей вокруг и внутри раны, зондирование раны. В течение нескольких часов это может быть сделано без какого-либо обезболивания, так как поврежденные ткани теряют болевую чувствительность вследствие местного шока;
- радикальное иссечение краев раны до активного капиллярного кровотечения;
- профилактика инфекции;
- выполнение пластических операций;
- ушивание раны первичными швами и дренирование;
- применение пластиночных швов в случае необходимости;
- физиотерапия;
- массаж;
- лечебная гимнастика.
Список литературы находится в редакции.