Абсцесс головного мозга у ребенка, вызванный одонтогенной инфекцией: клинический случай
Абсцесс первого моляра явился причиной развития абсцесса головного мозга у 11-летнего мальчика. Данный клинический случай описывает неврологические признаки и симптомы, а также хирургическое лечение данной патологии у ребенка. Абсцесс мозга был предварительно диагностирован исходя из анамнеза и комплекса симптомов, таких как лихорадка, головная боль, тошнота, рвота, очаговая неврологическая симптоматика, нарушение сознания и речи, папиллярный отек, ригидность шейных мышц, эпилептические приступы. Диагноз «абсцесс головного мозга» был подтвержден с помощью компьютерной томографии. Источник одонтогенной инфекции был установлен путем исключения наиболее вероятных очагов, таких как уши, сердце, легкие, глаза либо синусы.
Введение
Одонтогенные абсцессы и воспалительные процессы клетчаточных пространств лица настораживают врачей-стоматологов как возможная причина развития потенциально опасных для жизни ситуаций, таких как сепсис либо обструкция дыхательных путей, но риск развития абсцесса головного мозга, как осложнения одонтогенной инфекции, невысок. Данная статья описывает случай абсцесса головного мозга у 11-летнего мальчика и связанные с ним неврологические признаки, которые явились следствием абсцесса первого моляра (рис. 1). Описание неврологических признаков и симптомов, история развития заболевания, а также порядок лечения пациента будут интересны для врачей-стоматологов.
Абсцесс головного мозга является редкой, но очень серьезной и опасной для жизни патологией с высоким уровнем смертности [1—6]. Абсцесс мозга — это очаговая инфекция в паренхиме мозга, которая характеризуется локальным отеком и воспалением, развивающимся в хорошо отграниченное скопление гноя [7]. Мозговые абсцессы являются результатом непосредственного расширения смежных гнойных фокусов, гематогенной диссеминации отдаленных фокусов либо прямого заноса инфекции в момент травмы или нейрохирургического вмешательства [1—8]. Однако в 15—30 % случаев причина мозговых абсцессов остается неизвестной [9].
Большинство абсцессов мозга происходит путем прямого распространения инфекции через клетчаточные пространства лица и зачастую зарождается в параназальных синусах, среднем ухе, области сосцевидного отростка [1—10]. Мозговые абсцессы редки у детей, но если возникают, то в основном в первые 10 лет жизни в связи с более высоким расположением синусов и частыми инфекциями среднего уха в этой возрастной группе [1, 3, 7, 11].
Лихорадка, головная боль, тошнота, очаговая неврологическая симптоматика, нарушение сознания, речи, папиллярный отек, ригидность шейных мышц, повышенное внутричерепное давление, эпилептические приступы — вот общие проявления мозгового абсцесса
Наиболее распространенными факторами, предрасполагающими к возникновению и развитию абсцесса головного мозга у детей, являются врожденные пороки сердца, инфекции синусов и уха, ослабленный иммунный статус [1, 3, 7, 11]. Если инфекция распространяется с кровью, то ее путь лежит через крупные сосуды либо через лицевые и глазничные вены, откуда инфекционный агент попадает в череп, минуя кавернозный синус [10, 12—14]. Zhang и Stringer [10], изучавшие множественные клапаны в лицевых и глазничных венах (которые, как предполагали ранее, были бесклапанными), объяснили риск гематогенного распространения инфекции от средней линии лица последовательной связью между лицевой веной, крыловидным сплетением и угловыми и глазничными венами и пещеристой пазухой, а не ретроградным кровотоком через бесклапанные вены.
Наиболее распространенные первичные источники мозговых абсцессов — инфекционный эндокардит, остеомиелит, бактериемия, а также легочные, абдоминальные, тазовые, кожные или одонтогеннные инфекции [9]. Лихорадка, головная боль, тошнота, рвота, очаговая неврологическая симптоматика, нарушение сознания и речи, сонливость, папиллярный отек, ригидность шейных мышц, повышенное внутричерепное давление, эпилептические приступы — вот общие клинические проявления мозгового абсцесса [3, 15, 16]. Неврологические знаки и симптомы зависят от локализации пораженного участка головного мозга. Поскольку мозговые абсцессы редки, потенциальные первичные источники инфекции множественны, а бактерии, существующие в полости рта, разнообразны, диагноз «абсцесс мозга, вызванный одонтогенной инфекцией» является исключением. Критерии вовлечения дентального источника инфекции в мозговой абсцесс включают отсутствие иного источника, преобладание микрофлоры ротовой полости в микробиологическом спектре абсцесса мозга, а также клинические и радиографические признаки острой или хронической одонтогенной инфекции [17].
Стоматологи должны понимать, что даже бессимптомный, невитальный зуб может явиться источником гематогенного бактериального сепсиса. Наличие добавочных неврологических знаков и симптомов может указывать на ранние стадии мозгового абсцесса. Врачебный диагноз «абсцесс мозга» обязательно сопровождается поиском основного источника инфекции. Определение центра одонтогенной инфекции важно как для диагностики, так и для лечения.
Клинический случай
11-летний мальчик, ранее здоровый, поступил в отделение неотложной помощи государственной больницы с жалобами на непрекращающуюся головную боль в течение двух недель, тошноту и рвоту на протяжении недели. Был госпитализирован с дифференциальным диагнозом гриппа и мигрени. Назначены постельный режим и поддерживающая терапия. На следующий день пациент был экстренно переведен в отделение неотложной помощи окружного госпиталя Тимминса, после того как мама обнаружила его лежащим на полу; мальчик кричал, хватался за голову, бессвязно бормотал (явления дисфазии). Кроме того, имели острое начало симптомы: беспокойство, сонливость, шаткая походка, ригидность мышц шеи.
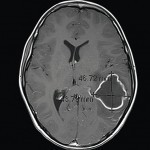
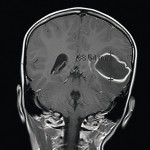
Магниторезонансное исследование выявило тонкостенное образование размерами 4,7х4,4х3,4 см с отеком вокруг него, локализованное в левой височной доле. Пациенту был назначен курс дексаметазона, маннитола, ванкомицина и цефтриаксона, после чего он был санавиацией экстренно доставлен в Детский госпиталь Торонто. По прибытии в отделение неотложной помощи (день 1) пациент находился в сознании, был ориентирован во времени и месте, движения конечностей в полном объеме. Однако имела место дисфазия. В его истории болезни были указаны недавний синусит, средний отит и респираторная инфекция верхних дыхательных путей; кроме того, он сообщил о зубной боли около трех недель назад, которая затем стихла.
К возникновению и развитию абсцесса головного мозга у детей предрасполагают врожденные пороки сердца, инфекции синусов и уха, ослабленный иммунный статус
Мама пациента сообщила о наличии припухлости в области зуба две недели назад, впоследствии исчезнувшей, так же как и боль. Пациент был переведен в отделение нейрохирургии (день 2), где ему была выполнена краниотомия и ультразвуковая аспирация левостороннего височнотеменного внутримозгового абсцесса; операция прошла без осложнений. Был взят материал для посева микробиологических культур и выполнен тест на чувствительность к антибиотикам; пациенту назначен внутривенный курс антибиотиков широкого спектра действия — ванкомицин, цефтриаксон, метронидазол.
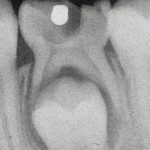
На следующий день мальчик сообщил о «странном ощущении»; наблюдалась асимметрия лица с опущением правой стороны, что сразу навело врачей на мысль о малом эпиприступе. Пациенту был назначен фенитоин. КТ обнаружила уменьшение размеров абсцесса, а также стойкое отклонение тканей от средней линии вправо и диффузный отек мозга. Стоматологический осмотр выявил значительное разрушение нижнего второго молочного моляра слева (зуб 75). Никаких признаков инфекции — отечности, нагноения — не было. Интраоральная радиовизиография продемонстрировала рентгенопозитивную зону в области бифуркации у зуба 75 (рис. 1). Диагноз дентального абсцесса был основан на клинических и радиографических признаках (рис. 2а-б).
- Рис. 1. Периапикальная рентгенограмма, демонстрирующая выраженное разрушение зуба 75 и рентгенопозитивную зону в области бифуркации.
- Рис. 2а. Осевой вид магниторезонансного исследования, выявляющий абсцесс левой височной доли мозга размерами 4,7?4,4?3,5 см.Рис. 2а. Осевой вид магниторезонансного исследования, выявляющий абсцесс левой височной доли мозга размерами 4,7?4,4?3,5 см.
- Рис. 2б. Фронтальный вид магниторезонансного исследования, выявляющий абсцесс левой височной доли мозга размерами 4,7?4,4?3,5 см.
Впоследствии зуб 75 был экстрагирован под общей анестезией (день 5); материал взят для посева микробиологических культур и проведения теста на чувствительность к антибиотикам. Неделю спустя (день 14) дополнительное обследование выявило рецидив левостороннего височнотеменного абсцесса. Повторно проведена краниотомия со взятием материала для микробиологического исследования. Микробиологические результаты: Streptococcus anginosus был выделен из материала, полученного в результате первой краниотомии (день 2).
Даже бессимптомный, невитальный зуб может явиться источником гематогенного бактериального сепсиса
Культуры клеток, взятых в месте экстракции зуба, выделяли множество разновидностей Streptococcus с массивным ростом в аэробных условиях и массивный рост обычной флоры с небольшим количеством нейтрофилов в анаэробных условиях. Культуры клеток, взятых в результате второй краниотомии, выявили множество нейтрофилов; в то же время никакая микрофлора высеяна не была. После второй краниотомии было замечено значительное неврологическое улучшение. Проводилась еженедельная компьютерная томография. Результаты продемонстрировали продолжающееся сокращение в месте абсцесса. Отмечалось улучшение всех неврологических функций, но пациент продолжал испытывать затруднения мышления.
Через пять недель после первичного обращения пациента он был переведен в голландский детский реабилитационный госпиталь Bloorview для интенсивного восстановительного лечения. Пациент был выписан домой через 93 дня после его поступления в Детский госпиталь Торонто. Продолжаются реабилитационные мероприятия при участии специалистов-логопедов и лингвистов, а также высококвалифицированных терапевтов госпиталя Bloorview в амбулаторных условиях. Пациенту был назначен леветирацетам на 6-месячный период под наблюдением нейрохирургического отделения Детского госпиталя.
Обсуждение
Одонтогенные инфекции являются причиной множества случаев мозговых абсцессов, а также недавней смерти ребенка в Бостоне [8, 18, 19]. Дентальные источники мозговых абсцессов, о которых сообщалось в литературе, включают абсцессы зубов, панникулит, периодонтит, экстракции зубов, лечение корневых каналов и одонтогенный остеомиелит [8, 18, 20].
Из мозговых абсцессов обычно высеваются микроорганизмы, во множестве присутствующие в слюне и зубном налете, такие как грамположительные (стрептококки и стафилококки) и грамотрицательные бактерии (гемофильная палочка), а также грибы; при этом ротовая полость становится возможным первичным источником инфекции [1, 3, 21, 22]. Внутримозговой абсцесс, описанный в клиническом случае, явился результатом одонтогенной инфекции. Диагноз был выставлен путем исключения других источников инфекции.
Критериями, подтверждающими именно дентальный источник развития мозгового абсцесса, являются следующие [17]:
- Не обнаружен иной источник инфекции. Текущая история болезни пациента исключила недавний синусит, средний отит и респираторную инфекцию верхних дыхательных путей в качестве возможных провокационных факторов. Эхокардиограмма не выявила ни внутрисердечных шунтов, ни вегетаций; продемонстрировала ламинарный кровоток в верхней и нижней полых венах и брюшной аорте. Грудная и абдоминальная радиограммы не выявили нарушений.
- Микробиологический спектр включает микрофлору ротовой полости: Streptococcus anginosus выделен из материала, полученного в результате первой краниотомии. Обычно этот микроорганизм содержится в слюне, зубном налете, дентальных абсцессах, желудочно-кишечном и мочеполовом трактах [23]. Он тесно связан с гнойными инфекциями, бактериемией и внутримозговыми абсцессами благодаря его высокой устойчивости к фагоцитозу человеческими полиморфонуклеарными лейкоцитами [21, 24]. S. anginosus из ротовой полости легко проникает в сосудистое русло и распространяется в паренхиме мозга.
- Наличие клинических и радиографических признаков и симптомов острой либо хронической одонтогенной инфекции. Стоматологическая история пациента, клинически и радиографические обследования выявили дентальный абсцесс нижнего второго молочного моляра слева (зуб 75). Клинически выявлено разрушение зуба 75; радиографически — рентгенопозитивная зона в области бифуркации корней.
Рецидив мозгового абсцесса не является необычным (6—87 %); скорость его развития зависит от локализации и размеров абсцесса и от выбора лечения [25]. Большинство рецидивов возникает в пределах 2 недель с момента начала лечения [25]. Абсцесс мозга у пациента, представленного нами, рецидивировал через 2 недели после его поступления в госпиталь. Фокусом рецидива явился мозговой абсцесс, и практически полная стерильность объясняется долговременным курсом антибиотиков широкого спектра действия.
В резюме: очевидно, нижний второй молочный моляр слева стал источником абсцесса мозга, что привело к экстренной доставке пациента санавиацией из Тимминса в Торонто, двум операциям на головном мозге, экстракции зуба под общим наркозом, удлинению восстановительного периода, который продолжается по настоящее время. Наиболее важно то, что этот 11-летний мальчик был спасен от инфекции с высоким уровнем заболеваемости и смертности. Напоминаем, что прогрессирующая неврологическая симптоматика может свидетельствовать о мозговом абсцессе; такие пациенты должны быть экстренно направлены в отделение неотложной помощи и обследованы на предмет любых источников одонтогенной инфекции.
Выводы
Абсцессы мозга могут быть вызваны одонтогенными инфекциями. Своевременное лечение может помочь избежать опасных для жизни ситуаций. Несмотря на низкую заболеваемость мозговыми абсцессами, одонтогенный источник инфекции необходимо рассматривать в дифференциальной диагностике причин абсцессов мозга.
Авторы выражают благодарность доктору Дэвиду Дж. Кенни, доктору Майклу Дж. Касас, доктору Фехмиде Дозэни, доктору Мишель Эзе и доктору Натали Свобода за помощь в подготовке рукописи.
Список литературы находится в редакции.
Перевод Ольги Абубакировой
Публикуется с разрешения Канадской стоматологической ассоциации. Первоначально опубликовано как JCDA, 2012; 78: c49. Доступно на www.jcda.ca/article/c49.