Совершенствование алгоритма проведения ортодонтического лечения на этапе юстировки
О. В. Дудник
ассистент кафедры стоматологии детского возраста и ортодонтии ФГБОУ ВО «Первый МГМУ им. И. М. Сеченова» Минздрава России
А. А. Мамедов
д. м. н., профессор кафедры стоматологии детского возраста и ортодонтии ФГБОУ ВО «Первый МГМУ им. И. М. Сеченова» Минздрава России
А. М. Дыбов
к. м. н., доцент кафедры стоматологии детского возраста и ортодонтии ФГБОУ ВО «Первый МГМУ им. И. М. Сеченова» Минздрава России
В. В. Харке
к. м. н., доцент кафедры стоматологии детского возраста и ортодонтии ФГБОУ ВО «Первый МГМУ им. И. М. Сеченова» Минздрава России
Л. А. Мазурина
ассистент кафедры стоматологии детского возраста и ортодонтии ФГБОУ ВО «Первый МГМУ им. И. М. Сеченова» Минздрава России
А. И. Калинина
аспирант кафедры стоматологии детского возраста и ортодонтии ФГБОУ ВО «Первый МГМУ им. И. М. Сеченова» Минздрава России
Аномалии зубочелюстной системы занимают одно из первых мест среди существующих заболеваний челюстно-лицевой области [2, 5]. В связи с этим особое значение для достижения высоких качественных результатов ортодонтического лечения приобретает новейшая разработка эффективных принципов диагностики аномалий зубочелюстно-лицевой системы.
Окклюзионные нарушения, особенно у взрослых пациентов, как правило, сопровождаются нарушениями артикуляции нижней челюсти, которая, в свою очередь, может способствовать развитию различных суставных и окклюзионных патологий, таких как стираемость зубов, их спонтанная подвижность, деструктивные и патологические изменения в области височно-нижнечелюстного сустава (ВНЧС) и прочие [1, 3—6, 8]. Поэтому при планировании ортодонтического лечения таких пациентов одни из главных задач — диагностика нарушений биомеханики нижней челюсти и достижение корректных окклюзионных взаимоотношений. Однако сведения о коррекции окклюзионных взаимоотношений в динамике ортодонтического лечения немногочисленны и противоречивы. Вместе с тем остается открытым вопрос, касающийся выбора критериев завершенности ортодонтического лечения. Все это легло в основу мотивации цели данного исследования.
Цель исследования
Повышение эффективности ортодонтического лечения путем совершенствования алгоритма проведения завершающего этапа (юстировки).
Материал и методы
Проведено лечение 32 пациентов в возрасте от 14 до 35 лет с диагнозом «скученность зубов фронтальной группы на верхней челюсти (ВЧ) и нижней челюсти (НЧ) без нарушения положения челюстных костей», которые были разделены на 2 группы по 16 человек. Число мужчин и женщин в каждой группе было равным. Всем пациентам проводилось ортодонтическое лечение с использованием брекет-системы активного самолигирования техники прямой дуги и применением на этапе юстировки антропометрической системы количественной оценки (The ABO Model Grading System), разработанной Американским обществом ортодонтов (The American Board of Orthodontics) [7, 9].
Оценивали следующие показатели:
выравнивание коронок фронтальных зубов в вестибуло-оральном направлении (рис. 1 а, б);
выравнивание коронок боковых зубов в вестибуло-оральном направлении (рис. 2 а, б);
выравнивание краевых гребней боковых зубов в вертикальном направлении (рис. 3 а, б);
выравнивание щечно-язычного наклона боковых зубов (рис. 4 а, б);
корректность окклюзионных контактов в боковых отделах (рис. 5);
корректность окклюзионных соотношений в боковых отделах (рис. 6);
корректность межзубных контактов (рис. 7 а, б).

Помимо применения общепринятых основных и дополнительных методов обследования, в начале ортодонтического лечения и по его окончании у пациентов обеих групп анализировали смыкание зубных рядов в центральной окклюзии (ЦО) и центральном соотношении (ЦС). В качестве диагностического прибора для определения разницы положения суставных головок НЧ в ЦО и ЦС использовали индикатор положения НЧ MPI (Mandibular Position Indicator).
Пациентов 1-й группы лечили с применением общепринятого протокола ортодонтического лечения. У пациентов 2-й группы производилась повторная перефиксация брекетов методом непрямого бондинга в начале этапа юстировки после антропометрических измерений по методике ABO.
Ортодонтическое лечение осуществлялось с использованием техники прямой дуги и состояло из ряда общепринятых этапов:
нивелирование, контроль прикуса по вертикали;
юстировка;
ретенция.
После этапа нивелирования у пациентов обеих групп применяли антропометрическую систему количественной оценки ABO.
Для ликвидации выявленных ошибок пациентам 2-й группы производили повторное позиционирование необходимых брекетов методом непрямого бондинга.
По окончании этапа юстировки у пациентов обеих групп выполняли повторную диагностику: снятие слепков, изготовление диагностических моделей с последующим применением антропометрической системы количественной оценки ABO, а также гипсовкой их в артикулятор для определения разницы положения суставных головок НЧ в ЦО и ЦС.
Вариационно-статистическая обработка проведена общепринятыми для медико-биологических исследований методами: расчет средних арифметических величин, среднего квадратичного отклонения, ошибки репрезентативности для каждого параметра, сравнение средних величин по критерию U-Mann-Whitney и T-Wilcoxon с достоверностью различий при (p<0,05) с помощью программного пакета EXEL 14.1.0 (Microsoft).
Таблица № 1. Количественные показатели критериев ортодонтического лечения (система ABO) в группе 1 на завершающем этапе лечения
| Критерии ABO | Начало этапа юстировки | Конец этапа юстировки |
T-Wilcoxon |
p- lever |
||
| М | | М | | |||
| выравнивание коронок фронтальных зубов в вестибуло-оральном направлении | 2,375 | 0,619139 | 0,5 | 0,516398 |
<0,00001 |
0,000438 |
| выравнивание коронок боковых зубов в вестибуло-оральном направлении | 3,34375 | 0,768521 | 1,34375 | 0,831039 |
<0,00001 |
0,000438 |
| выравнивание краевых гребней боковых зубов в вертикальном направлении | 1,65625 | 0,72385 | 0,5 | 0,730297 |
<0,00001 |
0,000655 |
| корректный щечно-язычный наклон боковых зубов | 2,125 | 0,903696 | 0,5625 | 0,629153 |
<0,00001 |
0,000438 |
| окклюзионные контакты в боковых отделах | 2,03125 | 0,991106 | 0,625 | 0,82664 |
<0,00001 |
0,000438 |
| окклюзионные соотношения в боковых отделах | 2,25 | 1,032796 | 0,5625 | 0,981071 |
<0,00001 |
0,000438 |
| межзубные контакты | 1,03125 | 1,175709 | 0,25 | 0,447214 |
<0,00001 |
0,007686 |
Результаты исследования и обсуждение
По данным статистической обработки, исследованные группы в начале завершающего этапа лечения были однородны по выраженности критериев системы ABO. При проведении антропометрического исследования по системе АВО в обеих группах были выявлены следующие показатели процентного соотношения ошибок:
1. Нарушение положения коронок зубов в вестибуло-оральном направлении (ротация) (93,75 %).
2. Нарушение соотношения краевых гребней боковых зубов в вертикальном направлении (56,25 %).
3. Щечно-язычный наклон боковых зубов (75 %).
4. Нарушение окклюзионных контактов в боковых отделах (81,25 %).
Как показало исследование, наибольшее количество ошибок допускается при исправлении положения боковой группы зубов на ВЧ и НЧ: при выравнивании продольных фиссур первых моляров на ВЧ (96 % случаев), продольных фиссур вторых моляров на ВЧ (82 %), продольных фиссур первых моляров на НЧ (63 %), продольных фиссур вторых моляров на НЧ (68 %).
Оценка эффективности ортодонтического лечения по системе ABO в конце этапа юстировки выявила в обеих группах статистически значимое снижение количества ошибок (табл. № 1, 2), однако следует отметить, что в конце завершающего этапа лечения ошибки выравнивания коронок боковых зубов в вестибуло-оральном направлении и некорректность щечно-язычного наклона боковых зубов в 2-й группе встречались значительно реже, чем в 1-й (соответственно, p=0,002248; p=0,023431). То есть в 2-й группе в процессе лечения частота ошибок выравнивания коронок боковых зубов в вестибуло-оральном направлении и корректность щечно-язычного наклона боковых зубов снижались значительно быстрее, чем в 1-й группе (рис. 8, 9), что можно расценить как показатель большей эффективности лечения в 2-й группе. При анализе MPI до начала лечения у всех 32 обследуемых отмечалось несовпадение положения суставных головок НЧ в ЦО и ЦС челюстей, что, как показывают данные литературы, может создавать предпосылки для развития патологии ВНЧС, а также являться одной из причин нестабильности результатов ортодонтического лечения. При этом статистически значимых межгрупповых различий выявить не удалось.
Таблица № 2. Количественные показатели критериев ортодонтического лечения (система ABO) в группе 2 на завершающем этапе лечения
| Критерии ABO | Начало этапа юстировки | Конец этапа юстировки | T—Wilcoxon | p— lever | ||
| М | | М | | |||
| выравнивание коронок фронтальных зубов в вестибуло-оральном направлении | 2,40625 | 0,52341 | 0,1875 | 0,359398 |
<0,00001 |
0,000438 |
| выравнивание коронок боковых зубов в вестибуло-оральном направлении | 3,375 | 0,806226 | 0,4375 | 0,512348 |
<0,00001 |
0,000438 |
| выравнивание краевых гребней боковых зубов в вертикальном направлении | 1,65625 | 0,72385 | 0,34375 | 0,507239 |
<0,00001 |
0,000655 |
| корректный щечно-язычный наклон боковых зубов | 2,125 | 0,763763 | 0,03125 | 0,125000 |
<0,00001 |
0,000438 |
| окклюзионные контакты в боковых отделах | 2 | 0,774597 | 0,3125 | 0,478714 |
<0,00001 |
0,001474 |
| окклюзионные соотношения в боковых отделах | 2,25 | 0,816497 | 0,03125 | 0,125000 |
<0,00001 |
0,000438 |
| межзубные контакты | 1,03125 | 0,921389 | 0,000000 | 0,000000 |
<0,00001 |
0,005062 |
После активного лечения пациентов 1-й группы (лечение по стандартной схеме) при анализе MPI у 6 (37,5 %) больных показатели находились в пределах нормы, у 10 (62,5 %) выявлено несовпадение положения суставных головок НЧ в ЦО и ЦС челюстей, что в дальнейшем потребовало коррекции (терапевтические или ортопедические вмешательства).
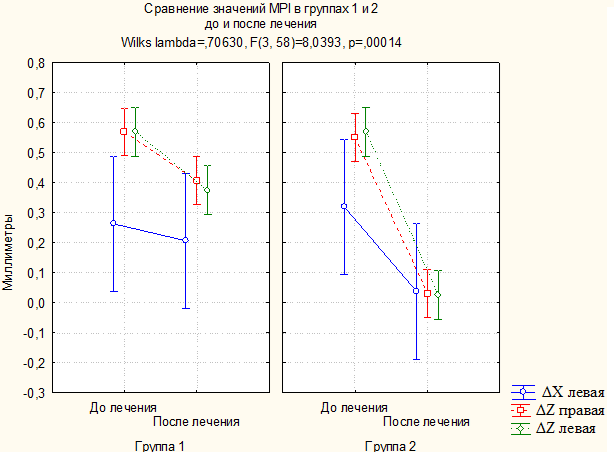
В 2-й группе, пациентов которой лечили с применением на этапе юстировки антропометрической системы количественной оценки ABO, а затем — повторной перефиксации некорректно расположенных брекетов методом непрямого бондинга, при анализе MPI несоответствия ЦО и ЦС не было выявлено; у 3 (18,75 %) пациентов разница не превышала 0,5 мм, что считается нормой (рис. 10).
Значимую статистически достоверную корреляционную связь нам удалось наблюдать во второй группе пациентов при анализе между степенью изменения положения коронок боковых зубов в вестибуло-оральном направлении, степенью изменения щечно-язычного наклона боковых зубов и изменениями показателей MPI (табл. № 3).
Таким образом, можно заключить, что использование на этапе юстировки критериев системы оценки эффективности ABO приводило к значимо более сильному улучшению показателей MPI, то есть наблюдалась зависимость между использованием критериев ABO и улучшением показателей MPI.
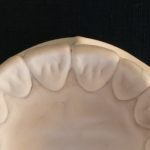
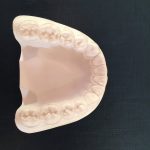
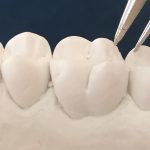
Рис. 1. Выравнивание коронок фронтальных зубов в вестибуло-оральном направлении (a), отклонение от нормы (б).
Рис. 2. Выравнивание коронок боковых зубов в вестибуло-оральном направлении (a), отклонение от нормы (б).
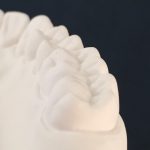
Рис. 3. Выравнивание краевых гребней боковых зубов в вертикальном направлении (a), отклонение от нормы (б).
Таблица № 3. Значимые связи между показателями MPI и критериями ABO в группе 2 после лечения (r — Pearson)
| Критерии ABO | ΔX правая | ΔX левая | ΔZ правая | ΔZ левая |
| Выравнивание коронок боковых зубов в вестибуло-оральном направлении | r=0,4509
p=,092
|
r=0,3343
p=,223
|
r=0,5507
p=,033
|
r=0,4971
p=,059
|
| Корректный щечно-язычный наклон боковых зубов | r=0,7867
p=0,001
|
r=0,4863
p=0,066
|
r=0,9692
p=0,001 |
r=0,8078
p=0,001
|
Наличие зависимости между степенью изменения положения коронок боковых зубов в вестибуло-оральном направлении, а также степенью изменения щечно-язычного наклона боковых зубов и изменениями показателей MPI относительно этих двух параметров можно объяснить безусловной связью расположения зубов в зубной дуге и расположения головок ВНЧС.
Для более точной оценки вклада выбора метода лечения в его результативность на основании регрессионного анализа построен прогноз ожидаемой величины изменения в зависимости от исходных показателей.
Рис. 4. Корректный щечно-язычный наклон боковых зубов на нижней челюсти (a), отклонение от нормы (б).
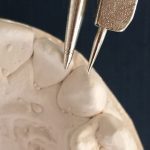
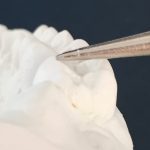
Рис. 5. Корректные окклюзионные контакты в боковых отделах (вестибулярная сторона).
Результаты построения математических моделей изменений были представлены в виде нескольких формул.
Ожидаемая величина изменения выравнивания коронок боковых зубов может быть оценена по формуле:
Vexp=1,262-0,983×Al(vo)f-0,88×Ng+0,414×Or(l)f-0,424×Ls(SnV)pre
Vexp — ожидаемая величина (the expected values),
Al — выравнивание коронок боковых зубов (alignment lateral (teeth),
Ng — номер группы (1 — для пациентов 1-й группы; 2 — для пациентов 2-й группы),
Or — окклюзионные соотношения (occlusal relationships).
Индексы «pre» и «f» обозначают начало лечения и завершающий этап лечения, соответственно.
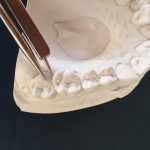
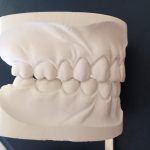
Рис. 6. Корректные окклюзионные соотношения в боковых отделах (а), отклонения от нормы (б).
Например, если у пациента 1-й группы величина «выравнивание коронок боковых зубов в вестибуло-оральном направлении» в начале завершающего этапа лечения была равна 1,5 мм, величина «окклюзионные соотношения в боковых отделах» в начале завершающего этапа лечения была равна 1 мм и «положение Ls относительно эстетической плоскости (SnV) (N=0±2 мм)» до лечения была равна -0,5, то ожидаемая величина = 1,262-0,983×1,5 — 0,88× 1 + 0,414×-0,424× -0,5=-0,467.
Рис. 7. Корректные аппроксимальные контакты (а), отклонения от нормы (б).
На основании полученных данных разработан алгоритм проведения завершающего этапа ортодонтического лечения:
1. В начале ортодонтического лечения необходимо проводить определение разницы положения суставных головок НЧ в ЦО и ЦС челюстей, используя индикатор положения нижней челюсти MPI.
2. В начале этапа юстировки необходимо проводить антропометрические измерения при помощи «количественной системы критериев окончания ортодонтического лечения ABO» для выявления ошибок в позиционировании брекетов.
3. В начале этапа юстировки необходимо проводить повторную перефиксацию некорректно расположенных брекетов и ортодонтических замков методом непрямого бондинга.
4. По окончании этапа юстировки необходимо проводить повторно клинический, антропометрический и рентгенологический методы исследования и определять разницу положения суставных головок НЧ в ЦО и ЦС.
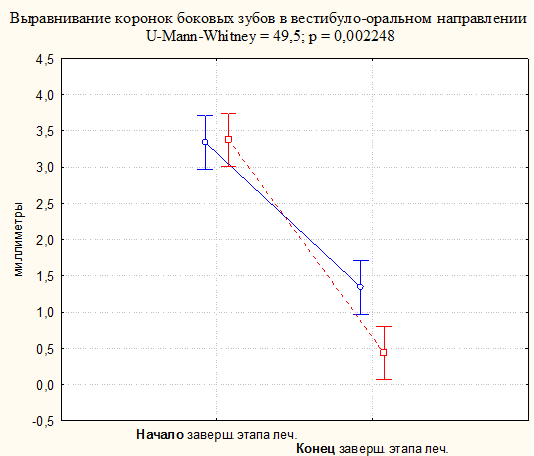
Рис. 8. Сравнение показателя «выравнивание коронок боковых зубов в вестибуло-оральном направлении» у пациентов 1-й и 2-й группы в начале и по окончанию лечения.

Рис. 9. Сравнение показателя «корректный щечно-язычный наклон боковых зубов » у пациентов 1-й и 2-й группы в начале и по окончанию лечения.
5. При невозможности ликвидации разницы положения суставных головок НЧ в ЦО и ЦС использовать различные методы коронопластики, степень выраженности которой будет значительно меньше после проведения всех вышеуказанных этапов.
Проведение лечения пациентов со скученным положением фронтальной группы зубов без нарушения положения челюстных костей на несъемной ортодонтической технике с применением разработанного алгоритма показало, что антропометрические измерения пациентов 2-й группы, проведенные после лечения, соответствовали норме. При функциональном анализе MPI пациентов 2-й группы несоответствие ЦО и ЦС не превышало 0,5 мм, что считается нормой.
Таким образом, применение предложенного алгоритма проведения завершающего этапа ортодонтического лечения является эффективным методом, позволяющим получить точный и стабильный результат ортодонтического лечения пациентов со скученным положением фронтальной группы зубов без нарушения положения челюстных костей.