Что сделать, чтобы пациент все-таки выполнял наши рекомендации
А. Б. Бичун
врач анестезиолог – реаниматолог, к.м.н., частная практика (Санкт-Петербург)
Н. Е. Малахова
стоматолог-ортодонт (Санкт-Петербург)
И самое лучшее лекарство не поможет больному, если он отказывается его принять.
М. Сервантес
По оценке всемирной организации здравоохранения (ВОЗ) в индустриально-развитых странах всего лишь 50% пациентов, страдающих хроническими заболеваниями, достаточно длительное время точно соблюдают врачебные рекомендации (Вольская Е.А. 2014). При этом, хорошо известно, что эффективность лечения, в том числе, ортодонтического — это и правильный диагноз, правильно выбранный протокол лечения, и соблюдение пациентом всех рекомендаций: от использования аппаратов и правил стоматологической гигиены до четкого исполнения визитов на плановые активации (Елфимова Е.В., Елфимов М.А., 2011; Джакубекова А.У., Казымбеков К.Р., 2012; Газизулина О.Р., 2013; Фирсова Л.Д., 2014; Архарова О.Н.,2015; Золотовская И.А., Дупляков Д.В., 2016; Малахова Н.Е., Соловьева С.Л., Сатыго Е.А., 2017, Трушкина С.В., 2018).
В соответствии с данными ВОЗ срок удовлетворительной кооперации/комплаентности пациентов – всего лишь 12 месяцев чего явно не хватает на весь срок ортодонтического лечения, которое длится у взрослых не менее 2-х лет, а при лечении детей может достигать семи лет. Низкая комплаентность ведет к неудовлетворительным результатам. При этом, обнаруживается высокая корреляция между неудовлетворенностью своей работой и выгоранием (М.М. Скугаревская). B. Williams в качестве основной причины эмоционального выгорания врачей называет неудовлетворенность своей работой. При этом неудовлетворенность врача работой имеет высокую зависимость от неудовлетворенности пациента своим лечением и, как следствие, возникает низкий комплайенс при взаимодействии (Н.В. Говорин, Е.А. Бодагова 2016).
Известно (Ngoh L.N. (2009) Elliott R.A., Marriott J.L 2009), какие факторы препятствуют высокой комплаентности пациента, это:
- сложность схем лечения;
- низкий уровень осведомленности в вопросах здоровья;
- недостаточное понимание преимуществ лечения;
- появление неожиданных побочных эффектов;
- высокая стоимость лечения;
- недостаток доверия между врачом и пациентом.
С нашей точки зрения, чрезвычайно полезно понять, какие факторы оказывают наибольшее влияние на комплаенс пациента в процессе ортодонтического лечения, и что мы можем сделать для улучшения кооперации врач – пациент, а также для достижения, в конечном итоге, лучших результатов лечения и уменьшения одного из факторов выгорания врача. Для этого на основе анонимного тестирования 45 пациентов в возрасте от 18 до 42 лет мы провели анализ:
- Мотивации пациентов к ортодонтическому лечению;
- Информированности пациентов о сложностях ортодонтического лечения и его особенностях с точки зрения наличия побочных эффектов и возможности их коррекции;
- Доверия пациента лечащему врачу
Результаты исследования и обсуждение
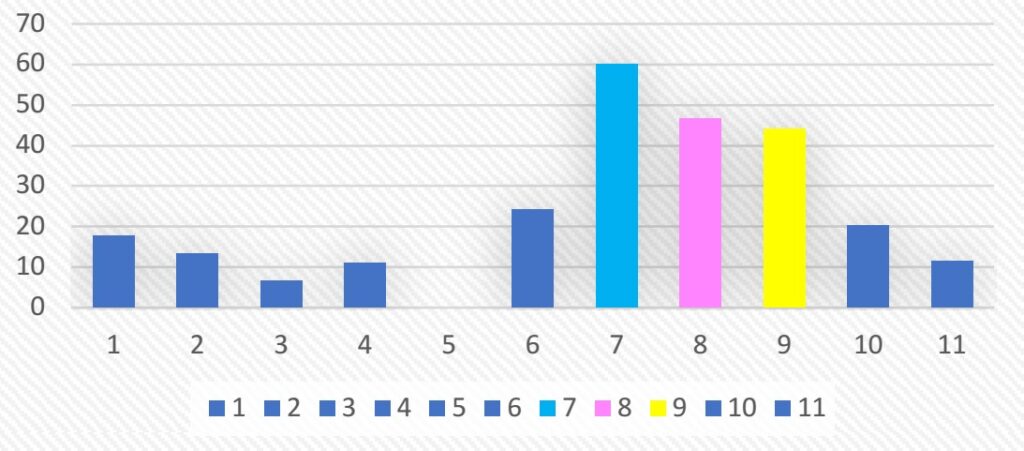
1. Повод для получения консультации врача ортодонта (отметьте одно или несколько близких вам утверждений): (рис. 1).
- увидел (а) красивый результат лечения у родственника, друга, коллеги, хочу так же 17,8% — 5,8.
- кто — то из близких людей настаивает на лечении 13,3% — 5,1.
- требование внешних обстоятельств, социальное окружение 6,7% — 3,8.
- профессия требует хорошей эстетики зубов 11,1 % — 4,7.
- хобби требует хорошей эстетики зубов — 0.
- мой образ «Я» не совпадает с реальностью, я испытываю дискомфорт от того, что мои зубы неидеальны 24,2 % — 4,6:
- предотвращение заболеваний полости рта (кариес, разрушение зубов, пародонтоз, заболевания височно-нижнечелюстного сустава) 60,0% — 7,4
- направил или рекомендовал стоматолог 46,7 % — 7,5
- с целью профилактики, регулярно посещаю врача 44% — 3,1
- боюсь пропустить какое-нибудь заболевание 20,2% — 2,2
- врач настойчиво рекомендует ортодонтическое лечение 11,4% — 6,8
Очевидно, что, в первую очередь, поводом для обращения к врачу явилась объективная информированность пациентов о возможной аномалии прикуса (7,8,9) и возможных дальнейших последствиях. Явно, стратегия мотивации, связанная с избеганием (6,7,8,9), оказывается более важной для повода обращения, по сравнению со стратегией достижения (1). При этом, стратегия избегания полезна для старта процесса лечения, но не подходит для длительного поддержания мотивации на достаточном уровне на всем протяжении лечения, особенно в возрастной группе до 45-50 лет. Можно сделать вывод, что повышение активности «стратегии достижения» в структуре мотивации пациентов может значимо улучшить комплаенс. Для этого мы рекомендуем: 1. В процессе сбора жалоб, анамнеза, определения критериев успешного результата воспользоваться методом задавания вопросов буквально «пробуждающих» стратегию достижения 2. В процессе лечения активно демонстрировать позитивные изменения 3. Использовать методику перманентного поощрения для сохранения достаточного уровня мотивации на всем протяжении лечения
2. Согласны ли вы, что хороший результат исправления прикуса зависит не только от врача, и невозможно получить его (результат) без выполнения всех рекомендаций врача — ортодонта, даже если они и нарушают ваш привычный образ жизни.
Потрясающий результат! — «ДА» ответили 93,3% 3,8 респондентов. Это явно указывает на возможность врача привлекать пациента к выполнению определенного протокола мероприятий, готовность пациента к ответственности за результат на старте лечения. И это должно, по идее, обеспечить нужный уровень кооперации врач – пациент. Однако это противоречит известным данным о низком комплаенсе на всем протяжении лечения, что, как мы полагаем, определяется как стратегией избегания в начале лечения, так и некоторыми проблемами доверия к врачу (что будет понятно из дальнейшего анализа результатов).
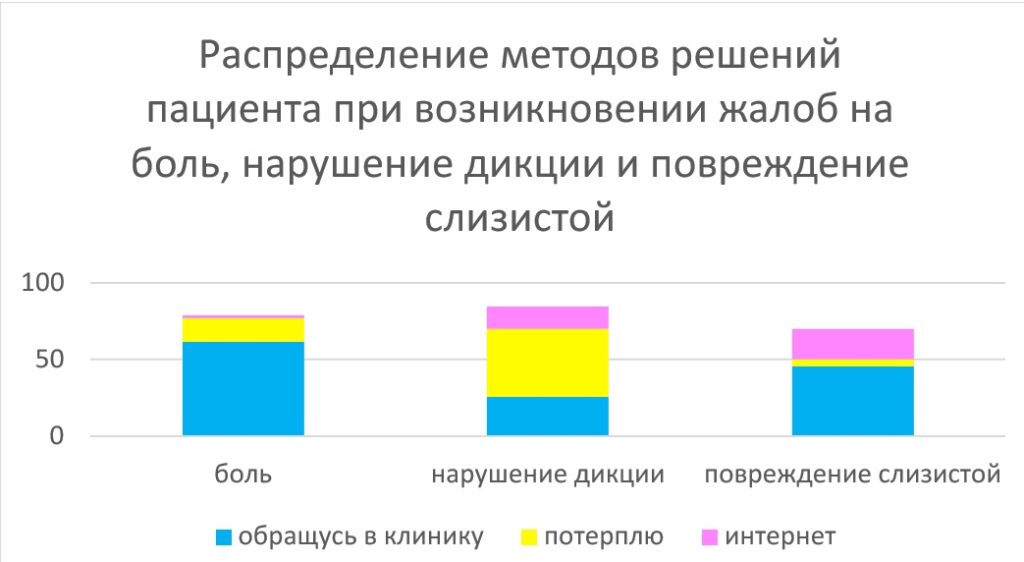
3. Что вы будете делать, если боль, о которой врач ортодонт не предупреждал, будет усиливаться (отметьте одно близкое вам утверждение):
- обращусь в клинику, где прохожу лечение, за помощью 62,2% — 7,3.
- мне важно внепланово посетить именно моего лечащего врача 31,1% — 7,0.
- потерплю 15,6% — 5,5.
- почитаю в интернете, что с этим делают 13.3 % — 5,1.
Интересно, что пациенты в случае физического дискомфорта (усиление боли) только в 62,2% случаев готовы обратиться в клинику, где проводят непосредственно лечение и лишь для трети из них важен контакт со своим лечащим врачом. Почти каждый седьмой пациент склонен терпеть боль, что как мы понимаем совершенно не улучшает ни позитивного настроя пациента относительно процесса лечения и вполне вероятно ведет к серьезным последствиям для здоровья. И почти каждый третий пациент будет самостоятельно искать информацию о методах лечения или устранения боли. Вне сомнений, налицо, кризис доверия к лечащему врачу. Понятно, что такие пациенты является «группой риска», они склонны к самолечению и доверию непроверенной информации, а врач оказывается не в состоянии проводить необходимый контроль (рис. 2). Соответственно в эффективной работе с данной «группой риска», мы видим возможности для улучшения кооперации врач – пациент и явные предпосылки для улучшения приверженности лечению. И для этого мы предлагаем: 1. Чаще использовать метод структурирования ожиданий 2. Юридически обосновывать последствия самолечения еще тогда, когда возможно его предотвратить 3. Больше обращать внимание на технологии создания доверия к врачу
4. Что вы будете делать, если сложно произносить отдельные звуки, есть нарушение дикции (рис. 2):
- обращусь в клинику, где прохожу лечение, за помощью 26,7% — 6,7.
- мне важно внепланово посетить именно моего лечащего врача 22,2% — 6,3.
- потерплю 44,4% — 7,5.
- почитаю в интернете, что с этим делают 15,6% — 5,5.
Как мы видим, почти половина пациентов готова «потерпеть» дискомфорт. При этом «терпение» дискомфорта вполне может оказаться фактором, негативно влияющим не только на качество взаимоотношений, врач-пациент, но и на результативность лечения. Когда пациенту приходится «терпеть» в процесс лечения длительное время и это накладывается на иные негативные составляющие обычной жизни пациента, естественным образом возникает снижение мотивации продолжать лечение вплоть до полного отказа от него. Кроме того, окружающие пациента люди так же получают негативный опыт, связанный с ортодонтическим лечением, что не улучшает их мотивированности для обращения к врачу ортодонту. Так же мы снова видим желание пациента решить проблему найдя ответ не у лечащего врача. И вновь мы можем повторить рекомендации, изложенные в предыдущем пункте.
5. Что вы будете делать, если на слизистой оболочке возникнут выраженные повреждения (рис. 2):
- обращусь в клинику, где прохожу лечение, за помощью 46,7% — 7,5.
- мне важно проконсультироваться именно с моим лечащим врачом 24,4 % — 6,5.
- потерплю 4,4% — 3,1.
- почитаю в интернете, что с этим делают 20,2 % — 2,2.
- спрошу в аптеке необходимую мазь 15,6 % — 5,5.
- я всегда спрашиваю личный телефон/электронную почту врача, чтобы в случае необходимости иметь возможность с ним связаться именно тогда, когда мне нужно и когда это важно 26,7% — 6,7.
И снова, почти половина пациентов готова обратиться в клинику, где проводят лечение, а остальные предпочитают преимущественно потерпеть и самостоятельно решить возникшие вопросы. И каждый пятый основным источником информации считает интернет-ресурсы. Это должно стать серьезным поводом для организации рубрики «вопросы и ответы», например, на сайте клиники, где, заранее, может быть предоставлена информация пациентам о методах решения тех или иных нарушений, и дополнительного побуждения пациентов не терпеть не решать данные проблемы самостоятельно. Кроме того, вероятно будет полезно юридически правильно оформленное изменение обязательств со стороны клиники и врача в случае позднего обращения, при возникновении описанных выше проблем. Само собой, пациентов об этом надо предупреждать заранее, и это должно быть прописано в договорных документах.
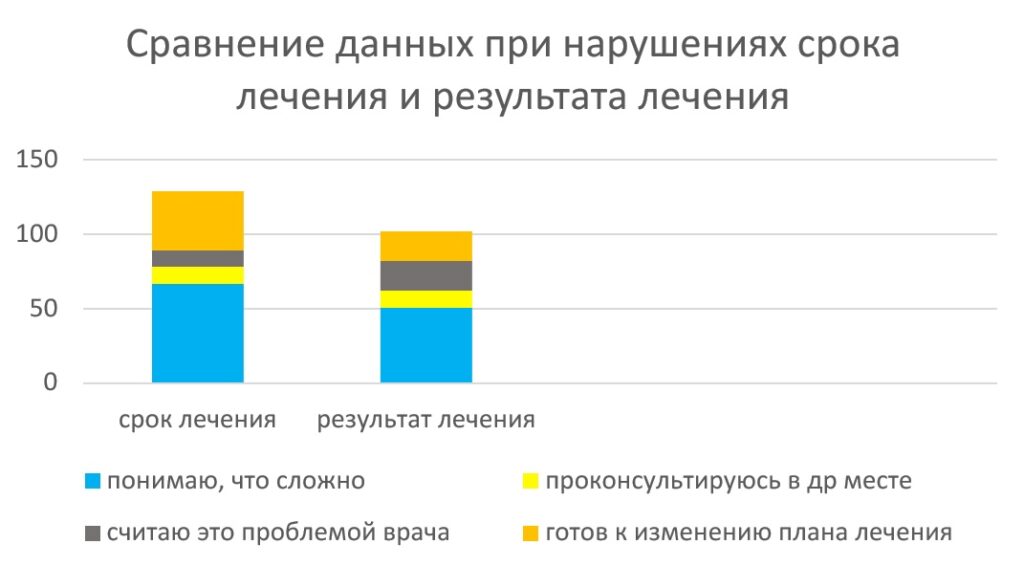
6. Что вы будете делать, если результат ортодонтического лечения будет не совсем такой, как вы представляли:
- понимаю, что результат лечения невозможно предсказать точно, значит мой случай слишком сложен 51,1 % — 7,5.
- считаю, что квалификация врача должна позволять прогнозировать результат лечения однозначно 20,0 % — 6,0.
- подумаю, что план лечения составлен неправильно 22,2% — 6,3.
- если будет возможность – проконсультируюсь у другого специалиста в правильности лечения 11,1% — 4,7.
- буду рад(а), если врач поменяет план лечения, так как это нормально своевременно проводить коррекцию 20,2% — 2,2.
- мне кажется, что хуже, чем у меня было – не будет, поэтому я в любом случае доволен(а) 23,3% — 2,4.
- мне главное, что стало лучше, не люблю перфекционизм; готов(а) пожертвовать «идеальным результатом» ради скорейшего завершения лечения 4,4% — 1,3.
Половина пациентов осознает сложность лечения и готова это принять еще на этапе планирования. Достаточно важно, что 4% пациентов готовы пожертвовать результатом ради скорейшего снятия аппаратуры. Можно предположить, что пациенты из групп «1», «6», «7» не будут предпринимать значительных усилий для достижения оптимального результата, что, несомненно, скажется на снижении комплаенса и, конечно же, результатах. В группе «3» продемонстрировано снижение доверия к врачу, что так же может повлиять как на дальнейшие взаимодействие пациента с данным специалистом, так и на последующие контакты пациента с другими специалистами.
7. Что вы будете делать, если Вам будет сложно выполнить все рекомендации врача в необходимо объеме (например, чистить зубы после каждого приема пищи, проводить профилактическую гигиену полости рта 1 раз в 3 месяца, носить межчелюстную тягу постоянно, не снимая даже по уважительной причине).
- сразу же скажу лечащему врачу о невозможности выполнения назначений 44,4% — 7,5.
- если процент выполняемости более половины требуемого — то не скажу врачу 17,8 % — 5,8.
- если услышу мнение другого специалиста, что это не очень значимо для моего лечения – то просто не буду выполнять рекомендации — 0.
- если услышу мнение знакомого, что на самом деле это не очень значимо для моего лечения – то просто не буду выполнять рекомендации 20,2 % — 2,2.
- попробую сходить на консультацию к независимому специалисту, чтобы подтвердить необходимость выполнения рекомендаций 4,4 %1,4.
- если окажется, что в действительности очень сложно выполнять рекомендации – приду на повторную консультацию для обоснования моим лечащим врачом важности назначений 46,7 % — 7,5.
- если процент выполненных рекомендаций будет слишком мал (менее 30%), совсем откажусь от лечения — 0.
- я хочу идеальный результат лечения, но сам не готов (а) выполнять все рекомендации, если они мешают моему привычному образу жизни 40,4% — 3,1.
Лишь меньше половины пациентов скажут врачу о невозможности выполнения рекомендаций. Стоит заметить, что значимые влияние на исполнительность рекомендаций оказывает дискомфорт — группа «8». Обратите внимание, что данный ответ пациентов явно входит в противоречие с результатом из вопроса №2. Что указывает в том числе на зависимость ответа от того, как задается вопрос. И демонстрирует истинное отношение пациента к рекомендациям, влияющим на привычный образ жизни. Это коррелирует с данными литературы, где указывается доминирование именно эмоциональный сферы человека в ответственности при выполнении терапевтических рекомендаций. И здесь мы видим одно из серьезных препятствий высокому комплаенсу и соответственно возможность его повышения: 1. Обязательное предупреждение пациента заранее (структурирование ожиданий) о том как изменится его образ жизни 2. Выявление критических временных точек принятия решения пациентом соблюдение/несоблюдение рекомендаций 3. Активная помощь пациенту в повышении мотивированности на преодоление дискомфорта и продолжение лечения. Также представляет значимость для врача ответ группы «4», где «мнение знакомого» ставится выше рекомендаций специалиста, что указывает на необходимость: 1. Выявления группы пациентов зависящих от мнения близких, друзей в противоположность рекомендациям врача. 2. Необходимости профилактических бесед с такими пациентами для профилактики снижения комплаенса.
Давайте подведем итоги
Невыполнение рекомендаций и, как результат, сохранение аномалии прикуса, а также недовольство пациента и врача результатом лечения – это известная и пока еще недостаточно хорошо решаемая проблема в ортодонтическом лечении. Как показало наше исследование:
Мотивация. У пациентов в их мотивации при первичном обращении имеет место преобладание стратегии избегания и, по-видимому, истощения данного вида мотивации при длительном лечении и обеспечивает снижение комплаенса, не смотря на изначальную готовность пациента к сотрудничеству.
Имеет смысл обучать врачей навыкам определения ведущей стратегии мотивации пациента и ее коррекции для сохранения мотивированности на полноценное выполнение рекомендаций врача на всем протяжении длительного лечения.
Информированность о сложностях лечения, побочных эффектах и их коррекции. Достаточно часто пациенты считают, что неэффективность лечения связана с их «трудным случаем» что с самого начала лечения снижает их ответственность в рамках кооперации врач – пациент. Достаточно много пациентов предпочитают терпеть дискомфорт в процессе лечения, самостоятельно решать проблемы, явно требующие обращения к врачу, и выбирать интернет — ресурсы как советчика в вопросах здоровья, что ведет:
- к позднему обращению;
- истощению мотивационных механизмов сохранения высокого комплаенса.
Имеет смысл более эффективно информировать пациентов о том «что и как» будет происходить, гораздо больше внимания уделять управлению информацией, получаемой пациентом от интернет ресурсов, использовать юридические механизмы для профилактики самолечения.
Доверие врачу. Очевидно, что степень доверия лечащему врачу оказывается не совсем достаточной уже на начальном этапе терапевтического сотрудничества и закономерно ухудшается при различном физическом и эмоциональном дискомфорте пациента в процессе лечения, особенно в случаях продолжительного его срока.
Полезно выделение своеобразной «группы риска» из пациентов, предпочитающих самостоятельно решать медицинские вопросы без обращения к врачу. Значит, имеет смысл уметь таких пациентов выявлять на ранних этапах лечения, и оптимальным временем является этап диагностики.
Очень важно повышать мотивацию самих врачей на овладение коммуникационно – психологической составляющей профессии, а также изучать и применять методы, повышающие доверие пациента к лечащему врачу.
Бичун Антон Борисович, врач анестезиолог – реаниматолог, к.м.н., доцент кафедры скорой медицинской помощи СЗГМУ им. И.И. Мечникова, частная практика, Россия, Санкт-Петербург
Bichun A.B., doctor anesthetist — resuscitator, candidate of medical sciences, associate professor of the ambulance department of the North-Western Medical University named after I.I. Mechnikov, private practice, Russia, St. Petersburg
Малахова Наталья Евгеньевна, стоматолог-ортодонт, ассистент кафедры стоматологии общей практики СЗГМУ им. И.И. Мечникова (Санкт- Петербург)
Malakhova E. N., dentist-orthodontist, assistant at the Department of General Dentistry, North-Western Medical University named after I.I. Mechnikov (St. Petersburg)
What to do so that the patient still complied with our recommendations
Аннотация. В данной статье автор описывает, какие факторы оказывают наибольшее влияние на комплаенс пациента в процессе ортодонтического лечения, и что необходимо сделать для улучшения кооперации врач – пациент, а также для достижения, в конечном итоге, лучших результатов лечения и уменьшения одного из факторов выгорания врача. В основе материала лежат результаты анонимного тестирования 45 пациентов в возрасте от 18 до 42 лет, которое выяснило: мотивацию пациентов к ортодонтическому лечению; информированность пациентов о сложностях ортодонтического лечения и его особенностях с точки зрения наличия побочных эффектов и возможности их коррекции; доверие пациента лечащему врачу.
Annotation. In this article, the author describes what factors have the greatest impact on patient compliance during orthodontic treatment, and what needs to be done to improve doctor-patient cooperation, as well as to achieve, ultimately, better treatment results and reduce one of the doctor’s burnout factors. The material is based on the results of anonymous testing of 45 patients aged 18 to 42 years, which found: motivation of patients for orthodontic treatment; patient awareness of the difficulties of orthodontic treatment and its features in terms of side effects and the possibility of their correction; trust of the patient to the attending physician.
Ключевые слова: комплаенс; ортодонтическое лечение; тестирование; мотивация; доверие врачу.
Key words: compliance; orthodontic treatment; testing; motivation; trust in the doctor.
Литература
- Фофанова Т.В., Агеев Ф.Т. Приверженность лечению в медицинской практике и возможные методы ее повышения. Кардиологический вестник. 2011. Т. 6 (XVIII)№ 2. C.46-53
- Чазова И.Е., Агеев Ф.Т., Фофанова Т.В., Чихладзе Н.М., Кузнецова М.Б., Смирнова М.Д., Острогорская В.А., Геращенко Ю.С. Обучение и самообразование пациента – важный шаг на пути повышения приверженности пациента лечению. Системные гипертензии. 2014. 3:7-10.
- Анохин В.А., Бикмухаметова Д.А. Проблема приверженности лечению в современной медицине Практическая медицина. 2005 №5(14) С.26-28.
- Джакубекова А.У., Казымбеков К.Р. Современное состояние проблемы приверженности пациента лечению (обзор) //Вестник КГМА им. И.К.Ахунбаева. 2012 №4 С.42-47
- Наумова Е.А., Семенова О.Н., Строкова Е.В., Шварц Ю.Г. Оценка приверженности пациента к длительному лечению с точки зрения его сознательного и неосознанного поведения Инновации в науке. 2012 №15 С.177-189
- Елфимова Е.В., Елфимов М.А. Как повысить приверженность к лечению и сделать больного союзником врача. Заместитель главного врача. 2011. №4 (59).С.100-111.
- Конобеева Е.В., Лагунина Л.Е., Гафанович Е.Я., Железнякова Н.А. Приверженность к длительному лечению пациентов и факторы, на нее влияющие. Кардиология в Беларуси. 2011 №5(18) С.370
- Осипенко М.Ф., Бикбулатова Е.А.,Константинов В.И. Комплайнс: определяющие факторы и пути оптимизации приверженности к лечению Сибирское медицинское обозрение.2010 №5 (65) С.94-97
- Анохина А.В., Газизулина О.Р. Привеженность ортодонтическому лечению на различных этапах развития зубочелюстной системы Ортодонтия. 2007 №2 С.7-10
- Тарасенко Е.В., Наумова Е.А., Шварц Ю.Г. Приверженность к длительному лечению пациентов и факторы на нее влияющие Фундаментальные исследования. 2007 №2 (56). С. 45-49
- Фирсова Л.Д. Психологические реакции на болезнь и приверженность лечению Экспериментальная и клиническая гастроэнтерология. 2013. №8. С. 41-44
- Золотовская И.А., Дупляков Д.В. Персонифицированный подход: в фокусе современной стратегии повышения приверженности к лечению// Кардиология: новости, мнения, обучение. 2016. №3 (10). С. 51-58
- Шпак Н.С., Глухова Ю.М. Разработка индекса приверженности к ортодонтическому лечению.// Дальневосточный медицинский журнал. 2012. №1. С.87
- Постников М.А., Трунин Д.А., Ишмуратова А.Ф., Фишер И.И. Междисциплинарная психологическая подготовка пациентов к ортодонтическому лечению. Стоматология детского возраста и профилактика. 2014. Т.13. №1 (48). С. 43-47
- Архарова О.Н. Изучение комплаентности ортодонтических пациентов //Стоматология для всех. 2015. № 4. С. 44-45
- Малахова Н.Е., Соловьева С.Л., Сатыго Е.А. Психологические принципы в создании кооперации на этапе ортодонтического лечения детей Стоматология детского возраста и профилактика. 2017. Т. 16. №3 (62) С.64-67
- Газизулина О.Р. Коэффициент вегетативного баланса у пациентов с зубочелюстными аномалиями подросткового возраста Ортодонтия 2013. № 4 (64) С.4-5
- Минаков Э.В., Хохлов Р.А., Фурменко Г.И., Ахмеджанов Н.М. Клиническая инертность как фактор, препятствующий эффективному лечению сердечно-сосудистых заболеваний //Рациональная фармакотерапия в кардиологии. 2009. №2 С.39-47
- Вольская Е.А. Концепция пациентского комплаенса. Фармионика. «РЕМЕДИУМ», 2013, № 11(201), С. 6-15.
- Трушкина С.В. Вызовы современности: медицинский комплаенс, партнерские отношения, коммуникативная компетентность врача. Медицинская психология в России www.mprj.ru Т.10 №4 (51) 2018 С.1-6
- Rattinger G.B. et al. The effect of dementia on medication use and adher- ence among medicare beneficiaries withchronic heart failure // The Ameri- can Journal of Geriatric Pharmacotherapy. 2012. Vol. 10, No 1. Р. 69−80.
- Nahon S. et al. Socioeconomic and psychological factors associated with nonadherence to treatment in inflammatory bowel disease patients: results of the ISSEO survey // Inflammatory Bowel Diseases. 2011. Vol. 17, No 6. Р. 1270−1276.
- Cramer J.A., Roy A., Burrell A., et al. Medication compliance and persistence terminology and definition. Value in Health, 2008, 11(1): 44-7.
- Экермен М. Б. Ортодонтическое лечение. Теория и практика /; пер. с англ. – М. : МЕДпресс-информ, 2010. – 160 с.
- Н.В. Говорин, Е.А. Бодагова Синдром эмоционального выгорания у врачей / Журнал «Оргздрав. Вестник ВШОУЗ» №1 2016.
- В.В. Лукьянова, Н.Е. Водопьяновой, В.Е. Орла, С.А. Подсадного, Л.Н. Юрьевой, С.А С Современные проблемы исследования синдрома выгорания у специалистов коммуникативных профессий [Текст] : коллективная моно- графия / под ред.. Игумнова ; Курск. гос. ун-т. – Курск, 2008. – 336 с. – ISBN 978-5-88313-641-1