Факторы успеха стоматологической реабилитации пожилых пациентов
В. Г. Маслий
врач-стоматолог общей практики
В мировой стоматологической практике отмечается тенденция к возрастанию числа пациентов преклонного возраста, нуждающихся в лечении. Связано это с рядом факторов, в том числе с увеличением продолжительности жизни, низким уровнем гигиенических навыков и недостатками ранее проведенного лечения. Не случайно в составе стоматологического факультета МГМСУ работает кафедра госпитальной терапевтической стоматологии, пародонтологии и гериатрической стоматологии, занимающаяся проблемами лечения зубов пожилых людей.
Введение
Согласно данным ВОЗ, доля лиц пожилого и старческого возраста во всем мире постоянно растет. Сейчас она составляет в ряде стран около 40—45 % от общей численности населения. В нашей стране в 1959 году численность населения 60 лет и старше составляла 9,4 %, в 1970 году — 11,8 %, в настоящее время — более 25—30 %.
Следует отметить, что статистические исследования проводятся в стоматологических учреждениях и ориентируются в основном на обращаемость за стоматологической помощью. Поэтому эти данные не учитывают возрастную категорию старше 80— 90 лет [2].
С организацией в 1983 году Международной ассоциации по геронтологии (IAG) стало шире применяться понятие «геронтостоматология», в соответствии с которым наука о зубоврачевании людей, имеющих значительный возраст, рассматривается в первую очередь как дисциплина стоматологии, а не специальная часть геронтологии [8].
В «Википедии» находим следующее определение: «Гериатрическая стоматология, или геронтостоматология, — это раздел стоматологии, изучающий диагностику, профилактику и лечение стоматологических проблем пожилых людей, связанных с естественным процессом старения и возрастными заболеваниями, с использованием принципов междисциплинарного подхода в команде врачей смежных специальностей».
Статистика Американской стоматологической ассоциации (ADA) показывает, что пациенты преклонного возраста составляют довольно большой и постоянно растущий сегмент на рынке зубоврачебной помощи. Темпы этого роста таковы, что число пожилых пациентов, составляющее в настоящее время 79 миллионов человек, удвоится (!) за период практической работы сегодняшних выпускников стоматологических учебных заведений. Это «цунами престарелых» постоянно изменяет нашу специальность. Современные стареющие люди относятся к стоматологам совершенно иначе по сравнению с представителями предыдущих поколений. Они больше не приемлют потерю зубов как неизбежное следствие старения и намерены «вкладывать деньги туда, где раньше сияла их белоснежная улыбка». Конечно, при условии, что команда специалистов готова удовлетворить их потребности. Оказание этим пациентам качественной стоматологической помощи может быть очень благодарной и одновременно трудной задачей в связи с большим перечнем общих и местных проблем стареющего организма.
Среди особенностей, характерных для пациентов пожилого и старческого возраста, необходимо выделить следующие:
-
множественность и высокий уровень сложности патологии зубочелюстной системы;
-
сопутствующие соматические заболевания;
-
низкий уровень гигиены полости рта или полное отсутствие гигиенических навыков;
-
кариесогенная диета, обусловленная снижением жевательной эффективности;
-
снижение адаптационных резервов организма;
-
особенности психологии;
-
ограниченные финансовые возможности.
По мнению А. Л. Арьева и соавт., заболевания у пожилых людей имеют ряд признаков, обусловленных самой природой старения. Это выражается в неспецифическом проявлении болезней, множественности соматической патологии, непредсказуемости течения заболеваний и быстроте ухудшения состояния, высокой частоте осложнений и необходимости последующей реабилитации. Стоматологические заболевания у пожилых и старых людей имеют такие же особенности.
Это аргументирует целесообразность выделения в дисциплине «стоматология» специального раздела «геронтостоматология», что позволит разработать и обосновать новую, соответствующую времени стратегию стоматологического обслуживания пожилой части населения страны.
Необходимо учитывать пониженный интерес престарелых людей к жизни, их отношение к состоянию своих зубов и полости рта, негативное восприятие процесса стоматологического лечения, страх перед высокой оплатой лечения и другие аспекты [4].
Общие принципы реабилитации в геронтостоматологии
Успешное восстановление функции стоматогнатической системы пожилых пациентов не утрачивает актуальности. Люди преклонного возраста, как правило, имеют высокие значения индексов нуждаемости в лечении и протезировании, низкие индексы гигиены полости рта, сложившиеся стереотипы питания и собственные представления о необходимости и объеме лечебных мероприятий.
Зачастую они недооценивают сложившуюся ситуацию, а иногда склонны к преувеличениям. Эта группа пациентов является наименее защищенной психологически. Многим из них нередко необходима психологическая коррекция. Иначе груз проблем может оказаться на плечах стоматолога. При работе с пожилыми людьми требуются такт и терпение. Следует уметь выслушать и, главное, услышать те ожидания, которые они возлагают на лечащего врача.
С другой стороны, работа с пожилыми пациентами почти всегда приносит удовлетворение. Если врач сумел найти контакт с таким пациентом, можно быть уверенным, что сложный путь реабилитации окажется успешно завершенным. Мотивация гигиены будет стойкой, а результат лечения — длительным. Пожилые люди очень трепетно относятся к конструкциям, восстанавливающим целостность их зубных рядов. Они высоко ценят результаты врачебного труда, авторитет доктора для них, как правило, непререкаем.
Список сопутствующих заболеваний в опроснике амбулаторной карты пожилых пациентов как минимум настораживает, а иногда и пугает своей внушительностью. Особенно врачей-стоматологов, для многих из которых внутренние болезни остаются «тайной за семью печатями». В числе сопутствующих патологических состояний фигурируют:
-
болезни сердца и сосудов (ИБС, гипертония, перенесенный инфаркт миокарда);
-
патология эндокринной системы (сахарный диабет, тиреотоксикоз, гипофункция, узловые образования щитовидной железы);
-
бронхиальная астма, бронхиты;
-
нарушения опорно-двигательного аппарата (артриты, артрозы, болезнь Паркинсона);
-
психоэмоциональные расстройства, обусловленные неврологическими заболеваниями (депрессивные состояния, фобии в результате преходящих нарушений мозгового кровообращения, перенесенного инсульта);
-
сосудистые нарушения органа зрения (глаукома).
Я привел перечень часто встречающихся соматических проблем, наиболее значимых для стоматолога. Они важны с точки зрения выбора препаратов для местной анестезии, разработки плана коррекции патологии зубочелюстного аппарата и оценки прогноза проведенного лечения.
И. А. Шугайлов в докладе на одной из конференций, проводимых в дни выставки «Дентима», высказал мнение о необходимости создания специализированных стоматологических кабинетов, оборудованных приборами сердечно-легочной реанимации и высокотехнологичными стоматологическими установками для проведения вмешательств пациентам с отягощенным соматическим анамнезом. По мнению ученого, в состав команды врачей и ассистентов должен входить анестезиолог-реаниматолог.
При работе с пациентами пожилого и старческого возраста необходимо учитывать фактор снижения адаптационных возможностей организма. Так, эндодонтические вмешательства лучше проводить в два посещения. После удаления пульпы рекомендуется заполнение эндодонтического пространства взвесью препарата на основе гидроксида кальция для предотвращения развития гематомы в периапикальных тканях и дополнительной санации системы дентинных канальцев.
Пожилой возраст не должен являться противопоказанием для эндодонтического вмешательства. Успешный исход зависит от элиминации патогенных бактерий из полости зуба и ее герметичной обтурации. Доступ и обработка корневых каналов являются самым технически сложным процессом при эндодонтическом лечении указанной группы пациентов. Связано это с процессом отложения заместительного дентина.
В результате синтетической деятельности одонтобластов просвет эндодонтического пространства в зубах пациентов старческого возраста сужается или исчезает. По нашим наблюдениям, чаще всего облитерации подвергаются каналы нижних резцов, боковых резцов верхней челюсти, медиально-язычные каналы нижних моляров и щечные каналы верхних моляров.
Б. Н. Хубутия и соавт. в эксперименте in vitro продемонстрировали, что независимо от диаметра эндодонтического инструмента общее время для прохождения корневых каналов в блоках, смоделированных из зубов лиц пожилого и старческого возраста, было в среднем в 1,3—1,5 раза больше, чем в контрольной группе зубов молодых людей.
Кальцификаты пульпы обычно обнаруживаются как стеклоподобные прозрачные включения, под которыми находится темный свод дна полости с «картой» фиссур. При создании эндодонтического доступа необходимо избегать повреждения дна полости пульпы. Применение специального инструмента DG 16 часто позволяет расколоть дентикль вдоль мягкотканной прослойки и удалить его. С этой же целью используют ультразвуковые насадки [8].
При выборе варианта протетического восстановления дефектов зубных рядов у описываемой группы пациентов предпочтение следует отдавать зубосохраняющим методикам с возможностью коррекции изготовленных протезов в отдаленном периоде без необходимости их замены (повторного протезирования).
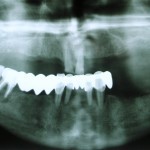
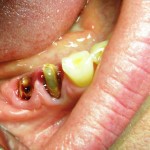
При изготовлении несъемных протезов следует придерживаться показаний для этого метода ортопедического лечения, информируя пациента о возможных осложнениях. Игнорирование положений классической концепции В. Ю. Курляндского о «резервных силах пародонта» приводит к весьма печальным последствиям (рис. 1, 2).
- Рис. 1. Ортопантомограмма пациента К. до лечения. На верхней челюсти сохранены два центральных резца, целостность зубного ряда восстановлена при помощи частичного съемного протеза. Дефекты нижнего зубного ряда восполнены при помощи консольного штампованно-паяного мостовидного протеза. Обратите внимание на тяжелые деструктивные изменения в пародонте опорных зубов.
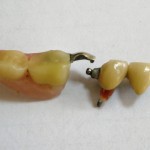
- Рис. 2. Результат перегрузки опорных зубов: при снятии консольного мостовидного протеза были пассивно удалены нижние боковые резцы, второй моляр пациент сплюнул в плевательницу.
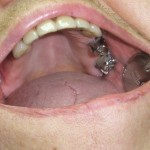
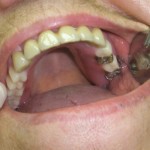
При невозможности восстановления целостности зубного ряда с помощью мостовидных протезов необходимо отказаться от применения съемных протезов с замковой фиксацией. Связано это с тем, что аттачменты, в том числе полулабильные, передают жесткую экстракорональную нагрузку на опорные зубы. И при снижении резервных сил, например при генерализованных поражениях пародонта, которыми нередко страдают пациенты старшей возрастной группы, такая нагрузка может оказаться критической (рис. 3—7). Кроме того, бюгельные протезы с замковой фиксацией практически невозможно модифицировать, не переделав конструкцию в целом.
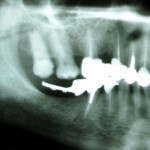
- Рис. 3. Фрагмент ортопантомограммы. Концевой дефект нижнего зубного ряда восстановлен при помощи замкового бюгельного протеза с опорой на 44-й и 45-й зубы. Пациентка обратилась с жалобой на подвижность опорных коронок.
- Рис. 4. Вид ортопедической конструкции в полости рта.
- Рис. 5. Вид опорных коронок бюгельного протеза с шаровидным аттачментом.
- Рис. 6. Вид в полости рта после снятия опорных коронок. Расцементировка культевой штифтовой вкладки, восстанавливавшей 45-й зуб, продольный перелом корня 45-го зуба в результате действия экстракорональных сил.
- Рис. 7. Ортопедическая конструкция вне полости рта. Обратите внимание на фрагмент корня 45-го зуба.
Еще одним фактором, ограничивающим показания к применению протезов с аттачментами, является наличие расстройств мелкой моторики, часто встречающееся у пожилых пациентов. В таких ситуациях мануальные навыки затрудняют самостоятельное наложение и особенно снятие протеза. Это приводит к неудовлетворенности изготовленными ортопедическими конструкциями.
При необходимости съемного протезирования предпочтение следует отдавать бюгельным протезам с кламмерной фиксацией, пластиночным протезам и конструкциям с телескопической фиксацией.
Мои собственные наблюдения свидетельствуют о более длительном сроке службы телескопических съемных конструкций по сравнению с замковыми. Для подтверждения вышесказанного приведу описание клинического случая и ортопантомограмму пациентки, выполненную через пять лет после завершения повторного протезирования (рис. 8).
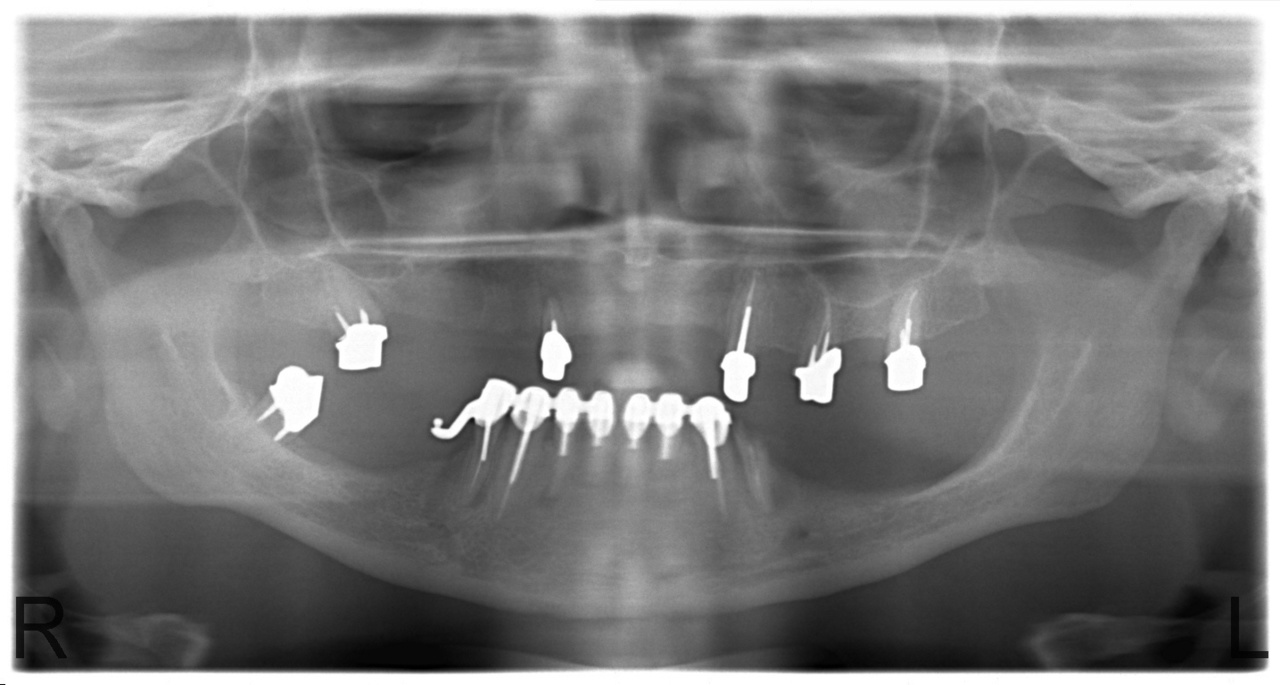
Рис. 8. Ортопантомограмма пациентки Л., выполненная через пять лет после протезирования. Обратите внимание на удовлетворительное состояние зубов верхней челюсти с первичными телескопическими коронками. На нижней челюсти слева визуализируется нарушение целостности шинирующего металлокерамического протеза с шаровидными аттачментами, периапикальные очаги деструкции кости в области 34, 42 и 44-го зубов.
Клинический случай № 1
Пациентка Л. в 2005 году обратилась в клинику с жалобами на нарушение эстетики улыбки, неудовлетворенность состоянием протезных конструкций, изготовленных в 2001 году, и нарушение функции жевания.
При осмотре выявлена несостоятельность прежних мостовидных протезов, восстанавливающих целостность верхнего и нижнего зубных рядов: нарушение краевого прилегания, расцементировка вкладок и коронок, перелом корней 11-го, 21-го зубов, очаг деструкции кости в периапикальной зоне 37.
На основании жалоб, данных анамнеза, клинического осмотра, анализа диагностических моделей и изучения рентгенограмм был поставлен диагноз: частичная вторичная адентия верхнего и нижнего зубных рядов, III класс по Кеннеди, осложненная потерей жевательной эффективности; хронический периодонтит 37-го зуба; переломы корней 11-го и 21-го зубов; сопутствующие заболевания — гипертоническая болезнь, хронический полиартрит.
После составления плана лечения и получения информированного согласия пациентке была проведена специальная хирургическая, терапевтическая подготовка и изготовлены съемные бюгельные конструкции: верхнего зубного ряда с телескопической фиксацией и нижнего зубного ряда с замковой фиксацией.
Пациентка осталась очень довольна результатом протезирования и в течение последующего периода наблюдения два раза в год обращалась в клинику для проведения профессиональной гигиены полости рта и при необходимости перебазировки съемных протезов. Жалоб в отношении опорных зубов не было, клинический осмотр патологии не выявил.
В 2010 году пациентка обратилась в клинику с жалобами на увеличившуюся подвижность нижнего бюгельного протеза. При осмотре было обнаружено нарушение целостности шинирующей металлокерамической конструкции между 33-м и 34-м зубами, выявлены признаки расцементировки культевой вкладки 34-го зуба. Конструкция верхнего зубного ряда состоятельна, опорные зубы интактны.
На ортопантомограмме, выполненной после извлечения культевой штифтовой вкладки из 34-го зуба, определялись признаки деструкции кости с четкими границами в периапикальных зонах 34, 42 и 44-го зубов (рис. 8).
Было принято решение об удалении 34-го зуба, проведении резекции верхушек корней 42-го и 44-го зубов, сепарации шаровидного аттачмента с правой стороны, цементировке вторичной структуры 47-го зуба и изготовлении пластиночного протеза нижнего зубного ряда.
Анализ подобных клинических ситуаций показывает преимущества протезов с телескопической системой фиксации: отсутствие экстракорональной нагрузки на опорные зубы, возможность модификации без замены конструкции и, как следствие этого, более длительный срок службы.
Первичный осмотр полости рта пожилых пациентов часто выявляет множественную патологию. Вторичная адентия у них, как правило, осложнена наличием хронического генерализованного пародонтита, вторичными деформациями зубных рядов, патологической стираемостью, снижением высоты прикуса, парафункциями, нарушениями со стороны височно-нижнечелюстного сустава.
Примером комплексной стоматологической реабилитации может служить клинический случай пациентки с успешным результатом лечения и последующего протезирования.
Клинический случай № 2
Пациентка И., 76 лет, обратилась в клинику с целью замены старых ортопедических конструкций и восстановления эстетики улыбки и эффективности жевания.
На основании жалоб, данных анамнеза, клинического осмотра, анализа диагностических моделей и изучения ортопантомограммы (рис. 9) был поставлен диагноз: частичная вторичная адентия верхнего и нижнего зубных рядов, II класс по Кеннеди, осложненная потерей жевательной эффективности; хронический периодонтит 11-го, 23-го зубов; резорбция корня 11-го зуба; кариес корня и хронический пульпит 12, 13, 22, 34, 35-го зубов; хронический генерализованный пародонтит тяжелой степени, осложненный вторичной деформацией зубных рядов, веерообразным расхождением фронтальной группы зубов, дистовестибулопозицией 43-го зуба с неблагоприятным коронково-корневым соотношением; сопутствующие заболевания — пациентка состоит на учете в онкодиспансере после проведенного хирургического лечения новообразования молочной железы и химиотерапии.
После составления плана лечения и получения информированного согласия старые ортопедические конструкции были сняты, проведены специальная хирургическая, терапевтическая подготовка и протезирование.
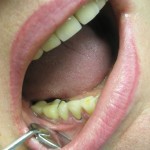
Целостность верхнего зубного ряда была восстановлена при помощи металлокерамического мостовидного протеза с опорой на 13, 12, 22 и 23-й зубы, цельнолитых коронок 25-го и 27-го зубов и эстетического пластиночного протеза (рис. 10, 11).
- Рис. 10. Вид несъемной части ортопедической конструкции верхней челюсти.
- Рис. 11. Вид в полости рта: ортопедическая конструкция, восстанавливающая целостность верхнего зубного ряда.
При разработке стратегии восстановления нижнего зубного ряда мы приняли решение о сохранении 43-го зуба с целью замедления процесса атрофии тканей протезного ложа за счет стабилизации съемного протеза справа, а также ускорения адаптации. Было проведено эндодонтическое лечение и изготовлена культевая штифтовая вкладка с шаровидным аттачментом.
Необходимость использования шаровидного аттачмента была продиктована неудовлетворительным коронково-корневым соотношением, обусловленным дистовестибулопозицией 43-го зуба. Я придерживаюсь мнения, что эта окклюзионная деформация сформировалась под действием несбалансированной жевательной нагрузки в результате развития патологии пародонта и ранее выполненного протезирования.
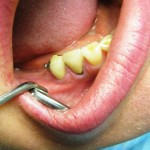
На зубы 33, 34 и 35 изготовлен цельнолитой шинирующий мостовидный протез. Целостность нижнего зубного ряда восстановлена при помощи эстетического пластиночного протеза с матрицей шаровидного аттачмента (рис. 12, 13).
- Рис. 12. Вид несъемной части ортопедической конструкции нижней челюсти: цельнолитой шинирующий мостовидный протез на 33, 34, 35-м зубах и культевая вкладка с шаровидным аттачментом в 43-м зубе.
- Рис. 13. Вид в полости рта: ортопедическая конструкция, восстанавливающая целостность нижнего зубного ряда.
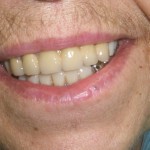
Эстетика и функция стоматогнатической системы нормализованы. Пациентка результатом лечения удовлетворена (рис. 14—16).
- Рис. 14. Результат комплексной стоматологической реабилитации пожилой пациентки: эстетика и функция стоматогнатической системы нормализованы.
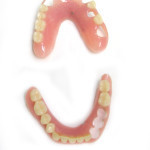
- Рис. 15. Эстетические съемные пластиночные протезы: модифицированные зубо-альвеолярные кламмеры по Кемени, нижний протез с матрицей шаровидного аттачмента.
- Рис. 16. Эстетические съемные пластиночные протезы: модифицированные зубо-альвеолярные кламмеры по Кемени, нижний протез с матрицей шаровидного аттачмента.
Обсуждение
Какое влияние оказывает возраст пациента на характер стоматологической терапии в целом и технологии изготовления реставраций в частности? Для ответа на этот вопрос, прежде всего, необходимо четко определить, чем, собственно, старые люди отличаются от молодых.
Формирование консервативного образа мышления и преимущественно негативной реакции на изменение внешних условий представляет собой психосоциальный аспект наступления старости. Однако столь же негативно такие пациенты воспринимают и любые изменения в полости рта. Именно это обстоятельство является основным источником большинства проблем, возникающих при оказании стоматологической помощи пожилым и старым людям [9].
Как уже было отмечено, в настоящее время в Российской Федерации доля лиц пожилого и старческого возраста в отдельных регионах достигает 25—30 % и более. Актуальным является вопрос о необходимости обеспечения пожилых людей адекватной стоматологической помощью.
Поскольку в России, по мнению Н. Ф. Усовой, в последние годы лечение стоматологических пациентов старших возрастных групп явно недостаточно, назрело создание нового ответвления стоматологии. Нужно не только уделять больше внимания этой проблеме — настало время для создания ассоциации геронтостоматологов [7].
Основная масса пациентов старших возрастных групп получает стоматологическую помощь в государственных и муниципальных стоматологических учреждениях, а определенная часть — в учреждениях социальной защиты. Практика проведенных ФГУ «ЦНИИС и ЧЛХ» эпидемиологических исследований в этих организациях в динамике за последние 20—25 лет свидетельствует о том, что пожилые люди имеют самые различные стоматологические заболевания, основными из которых являются кариес зубов, его осложнения, но главным образом — заболевания пародонта. Практически ими поражено все пожилое население учреждений социальной защиты. Из-за высокой потери зубов, подчас составляющей 80—90 % и более от структуры КПУ, пожилые люди нуждаются, прежде всего, в ортопедической стоматологической помощи [2].
Состояние полости рта большинства пациентов описываемой возрастной группы характеризуется отсутствием значительного числа собственных зубов. Исследование Е. Н. Борисовой демонстрирует, как последствия функциональной патологии, обусловленной полной или частичной утратой зубов, отражаются на повседневной жизни людей старшего возраста. Среднее число последствий, о которых сообщали обследуемые, было изучено в контексте с числом имевшихся зубов, возрастом, полом, характером обращений за помощью и наличием или отсутствием протезов.
Наибольшее число сообщений о негативных результатах патологического состояния полости рта было получено от людей, полностью утративших зубы, и от тех, кто имел менее 20 зубов. Число последствий не менялось по мере увеличения возраста обследуемых, а лишь отражало обширность и тяжесть сформированной в течение жизни патологии, которая включала нарушения от неудобств, связанных с выбором и приемом пищи из-за проблем с жеванием, до утраты собственной, личностной роли человека в обществе и в отношениях с окружающими (изменение диеты, нарушения процессов пищеварения, затруднения в общении, избегание смеха и улыбки, утрата реального дополнительного заработка).
Весьма важным выводом упомянутого комплексного исследования, посвященного изучению и оценке стоматологического здоровья людей пожилого и старческого возраста, является то, что регулярное обращение за помощью способно если не полностью устранить, то по крайней мере значительно снизить последствия функциональной патологии [5, 6].
А. В. Алимский и соавт. сообщили, что в наиболее демонстративной возрастной группе (80—89 лет), помимо лиц с полной потерей зубов на обеих челюстях (36,2 %), обнаружено 36,7 % лиц с полной потерей зубов на одной из челюстей. Таким образом, столь значительная инвалидизация жевательного аппарата в возрастной группе 80—89 лет наблюдается у 72,9 % обследованных. Авторы подчеркивают, что с возрастом число сохранившихся зубов неуклонно сокращается. Это указывает на необходимость бережного отношения к сохранению зубов у лиц пожилого и преклонного возраста, особенно на нижней челюсти (желательно сохранить хотя бы один зуб), для улучшения фиксации съемных зубных протезов [1].
Я убежден, что при отсутствии противопоказаний и наличии финансовой возможности приоритет следует отдавать протезированию с использованием имплантатов.
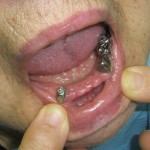
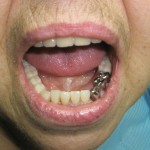
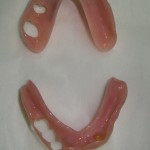
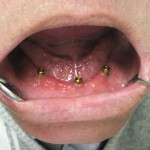
Мы начали успешно применять искусственные опоры для усиления фиксации полных съемных протезов, особенно на нижней челюсти. В данном случае достаточно установить два цилиндрических имплантата. В качестве супраструктуры можно выбрать одну из матричных систем (шаровидный аттачмент, система «Локатор»). Указанная методика протезирования хорошо переносится пожилыми пациентами при условии компенсации соматических заболеваний. Создание дополнительной фиксации ускоряет процесс адаптации к полному съемному протезу и минимизирует психологические проблемы, связанные с его использованием (рис. 17, 18).
- Рис. 17. Искусственные опоры полного съемного протеза нижней челюсти. Вид в полости рта через два года после имплантации. Сложность клинической ситуации связана со значительной равномерной атрофией беззубого альвеолярного отростка.
- Рис. 18. Полный съемный протез нижней челюсти с опорой на имплантаты. Вид в полости рта через два года после имплантации.
В заключение хочу подчеркнуть, что лечение пожилого человека всегда необходимо начинать с налаживания эмоционального контакта, подробного выяснения основных жалоб и поиска компромиссного варианта лечения. Именно эти факторы, с моей точки зрения, являются ключевыми для достижения благоприятного клинического исхода.
Благодарность
Автор выражает благодарность зубному технику Р. А. Алексееву за идею применения культевой вкладки с шаровидным аттачментом и виртуозное техническое исполнение ортопедических конструкций, представленных в клиническом случае № 2.
Автор также признателен врачу-стоматологу Л. Н. Тсолахсаввидису за ценные советы в процессе выполнения работы.
Вопросы автору статьи можно задать на сайте www.masly.ru.