Использование фактора роста в практической стоматологии
Процесс регенерации кости происходит при взаимодействии влияний на системном уровне с местными изменениями тканевого метаболизма, включая изменения на молекулярном уровне. Нейроэндокринная система, биологически активные вещества, образующиеся в процессе распада тканей, приводят в подвижность генетические структуры специализированных и неспециализированных клеток регенерата кости, в результате чего осуществляется биосинтез специализированных белков остеогенными клетками [1—6].
Стабильность и темп биосинтеза белков в остеогенных клетках тесно связаны с условиями среды в зоне повреждения. Эти условия оптимальны при отсутствии выраженных патологических изменений организма в целом и наличии быстрого восстановления васкуляризации в зоне костного дефекта и окружающих его тканях, т. е. оксигенации регенерата, поскольку нормальная функция остеобластов возможна именно в таких условиях.
Исследователи считают, что тромбоцитарные факторы роста участвуют в начальном звене регенерации тканей, повышение их концентрации в ране способствует ускорению регенераторного процесса. Одним из источников тромбоцитарных факторов роста является концентрированная аутогенная тромбоцитарная плазма (FRP), получаемая при фракционировании крови пациента. Для ее выделения используют различные модели центрифуг и методики центрифугирования.
Не все методы фракционирования крови в центрифугах дают возможность получить подобный тромбоцитарный концентрат. Ряд методов обеспечивает на выходе продукт, который после центрифугировании крови имеет вид так называемого фибринового геля (FRP), содержащего плазму, лейкоцитарную и тромбоцитарную фракции крови. Нами рассматривалась возможность оптимизации регенераторного процесса в тканях под воздействием FRP и использования FRP в виде барьерной мембраны.
Цель исследования
Целью настоящей работы является разработка новых подходов к хирургическому решению проблемы атрофии костной ткани альвеолярного отростка.
Материалы и методы исследования
В период с 2000 года по июль 2012 года нами прооперированно 743 пациента в возрасте от 21 до 60 лет, женщин и мужчин c атрофией костной ткани альвеолярного отростка челюстей.
Все больные поделены по возрасту на две группы:
- От 21 до 40 лет.
- От 41 до 60 лет.
В объем исследования включались: сбор анамнеза, общий осмотр, обследование полости рта, инструментальное определение объема костной ткани альвеолярного отростка, изучение диагностических моделей челюстей, рентгенологические методы обследования. Перед хирургическим лечением было получено информированное согласие на проведение манипуляций. Гель использовали для заполнения лунок во время удаления зубов, костных полостей в донорских участках при заборе костных аутотрансплантатов и в виде компонента смеси для заполнения костных полостей. Во всех остальных случаях FRP применяли в виде мембраны.
Удаление зубов
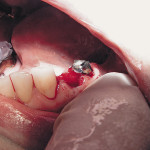
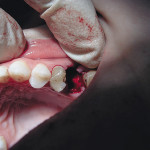
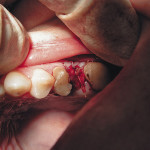
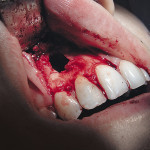
После атравматичного удаления зубов гель помещали в лунку зуба и ушивали. В случае дефектов стенок лунки гель смешивали с калапаном, альгосом и помещали в лунку. Для стабилизации трансплантата и изоляции лунки от полости рта сверху укладывалась мембрана из аутогенного фибринового геля с последующим ушиванием (рис. 1, 2).
- Рис. 1. Лунка 34 зуба. Рецессия десны.
- Рис. 2. Лунка 34 зуба с фактором роста.
В данном исследовании оценивалась эффективность применения FRP (тромбоциты с высоким содержанием фибрина) для костной регенерации. Отсутствие или недостаточное прикрепление десны в сочетании с патологией прикуса, скученностью зубов и их вестибулярным расположением в альвеолярной дуге, тонкая вестибулярная пластинка, мелкое преддверие полости рта и укорочение уздечек способствуют образованию рецессии десны.
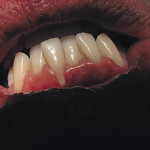
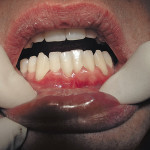
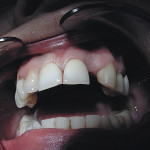
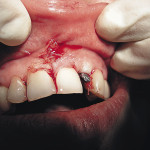
Активно ведется работа по устранению рецессии десны как локальной, так и генерализованной формы. Поставленная задача нами достигается тем, что в способе лечения рецессии десны мы используем мобилизованный слизисто-надкостничный лоскут и тромбоциты с высоким содержанием фибрина (FRP — фактора роста), как препарат направленной тканевой регенерации (рис. 3, 4).
- Рис. 3. Рецессия десны у 41 зуба.
- Рис. 4. Клиническое состояние десны у 41 зуба через 3 года.
Закрытие перфорации гайморовой пазухи
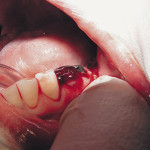
Перфорация слизистой гайморовой пазухи — осложнение при проведении операции удаления зуба. Мы применяли мембрану для закрытия перфораций. После наложения мембраны при проведении носовой пробы подвижность слизистой восстанавливалась, что указывает на герметичность пазухи (рис. 5, 6).
- Рис. 5. Перфорация у 26 зуба верхнечелюстной пазухи.
- Рис. 6. Лунка 26 зуба ушита фактором роста.
Имплантация
В зависимости от данных остеометрии альвеолярных отростков операции по увеличению объема костной ткани разделялись на одноэтапные — когда внутрикостная имплантация проводилась одновременно с костной пластикой. Это возможно при ширине альвеолярного гребня 6 мм и более. При ширине альвеолярного отростка 5 мм и менее операция проводилась в два этапа: сначала по одной из методик увеличивался объем костной ткани, а затем, через 4—6 месяцев, устанавливались имплантаты. Такой подход позволяет установить имплантаты в оптимальной для протезирования позиции и, соответственно, увеличить срок их службы (рис. 7, 8).
- Рис. 7. До имплантации у 22 зуба.
- Рис. 8. После имплантации у 22 зуба.
Цистэктомия
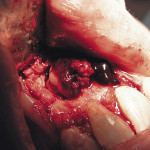
При проведении цистэктомии оболочка кисты полностью удалялась. Для заполнения костного дефекта готовилась смесь из аутогенного фибринового геля, калапана, альгоса. После заполнения дефекта сверху укладывалась мембрана из FRP и рана ушивалась. Заживление разреза — как правило, первичным натяжением (рис. 9, 10).
- Рис. 9. Цистэктомия на верхней челюсти у 13—11 зуба.
- Рис. 10. Дефект у 13—11 зуба заполнен фактором роста.
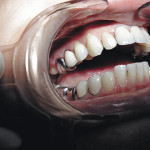
Восстановление дефекта десны у зубов с искусственной коронкой
Наличие несъемных назубных конструкций является одним из факторов, вызывающих изменения гомеостаза ротовой полости, проявляющихся в изменениях количественного и качественного состава слюны, состояния краевого пародонта и приводящих к ухудшению гигиены полости рта, повышению темпа прироста кариеса на контактных поверхностях зубов, граничащих с протезом. Край искусственной коронки, располагаясь в пределах десневой бороздки, вызывает развитие хронического воспалительного процесса в пародонтальных тканях. Степень выраженности реакции во многом зависит от базового состояния соединительной ткани (рис. 9, 10).
- Рис. 11. Рецессия десны у 13—16 зубов.
- Рис. 12. Состояние десны 13—16 через 3 года.
Результаты и обсуждение
Исследования зарубежных авторов подтверждают ускорение регенерации костной ткани под действием факторов роста в ранние сроки, но достоверных различий через 6 месяцев не обнаружено. Доказано, что вышеуказанными регенераторными свойствами обладает тромбоцитарный концентрат, обозначаемый как FRP. Считается что стимулирующий эффект обогащенной тромбоцитарной плазмы проявляется, если концентрации тромбоцитов в ней в 3—4 раза превышают нормальное содержание тромбоцитов в периферической крови. Концентрация тромбоцитов в FRP, по данным одного и того же исследования, достигает 2 000 000—4 000 000 мкл и более.
Таким образом, применение FRP (фактора роста) в 743 клинических случаях выявило его эффективность. При решении различных задач, возникающих во время проведения пародонтологических, имплантологических и костнопластических операций, можно широко использовать фактор роста в практической стоматологии.
Список литературы находится в редакции.