Эндоскопическое удаление амелобластной фибромы
Г. Ф. Ферранцано
Школа детской стоматологии (Неаполь, Италия)
М. Кода
Школа детской стоматологии (Неаполь, Италия)
А. Романо
Отделение челюстно-лицевой хирургии (Неаполь, Италия)
Г. Дел’Аверсана Орабона
Отделение челюстно-лицевой хирургии (Неаполь, Италия)
Л. Галифано
Отделение челюстно-лицевой хирургии (Неаполь, Италия)
А. Ингенито
Школа детской стоматологии (Неаполь, Италия)
Т. Кантил
Школа детской стоматологии (Неаполь, Италия)
Амелобластическая фиброма (АФ) — редкая форма новообразования одонтогенного происхождения. Частота встречаемости составляет 1,5–4,5 % среди всех опухолей одонтогенного генеза [15, 2, 11]. АФ характеризуется пролиферацией эпителиальной и мезенхимальной одонтогенных тканей без образования твердых тканей [9].
Согласно описанию Всемирной организации здравоохранения (ВОЗ), амелобластическая фиброма состоит из одонтогенной эктомезенхимы, напоминающей зубной сосочек, а также содержит эпителиальные нити и включения, похожие на зубную пластинку и эмаль [1]. АФ чаще встречаются среди пациентов женского пола (1,4/1) [3]. Более того, эта опухоль часто встречается в первой и второй декадах жизни: 77,7 % случаев диагностируется до 20 лет, но в первую очередь это опухоль детского и подросткового возраста [15, 3], хотя литературные источники сообщают о широком возрастном диапазоне (0,5–62 лет) [19].
АФ часто встречается в дистальном отделе нижней челюсти, причем 80 % случаев приходится на первый, второй моляры и 75 % — на ретинированный зуб. На верхней челюсти АФ диагностируется редко [5]. АФ не содержит твердых тканей зуба [1]: если в очаге поражения находится дентинная ткань без/с эмалью, это может быть амелобластическая фибродентинома (АФД), амелобластическая фиброодонтома (АФО) или полностью твердая одонтома (сложная и составная) [16].
АФ обычно обнаруживается во время обычного осмотра полости рта или оценки ортопантомограммы: образование характеризуется как бессимптомное, локальное поражение сниженной рентгеноконтрастности. Крупные очаги, как правило, имеют многокамерное строение и могут сопровождаться безболезненным отеком [14].
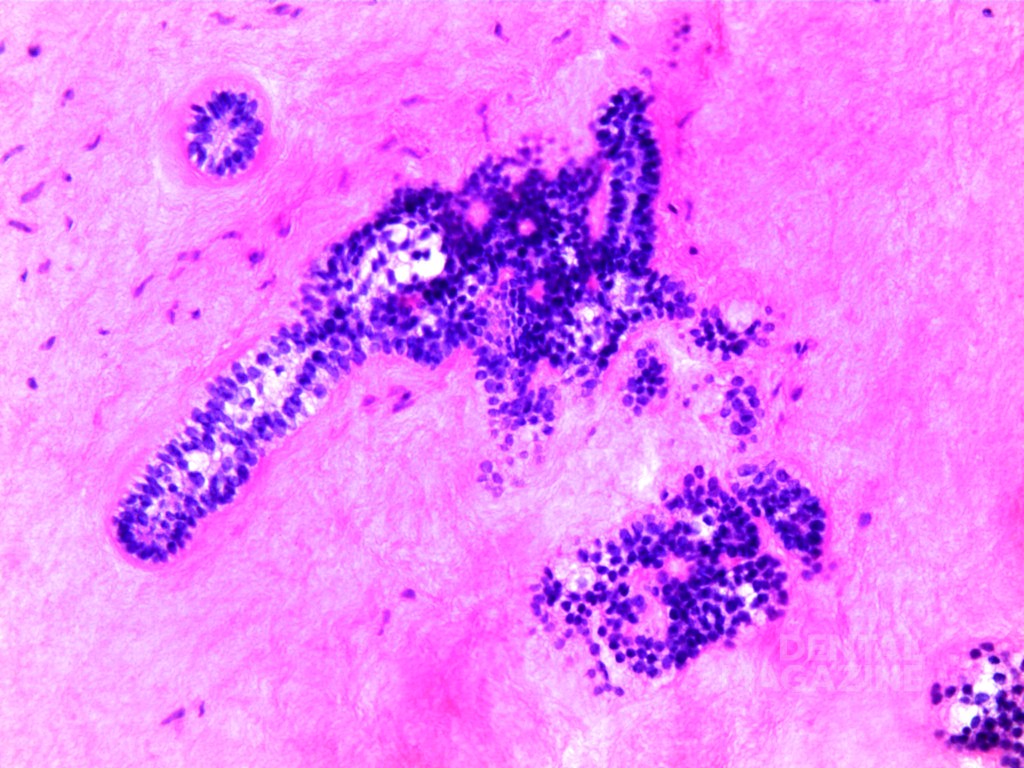
Гистопатологические особенности АФ заключаются в следующем: ткань, состоящая из эпителиальных и соединительных компонентов, характеризуется тучными фибробластами и нежными коллагеновыми нитями аналогично строению зубного сосочка [8].
Эпителиальный компонент, напоминающий эмбриональную зубную пластинку, расположен в тонких разветвленных тяжах или нитях, содержащих двойные или тройные слои кубовидных клеток, а также в виде небольших включений со скудной цитоплазмой и базофильными ядрами, в то время как звездчатые ретикулоподобные клетки расположены в виде больших скоплений [14]. Лечение АФ заключается в хирургической энуклеации в сочетании с консервативным подходом [6, 7], кюретаже окружающей кости, иногда удалении пораженного зуба [11].
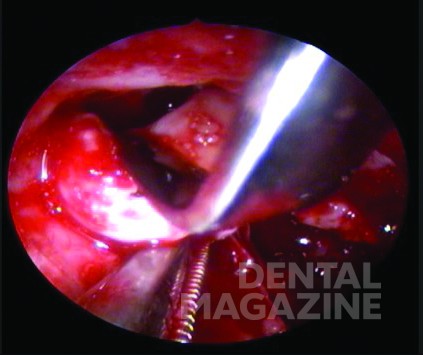
В данном клиническом случае был использован новый подход с применением фиброскопа и монитора, что привело к снижению потери костной ткани в ходе энуклеации (модель видео-рино-ларинго CCD 11101 VP, диаметром 3.7 мм, Karl Storz, Швейцария). Хирург смог визуализировать внутрикостную полость после удаления основной опухолевой массы, чтобы проверить наличие периферических очагов и оценить состояние вовлеченного моляра. Такой метод нецелесообразен при агрессивных поражениях, требующих радикального подхода [12]. Имеются также противоречивые сообщения относительно частоты рецидивов и злокачественных трансформаций АФ [4, 8]. Большинство зарегистрированных случаев подчеркивают необходимость длительного наблюдения, чтобы исключить риск рецидивов опухоли [10, 11, 21].
Клинический случай
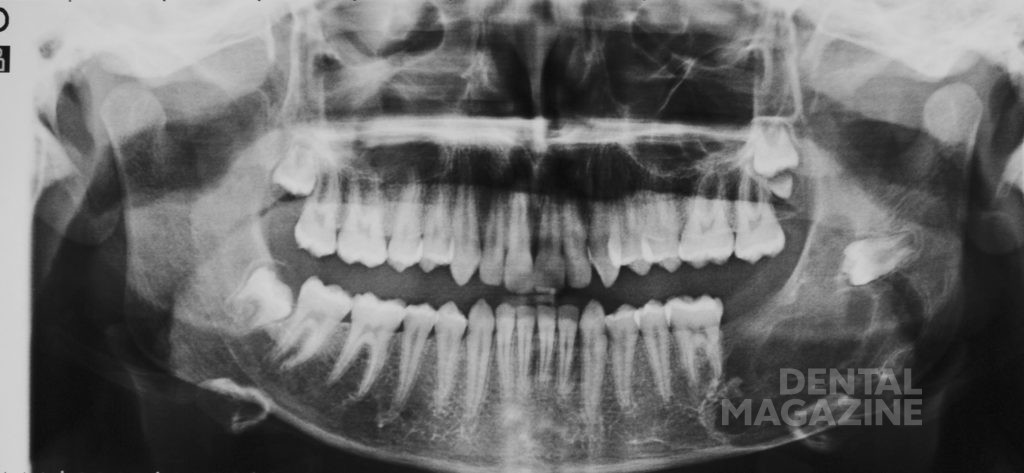
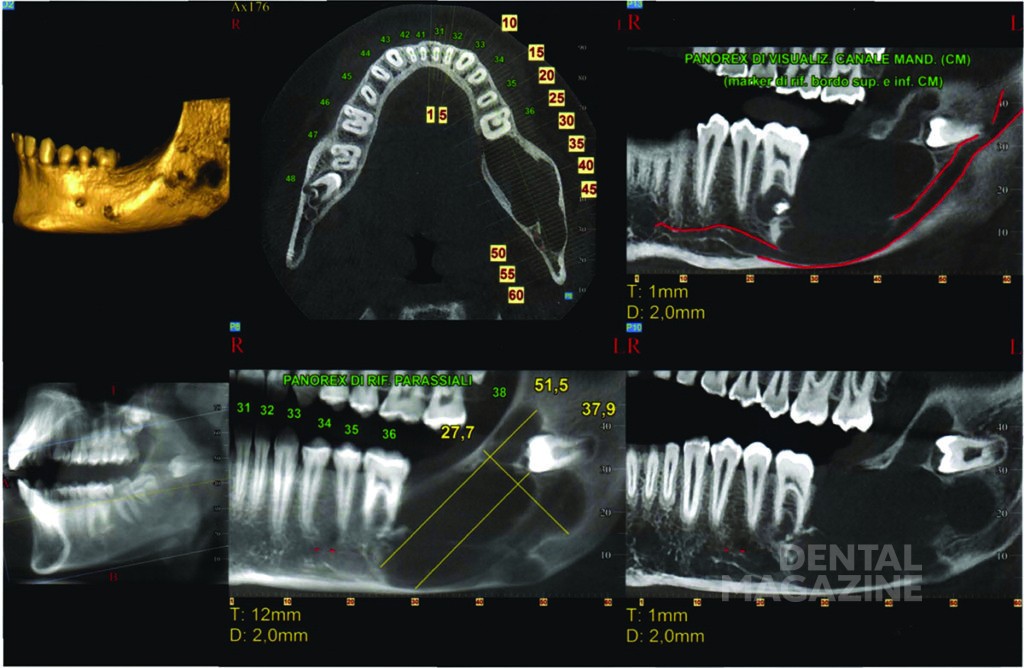
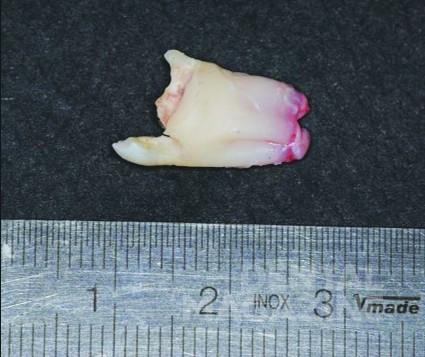
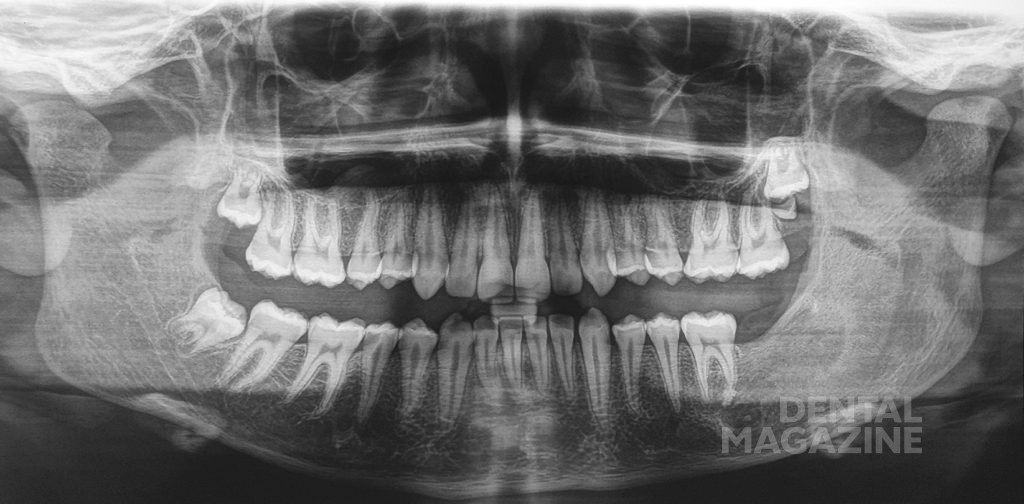
Мальчик, 12 лет, был обследован в отделении детской стоматологии в Университете Федерико II города Неаполя в ноябре 2016 г. Пациент был направлен к нам частным дантистом из-за наличия на ортопантомограмме участка со сниженной рентгеноконтрастностью, расположенного под левым углом нижней челюсти. Анамнез был не отягощен. Внешний клинический осмотр не выявил никаких повреждений кожи или отеков. Осмотр полости рта показал отсутствие зуба 37 и легкий отек в той же области нижней челюсти. Ортопантомография и конусно-лучевая компьютерная томография (КЛКТ) выявили обширный участок разрежения костной ткани в левом углу нижней челюсти (рис. 1, 2) протяженностью от первого моляра до ветви нижней челюсти. Повреждение, вероятно, сместило зуб 38. Кроме того, была выявлена полная агенезия зуба 37. Анализ сагиттальных срезов КЛКТ показал тонкую остаточную кортикальную кость, что позволило спланировать консервативный хирургический подход.
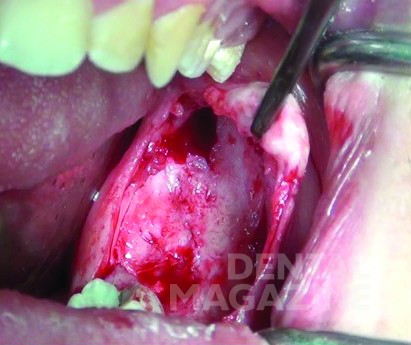
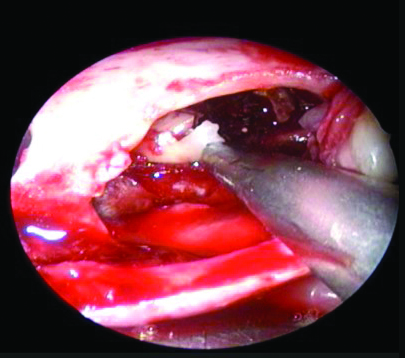
Хирургическое иссечение проводили под общим наркозом, с помощью доступа через альвеолярный отросток (рис. 3 а-е), без удаления больших участков вестибулярной кортикальной кости, с использованием фиброскопа, подключенного к монитору (модель видео-рино-ларинго CCD 11101 VP диаметром 3.7 мм, Karl Storz, Швейцария) (рис. 4). Внутрикостная полость была визуализирована с целью инспекции периферических очагов поражения и уточнения положения 38-го моляра, что обеспечило более консервативное удаление кости и зуба. Затем через фиброскоп проводили окончательный кюретаж костного участка.
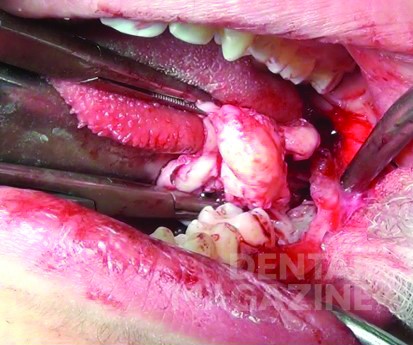
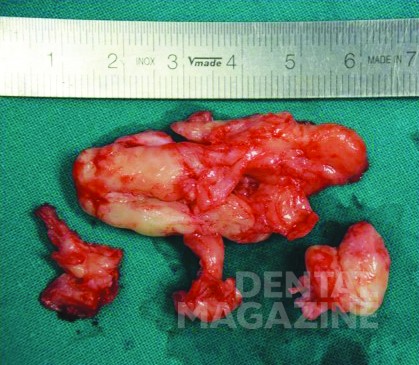
Макроскопический осмотр образца опухоли размерами 60х40х40 мм выявил неоднородную поверхность и фиброэластическую консистенцию (рис. 5). Затем пораженную ткань подвергли гистопатологическому исследованию, которое показало картину амелобластической фибромы: строма из низкодифференцированной мезенхимальной ткани, в которую погружен эпителиальный клеточный компонент, расположенный в виде нитей и включений (рис. 6). На периферических участках наблюдалась недифференцированная костная ткань со скудными эпителиальными клетками (рис. 7).
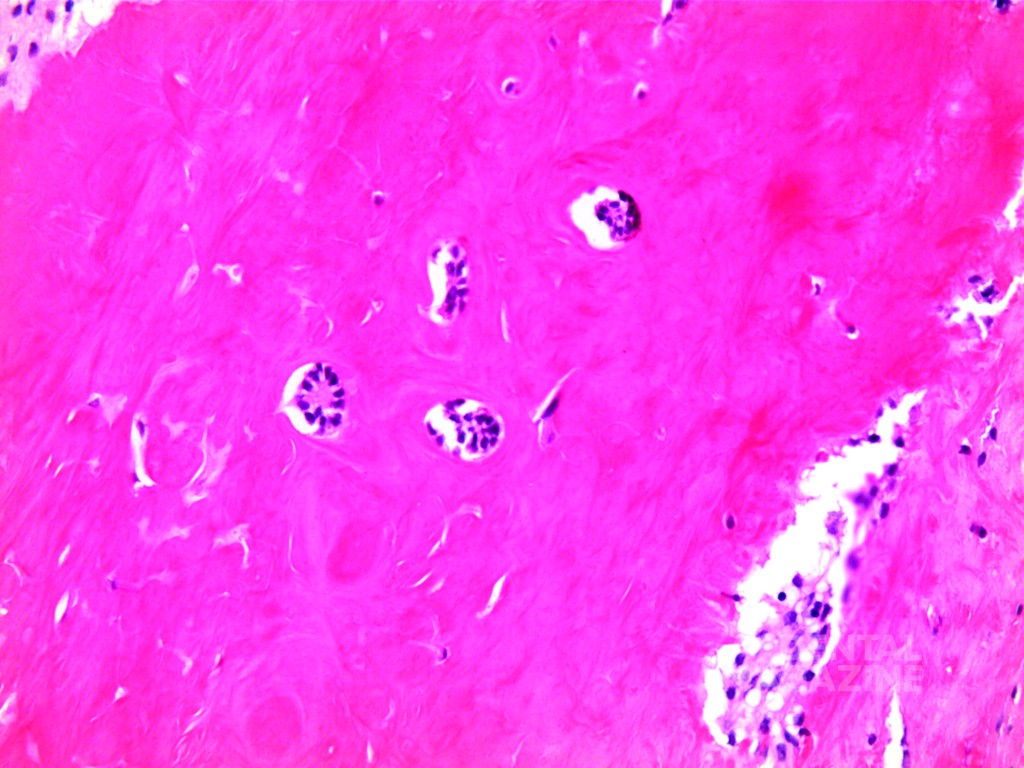
Рис. 7. Гистологическое исследование периферических участков (10х), где наблюдалась недифференцированная ткань, аналогичная костной ткани, с небольшими включениями эпителиальных клеток.
В послеоперационном периоде клинических осложнений не выявлено. За пациентом наблюдали ежемесячно в течение 6 месяцев и никаких клинических или рентгенологических признаков рецидива не наблюдалось. Через 6 месяцев ортопантомография показала образование новой кости в левом дистальном отделе тела нижней челюсти.
Обсуждения и выводы
В этом клиническом случае была показана АФ с вовлечением тела, угла и ветви нижней челюсти у 12-летнего ребенка. Во время клинического обследования у пациента наблюдался отек, расположенный от левого первого моляра до ветви нижней челюсти. Согласно Melo et al. [2015], этот отек является результатом постепенного расширения кортикальной пластинки во время роста опухоли. Кроме того, эти авторы сообщили, что АФ показывает более медленный рост, чем другие одонтогенные опухоли, такие как амелобластома, и не имеет тенденции к инфильтрации кости.
Как уже упоминалось выше, дифференциальная диагностика АФ включает зубочелюстную кисту, одонтогенную кератоцистную опухоль, миксому и амелобластому, что обусловлено клиническим и, прежде всего, рентгенологическим сходством между этими поражениями. По факту в данном клиническом случае осмотр полости рта показал слабый отек в углу нижней челюсти, а рентгенографическая картина была похожа на вышеуказанные патологии [13, 17].
По мнению Нельсона и Фолка [2009], несмотря на большое сходство, важно дифференцировать АФ от других смешанных одонтогенных опухолей с учетом ее неопластического потенциала, возможности рецидива и озлокачествления. Гистопатологические особенности данного случая соответствовали критериям АФ [18]: эпителиальный клеточный компонент, расположенный во включениях и нитях, погруженных в строму низкодифференцированной мезенхимальной ткани. В периферических областях также наблюдалась недифференцированная костная ткань с небольшими включениями эпителиальных клеток. Другими авторами [20] также обнаружено обширное кистозное образование в результате дегенеративного процесса, но в данном случае этого не наблюдалось.
Пациент был подвергнут консервативному лечению, поскольку поражение было первичным и необходимо было сохранить как можно больше кости, чтобы избежать эстетических деформаций. Используя метод фиброскопии для визуализации костной полости, хирург может минимизировать резекцию кортикальной пластинки с щечной стороны и обойти периферические нервы. Кроме того, резекция блока приводит к значительному дефекту и деформации лица и должна использоваться для обширных опухолей, затрагивающих мягкие ткани, а также для рецидивирующих случаев [21]. В нашем случае через 6 месяцев после энуклеации опухоли рентгенография показала рисунок здоровой регенерированной кости.
Амелобластическая фиброма — одонтогенное доброкачественное новообразование, которое можно безопасно удалить консервативным способом. Используя новую технику визуализации, можно минимизировать деформацию кости и обеспечить эффективный обзор операционного поля для выполнения точного кюретажа.
Источник www.ejpd.eu
-
Г. Ф. Ферранцано, Школа детской стоматологии
-
- Barnes L, Eveson JW, Reichart P, Sidransky D. Pathology and Genetics Head and Neck Tumours. Lyon: IARC Press; 2005. World Health Organization Classification of Tumours.
- Chen Y, Wang JM, Li TJ. Ameloblastic fibroma: a review of published studies with special reference to its nature and biological behavior. Oral Oncol 2007;43:960–9.
- Cohen DM, Bhattacharyya I. Ameloblastic fibroma, ameloblastic fibro-odontoma, and odontoma. Oral Maxillofac Surg Clin North Am 2004;16:375–84.
- De Oliveira T, Rodarte Y, Blumer LE, Murilo L. Possible transformation of an ameloblastic fibroma to ameloblastic fibrosarcoma: A case report. J Oral Maxillofac Surg 1997;55:180–2.
- Ealla KK, Basavanapalli VR, Velidandla SR, Manikya S, Ragulakollu R, Danappanavar PM, Vennila V. Ameloblastic fibroma of the maxilla with bilateral presentation: report of a rare case with review of the literature. Case Rep Pediatr 2015;2015:250713.
- Ferrazzano GF, Cantile T, Roberto L, Baldares S, Manzo P, Martina R. An impacted central incisor due to supernumerary teeth: a multidisciplinary approach. Eur J Paediatr Dent 2014;15(2 Suppl):187–90.
- Ferrazzano GF, Festa P, Cantile T, D’Antò V, Ingenito A, Martina R. Multidisciplinary approach to the treatment of double bilateral upper permanent incisors in a young boy. Eur J Paediatr Dent 2017;18:94–98.
- Kobayashi K, Murakami R, Fujii T, Hirano A. Malignant transformation of ameloblastic fibroma to ameloblastic fibrosarcoma: Case report and review of the literature. J Craniomaxillofac Surg 2005;33:352–5.
- Kramer IR, Pindborg JJ, Shear M. The World Health Organization histological typing of odontogenic tumours. Introducing the second edition. Eur J Cancer B Oral Oncol 1993;29B:169–71.
- Martín-Granizo López R, Ortega L, González Corchón MA, Berguer Sández A. Ameloblastic fibroma of the mandible. Report of two cases. Med Oral 2003;8:150–3.
- Melo LdA, Barros AC, Sardinha Sde C, Cerqueira A, dos Santos JN. Ameloblastic fibroma: a rare case report with 7-year follow-up. Srp Arh Celok Lek 2015;143:190–4.
- Nelson BL, Folk GS. Ameloblastic fibroma. Head Neck Pathol 2009;3:51–3.
- Ozkan L, Aksoy S, Orhan K, Cetiner S, Uyanik LO, Buhara O, Oz U. Case report: multiple keratocystic odontogenic tumour in a non-syndromal pediatric patient. Eur J Paediatr Dent 2014;15(2 Suppl):241–4.
- Peter AR, Hans PP. Odontogenic Tumors and Allied Lesions. 1st ed. Hanover Park, Ill, USA: Quintessence Publishing; 2004.
- Philipsen HP, Reichart PA, Praetorius F. Mixed odontogenic tumours and odontomas. Considerations on interrelationship. Review of the literature and presentation of 134 new cases of odontomas. Oral Oncol 1997;33:86–99.
- Praetorius F. Odontogenic tumors. In: Barnes L, editor. Pathology of the Head and Neck. 3rd ed. New York: Informa Healthcare USA 2009; pp. 1240–7.
- Sasaki R, Takanashi N, Chigono T. Transplantation of a tooth involved in dentigerous cyst. Eur J Paediatr Dent 2012;13:342–4.
- Slootweg PJ. Ameloblastic fibroma/fibrodentinoma. In: Barnes L, Evenson JW, Reichart P, Sidransky D, editors. The World Health Organization Classification of Tumours. Pathology and Genetics of Head and Neck Tumours. Lyon: IARC Press 2005; p.308.
- Tozoglu S, Hatipoglu M, Aytekin Z, Gurer EI. Extensive ameloblastic fibroma of the mandibula in a female adult patient: A case report with a follow-up of 3 years. Eur J Dent 2016;10:139–43.
- Usubütün A, Atayar C, Basal N, Araz K. Cystic ameloblastic fibroma. Br J Oral Maxillofac Surg 2002;40:512–4.
- Vasconcelos BC, Andrade ES, Rocha NS, Morais HH, Carvalho RW. Treatment of large ameloblastic fibroma: a case report. J Oral Sci 2009;51:293–6.
F. Ferrazzano, School of Pediatric Dentistry
М. Кода, Школа детской стоматологии
M. Coda, School of Pediatric Dentistry
А. Романо, Отделение челюстно-лицевой хирургии
A. Romano, Division of Maxillofacial Surgery
Г. Дел’Аверсана Орабона, Отделение челюстно-лицевой хирургии
Dell’Aversana Orabona, Division of Maxillofacial Surgery
Л. Галифано, Отделение челюстно-лицевой хирургии
L. Califano, Division of Maxillofacial Surgery
А. Ингенито, Школа детской стоматологии
A. Ingenito, School of Pediatric Dentistry
Т. Кантил, Школа детской стоматологии
T. Cantile, School of Pediatric Dentistry
e-mail: [email protected]
DOI: 10.23804/ejpd.2018.19.04.11
Детская хирургия полости рта: эндоскопический подход в лечении амелобластической фибромы. Предварительный доклад
Paediatric oral surgery: endoscopic approach in ameloblastic fibroma management. A preliminary report
Аннотация. Клинический случай амелобластической фибромы (АФ) — редкой доброкачественной одонтогенной опухоли замедленного роста, характеризующейся пролиферацией как эпителиальных, так и мезенхимальных одонтогенных тканей. Лечение АФ обычно проводят консервативно с помощью энуклеации, кюретажа и длительного наблюдения. В этой статье описывается случай АФ у 12-летнего мальчика. Обследование полости рта выявило отсутствие зуба 37 и легкий отек в той же области нижней челюсти. Ортопантомография и конусно-лучевая компьютерная томография (КЛКТ) показали участок разряжения у левого угла нижней челюсти, расположенный от первого моляра до ветви нижней челюсти; агенезия зуба 37 и смещение зуба 38. Хирургическое иссечение проводилось под общим наркозом. Фиброскоп использовался для консервативного удаления кости и зуба 38. Кроме того, был выполнен точный кюретаж костного участка. Гистологическое исследование показало картину АФ: компонент эпителиальных клеток, расположенный во включениях и нитях, погруженных в строму низко дифференцированной мезенхимальной ткани. В течение 6-месячного периода наблюдения никаких признаков рецидива не выявлено.
Хотя АФ является редкой опухолью, она более распространена в детском возрасте. Новый метод визуализации может обеспечить консервативный подход путем минимизации деформаций кости и обеспечения точного кюретажа.
Аbstract. Background. Ameloblastic fibroma (AF) is a rare benign odontogenic tumor of slow-growing behaviour characterised by proliferation of both epithelial and mesenchymal odontogenic tissues. Treatment of AF is usually conservative by means of enucleation, curettage and long term follow-up. This report describes a case of AF in a 12-year-old boy. Examination of the oral cavity revealed absence of tooth 3.7 and mild swelling in the same mandibular area. Orthopantomography and Cone Beam Computed Tomography (CBCT) showed a wide multilocular radiolucent lesion at the left mandibular angle, extending from the first molar to the lower part of the mandibular branch; agenesis of tooth 3.7 and displacement of tooth 3.8. Surgical excision was performed under general anaesthesia. A fiberscope was used to perform a more conservative bone removal and extraction of tooth 3.8. Furthermore, an accurate curettage of the bone site was performed. The histological investigation showed an AF pattern: an epithelial cell component arranged in nests and tubules immersed in a stroma of low differentiated mesenchymal tissue. No sign of recurrence has been observed during the 6-month follow-up period.
Conclusion. Although AF is a rare tumor, it is more prevalent in children’s jaw. A new intra-operative visual technique could provide a conservative treatment by minimising bone deformities and permitting an accurate bone curettage.
Ключевые слова: амелобластическая фиброма; эндоскопическая хирургия; одонтогенные опухоли.
Keywords: Ameloblastic fibroma; Endoscopic surgery; Odontogenic tumors.
Литература