Эстетика и окклюзия: меняем окклюзионную схему
Костин Маринеску (Costin Marinescu)
доктор стоматологии (USA)
Различные способы оценки эстетики и протоколы дизайна (Digital Smile Design — DSD, Smile Designer Pro, Digital Smile 3D и др.) стали очень популярны среди врачей-стоматологов в тех случаях, когда дело касается эстетической реабилитации пациентов. Преимущества визуализации для пациента и стоматолога очевидны. Однако эти методы ограничены и не дают исчерпывающей информации в том, что касается функциональной интеграции эстетических решений.
В сочетании с цифровым дизайном в обязательном порядке проводится тщательный функциональный анализ состояния височно-нижнечелюстных суставов, тонуса мышц головы и шеи, окклюзионной схемы, а также структурной целостности биологических компонентов (зубов, пародонта, костной ткани, афферентных рецепторов). Самые последние исследования представили больше данных, которые могут влиять на успех эстетической реабилитации. Среди них — проходимость верхних дыхательных путей, влияние оксигенации крови на химию суставных жидкостей, частота и продолжительность парафункций, компенсаторная способность и генетическое, а также эпигенетическое влияние на развитие патологии.
Текущий диагностический протокол, предложенный F. Spear и ass., принимает во внимание эстетику, функцию, структурные и биологические компоненты (E, F, S, B), в то время как лечение планируется в обратном порядке для одновременного решения всех аспектов. Хотя этот процесс оказался относительно всеобъемлющим и детализированным, мы считаем, что отсутствует один компонент — временной интервал.
Прошлое и настоящее уже рассматриваются через анамнез, но данные часто ограничиваются наличием патологии и не коррелируют с индивидуальной физиологией, особенностями развития. Генетическая детерминация, взаимодействие с окружающей средой и предыдущие медицинские/стоматологические процедуры (которые могут подпадать под категорию эпигенетических влияний) в сочетании с активацией компенсаторных механизмов ведут пациента к пределу компенсаторных сил или в область патологии (что приводит к структурной и функциональной деградации).
Длительность периода компенсации зависит от степени индивидуализации лечения с учетом адаптируемости конкретного пациента. Ключевой вопрос, на который необходимо ответить, — в каком состоянии пациент и будет ли предлагаемое лечение:
- Очередным вызовом для компенсаторных механизмов, но без структурной и функциональной деградации?
- Вызовом для компенсаторных механизмов, который приведет организм за пределы диапазона адаптации с последующей ускоренной структурной и функциональной деградацией?
- Способом стабилизировать или улучшить компенсаторные механизмы, чтобы пациент имел повышенный диапазон адаптации в случае будущих проблем, связанных со здоровьем?
С уверенностью ответить на эти вопросы трудно, но мы надеемся, что дальнейшие исследования приблизят нас к четкому протоколу оценки компенсационных возможностей. Тем не менее клиницисты пытаются дать субъективную оценку и соответствующим образом корректируют свое лечение — проводят дифференциальную диагностику. Выявление факторов, приведших к текущему состоянию жевательной системы, дыхательным и фонетическим характеристикам, может дать существенную информацию о специфических для пациента биологических компенсаторных механизмах.
Иногда количественная оценка вышеупомянутых факторов не может быть выполнена, а пациент запрашивает быстрый эстетический результат. Именно поэтому мы предлагаем простой протокол, состоящий из основных вопросов, которые помогут установить функциональный и компенсационный риски. Ответ «да» на любой из этих трех вопросов должен побудить врача отложить лечение и провести тщательное обследование.
- Является ли нынешний структурный дефект (отсутствие структуры зуба) результатом стираемости или посторонних факторов? Может случиться так, что оба условия существуют одновременно, например, в случаях комбинированной кислотной эрозии и бруксизма. Дефект также может возникнуть из-за травмы, и в этом случае мы должны спросить, является ли зуб единственной поврежденной структурой.
- Имели ли место компенсаторные изменения и если да, то привели они к стабилизации или деструкции? Одними из наиболее распространенных примеров является повышенная стираемость передних зубов нижней челюсти с последующей экструзией, клиновидные дефекты, локальный пародонтоз, симптоматика со стороны суставов и костные изменения вследствие окклюзионной травмы.
- Есть ли какие-либо изменения в тонусе жевательных мышц, положениях мыщелков ВНЧС, проходимости верхних дыхательных путей, которые приводят к длительному контакту (сжатию) зубов (в среднем более 20 минут в день) и/или чрезмерной нагрузке? Клинический осмотр, анализ фотографий и состояния окклюзионных контактов может пролить свет на степень нагрузки и возможность наличия парафункций, которые могут быстро привести к неудачам эстетического лечения.
Клинический случай № 1
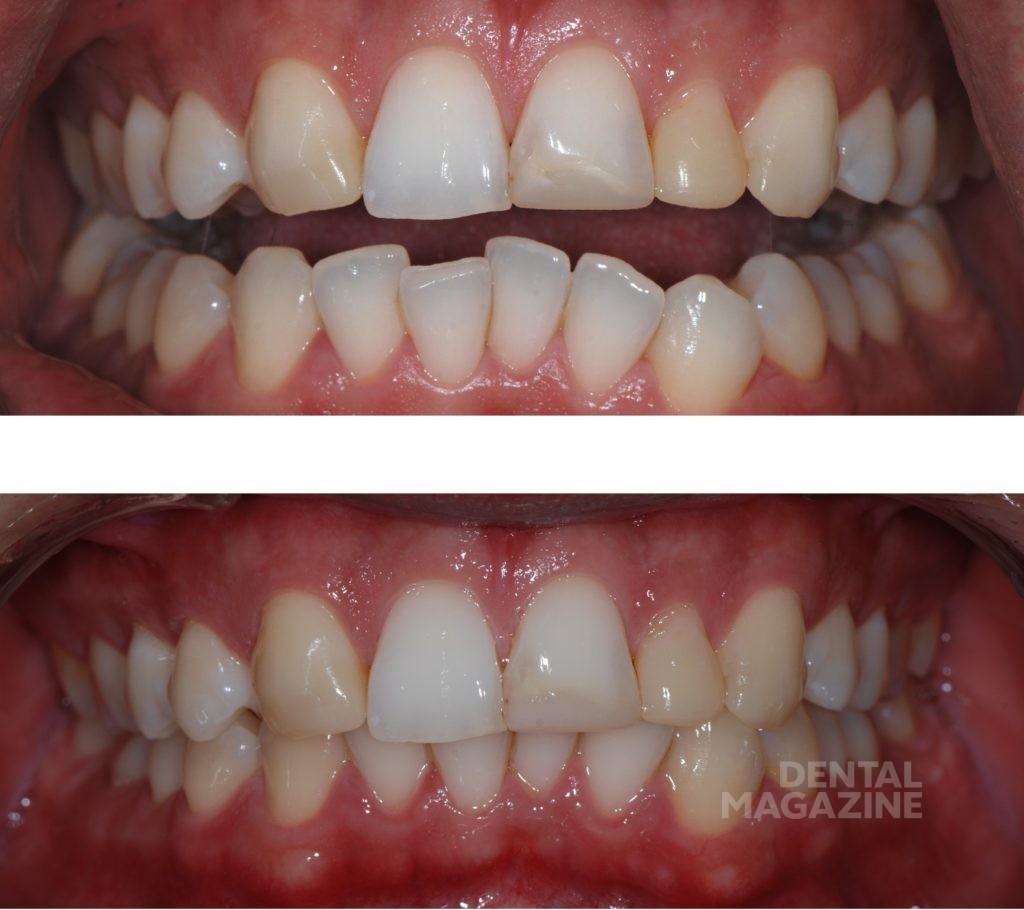
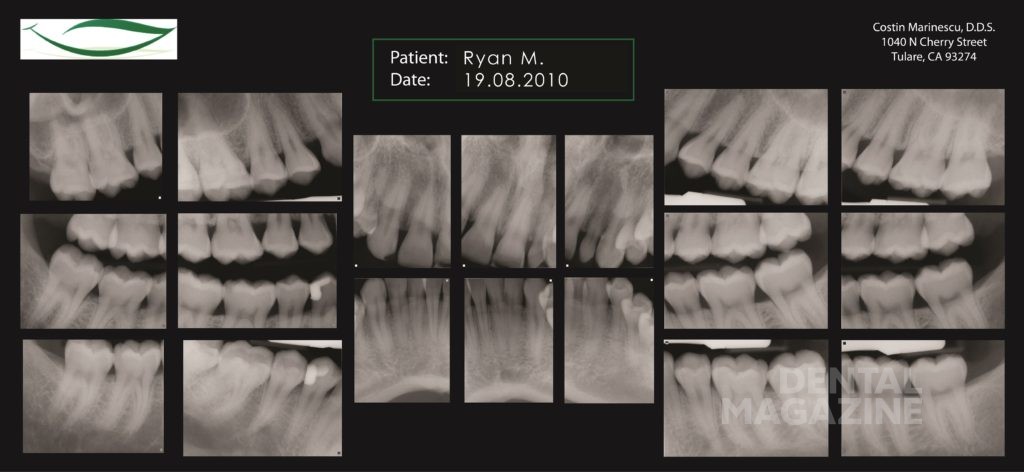
Райану чуть за тридцать, отличное здоровье, но он недоволен своей улыбкой. Анамнез и клиническое обследование не выявили патологии височно-нижнечелюстных суставов или жевательных мышц. Проходимость дыхательных путей адекватна (никаких ограничений дыхательных путей не отмечено). Опросник Stop-Bang показал низкий риск — 0 для обструктивного апноэ сна (ОАС).
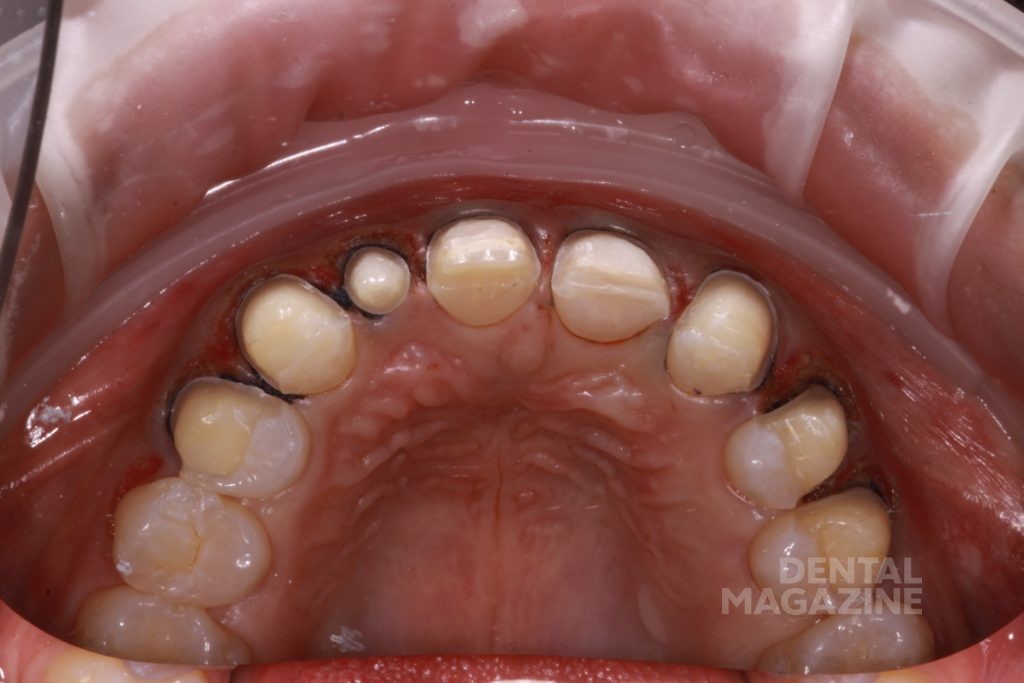
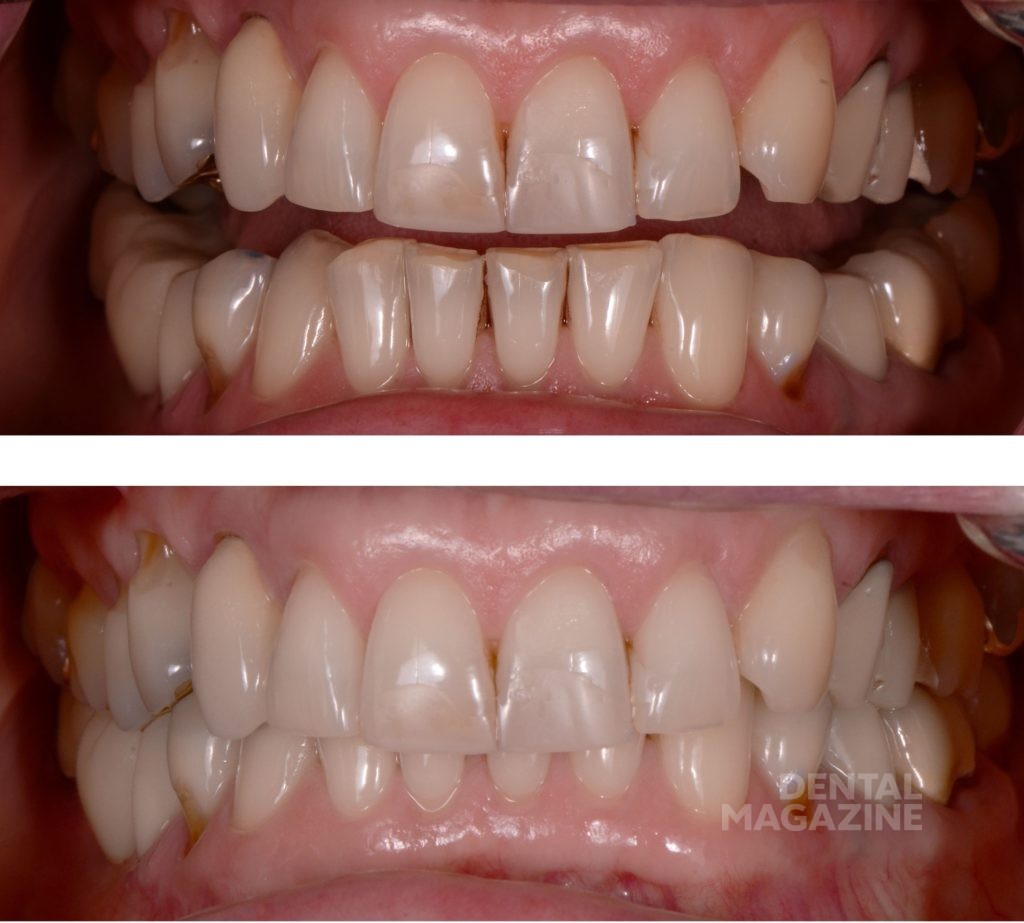
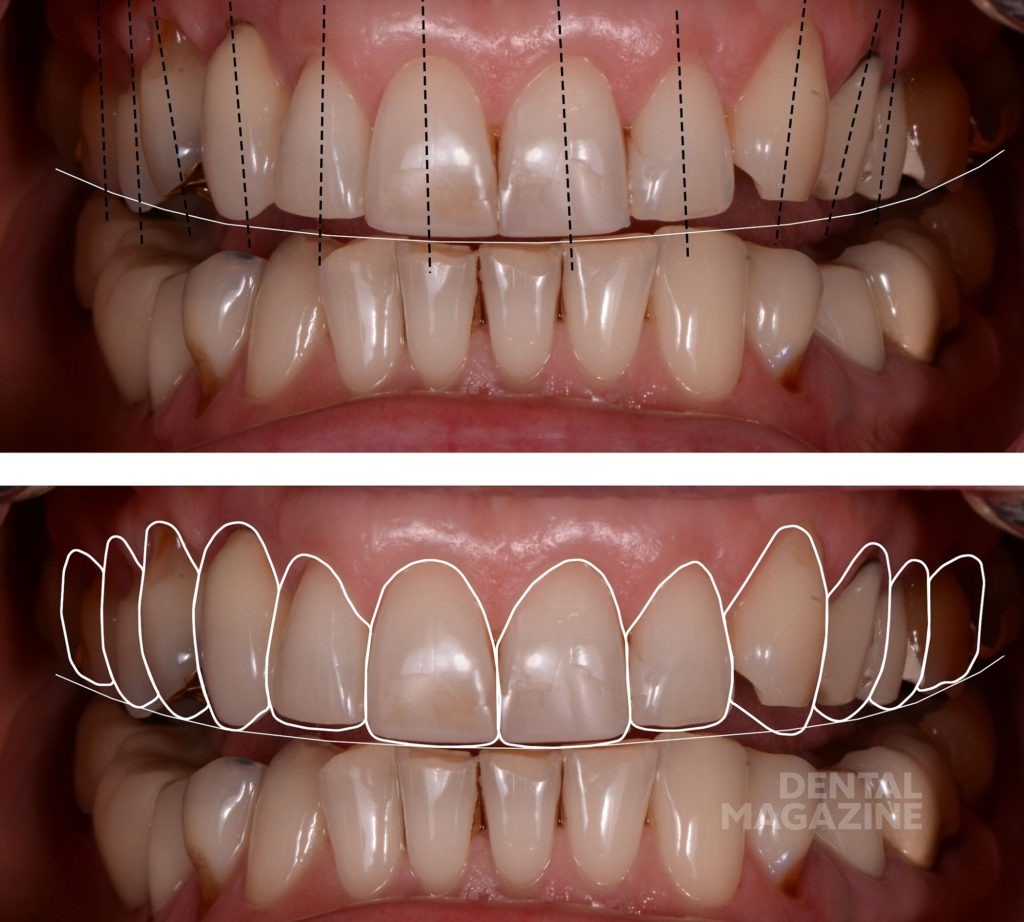
Композитные реставрации фронтальной группы зубов несостоятельны по причине краевого подтекания и требуют замены. Задача состоит в том, чтобы установить эстетические пропорции между левым и правым квадрантами верхнего зубного ряда. Перед созданием цифрового дизайна улыбки мы задали вопросы для оценки функциональных рисков:
- Ответ на вопрос № 1. Структурное повреждение, вероятно, имело место в прошлом, и нынешние реставрации несостоятельны из-за окклюзионной травмы.
- Ответ на вопрос № 2. Компенсаторное смещение зубов произошло по причине отсутствия зуба 12. Укорочение дуги верхней челюсти также привело к изменениям на нижней челюсти и несоответствию зубов в переднем сегменте. Тем не менее состояние пародонта кажется стабильным.
- Ответ на вопрос № 3. Распределение окклюзионных контактов (статическое и динамическое) показывает множественные суперконтакты в дистальном отделе во время латеральных движений и выдвижении нижней челюсти вперед.
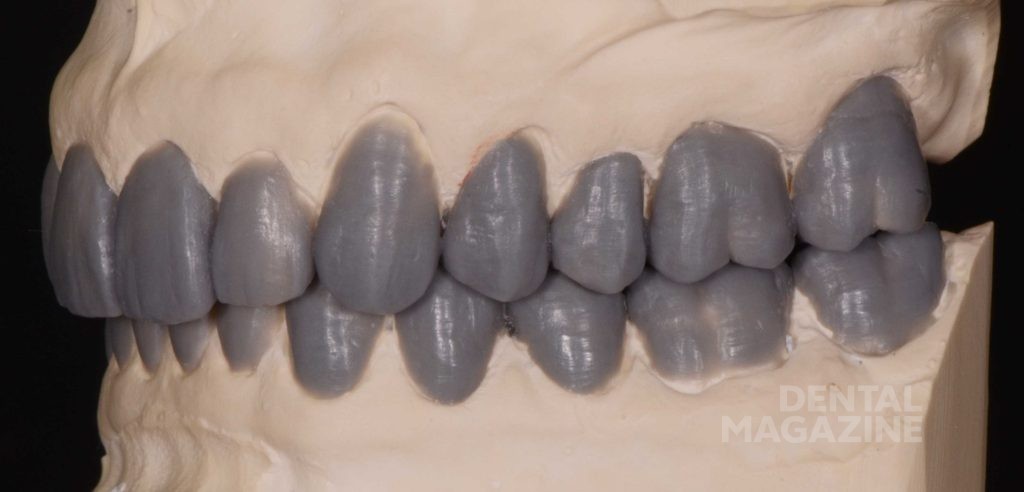
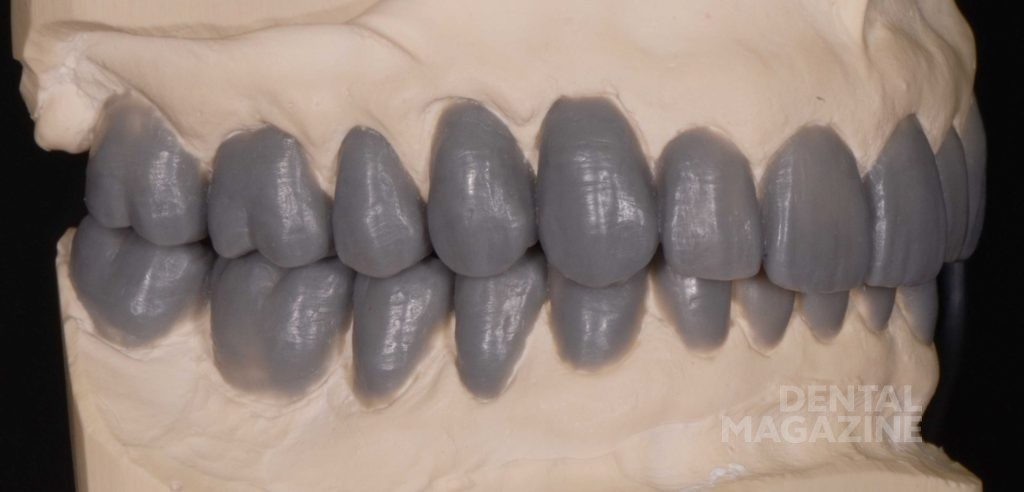
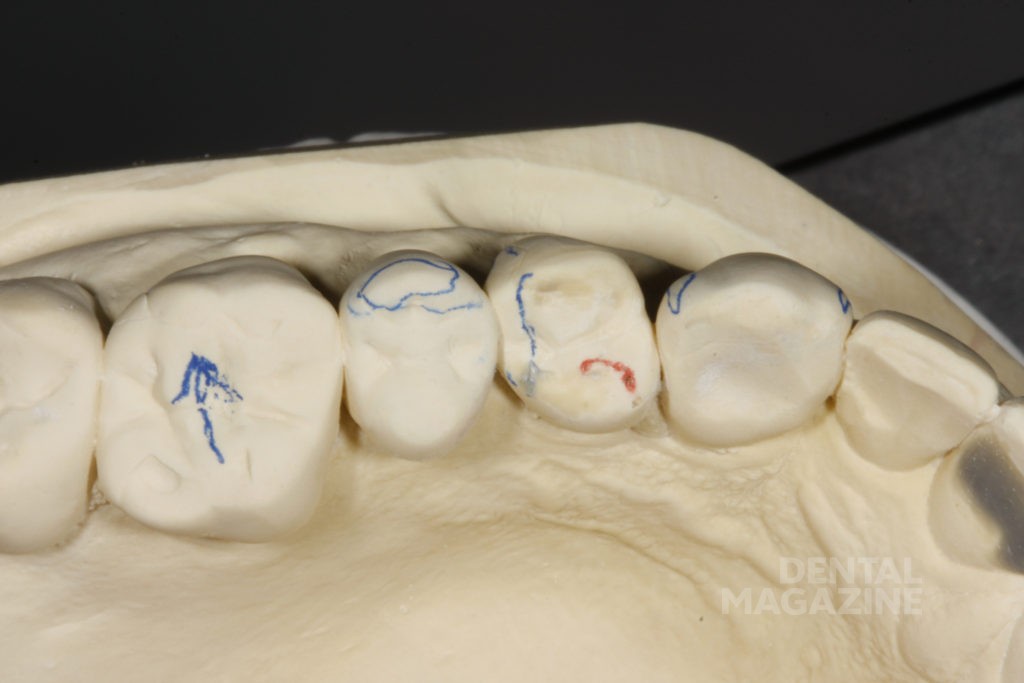
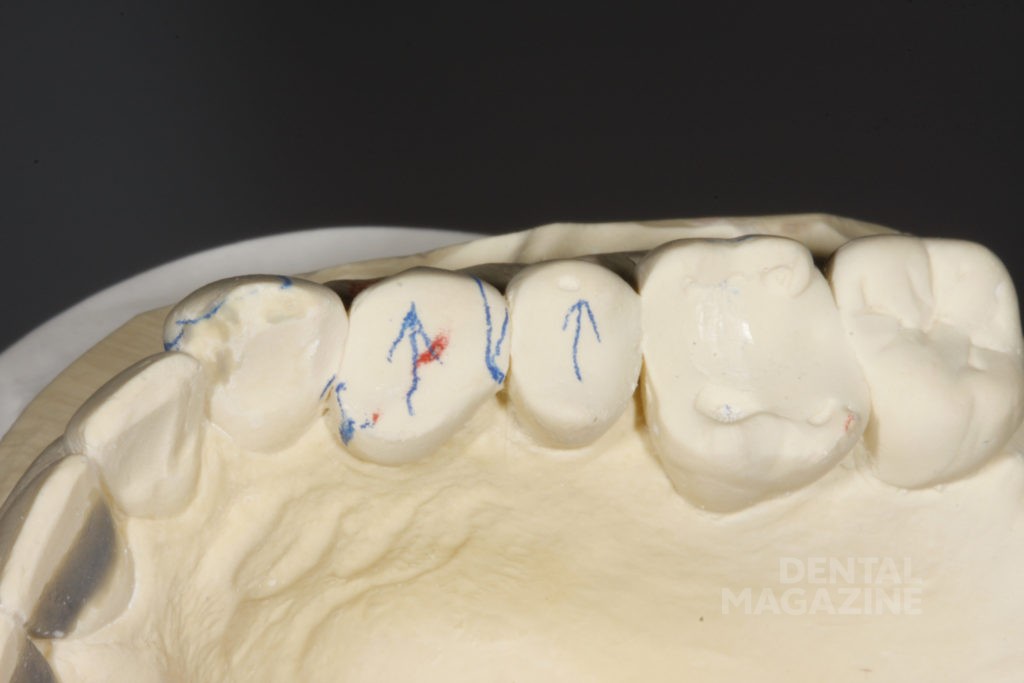
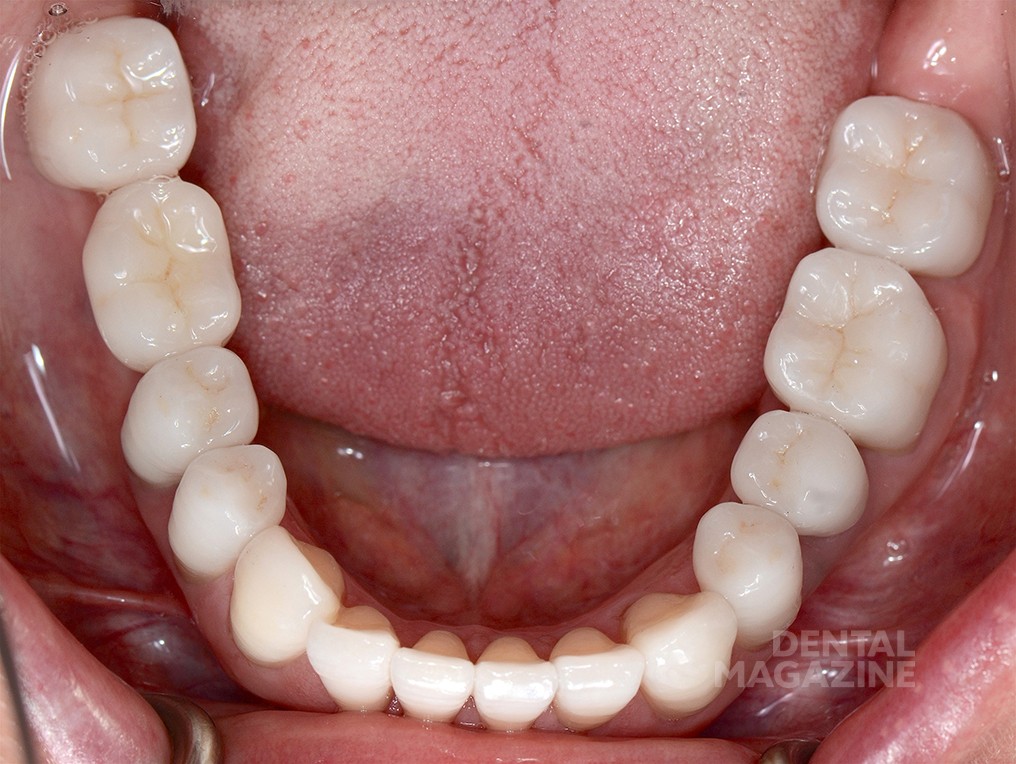
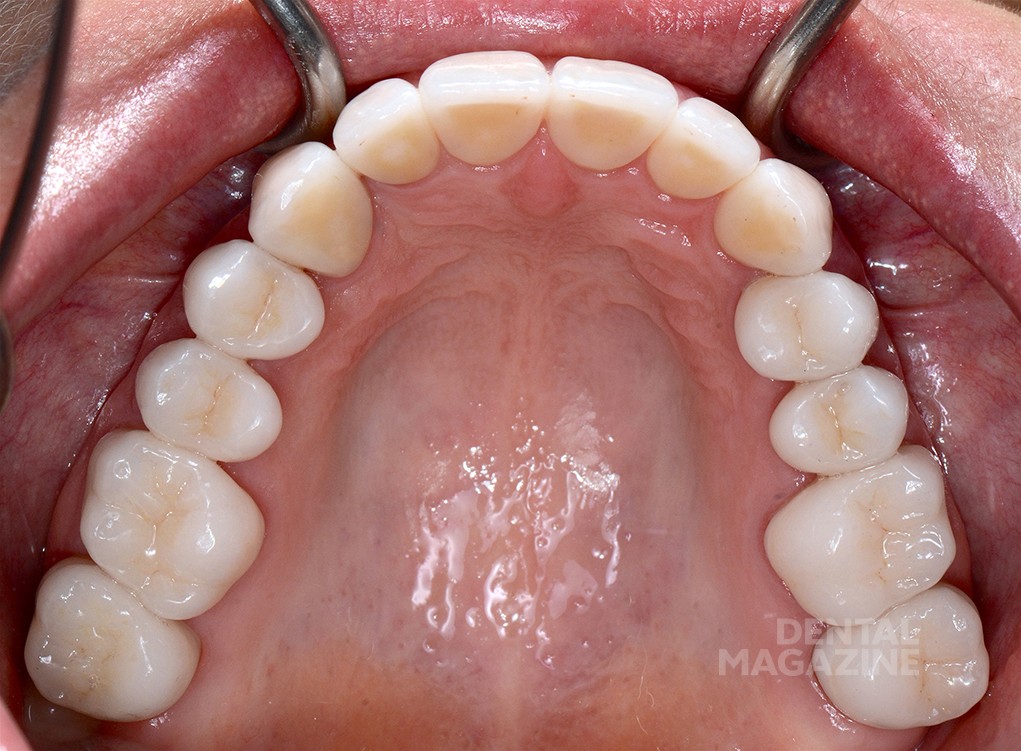
Фотографический анализ показывает небольшой износ режущего края 41, рвущего бугра 23, дистального небного бугра 17, дистального щечного бугра 47. Тупые грани свидетельствуют о повышенной стираемости в прошедшем периоде и отсутствии повышенной окклюзионной перегрузки в данный момент. Подтвержденные данные клинического обследования, анамнеза и наблюдения за пациентом в течение 6 месяцев позволяют сделать вывод о том, что, несмотря на неравномерность окклюзионных взаимоотношений, текущее состояние зубочелюстной системы стабильно и не приводит к структурной и функциональной деградации.
Безусловно, ортодонтическое лечение поможет исправить положение передних зубов (что полезно для здоровья пародонта в области этих зубов), но это потребует увеличения размера нижней зубной дуги, что, в свою очередь, потребует увеличения верхней дуги. В данном случае пациент поддерживает безупречную гигиену полости рта и риск заболеваний пародонта очень низок. В сочетании с низким окклюзионным риском мы пришли к выводу, что эстетическая дилемма во фронтальном отделе верхней челюсти может быть решена только путем ограниченного вмешательства, без дальнейшего инвазивного лечения.
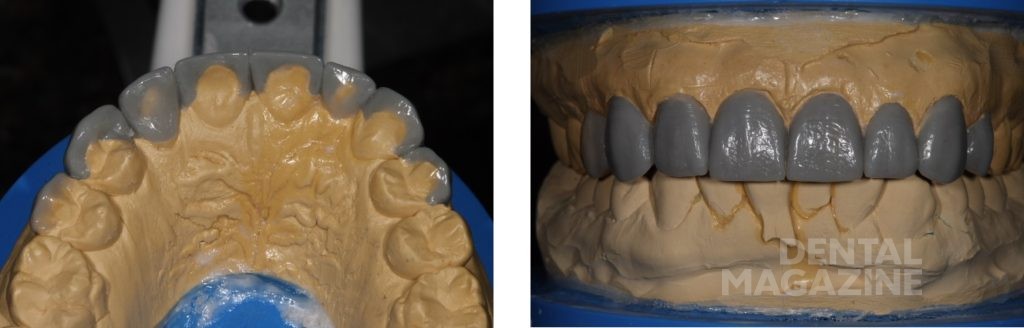
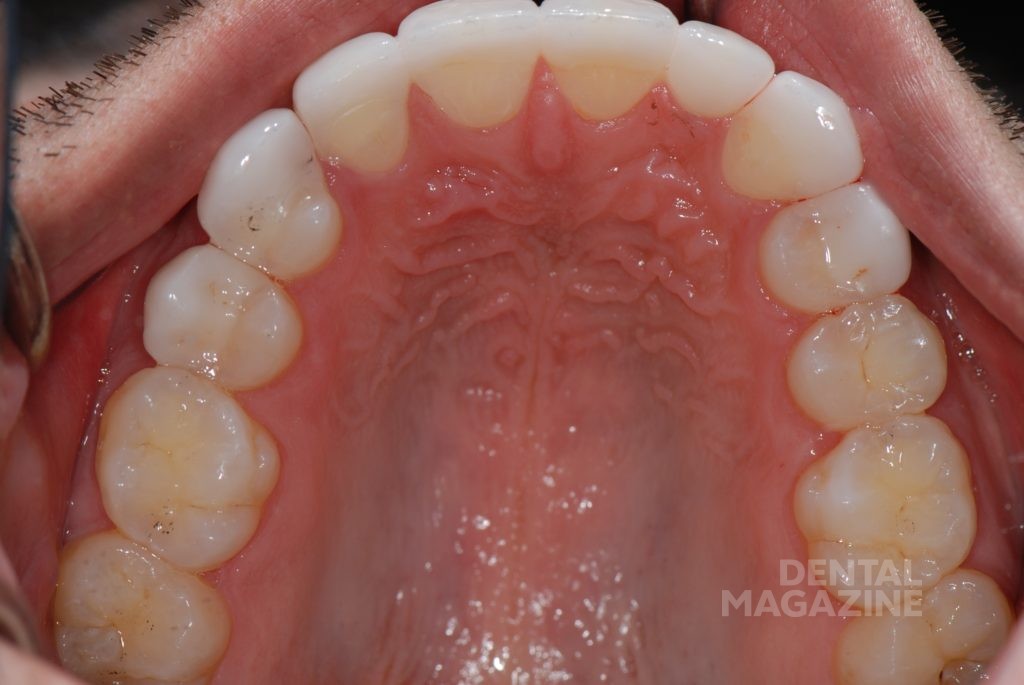
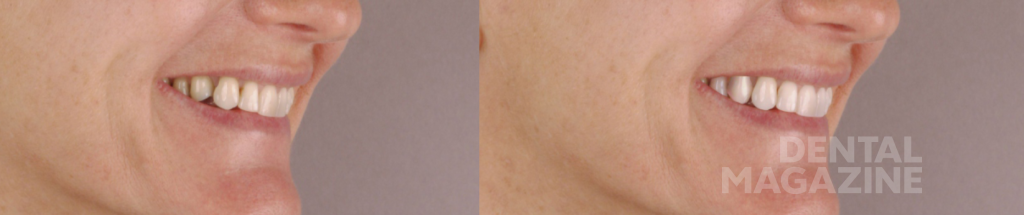
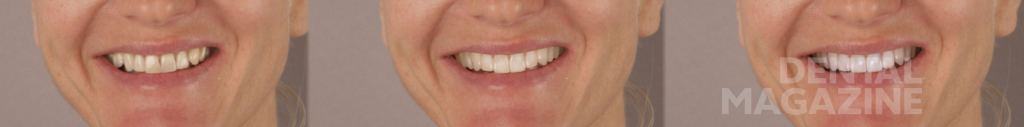
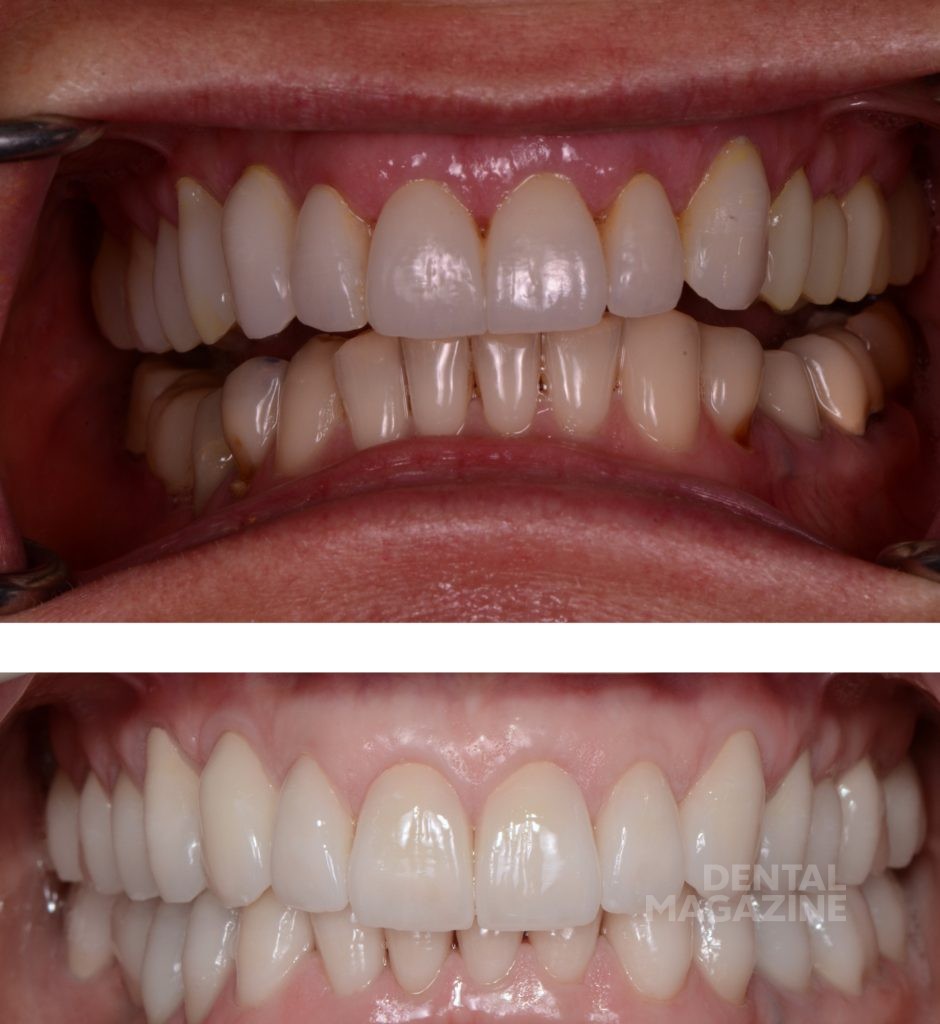
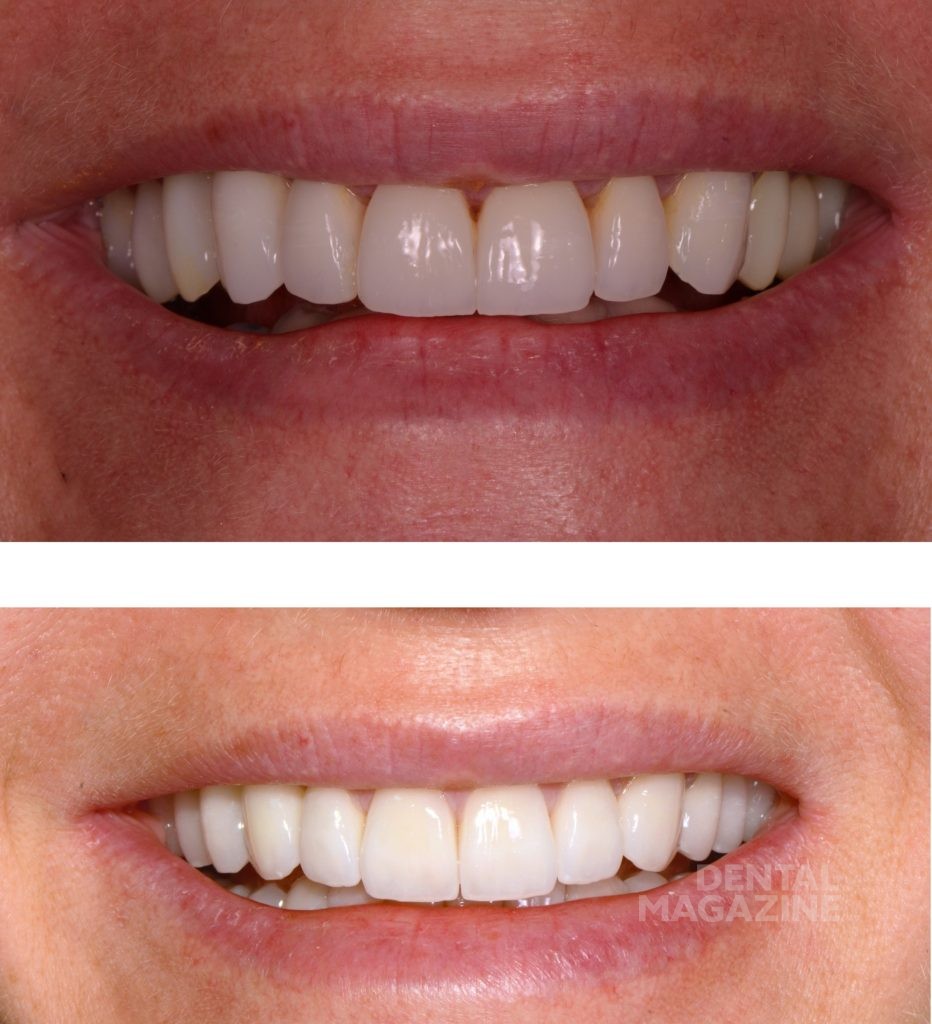
Только в этот момент времени мы приступили к эстетическому цифровому дизайну улыбки, ваксапу и изготовлению силиконового ключа. После окончания лечения схема окклюзии не была изменена, и мы обошлись без изготовления защитной силиконовой капы. Последующие фотографии через 1 месяц, 6 месяцев и 5 лет показывают структурную и функциональную стабильность, которая подтверждает правильность выбора в пользу сохранения окклюзионной схемы пациента.
Клинический случай № 2
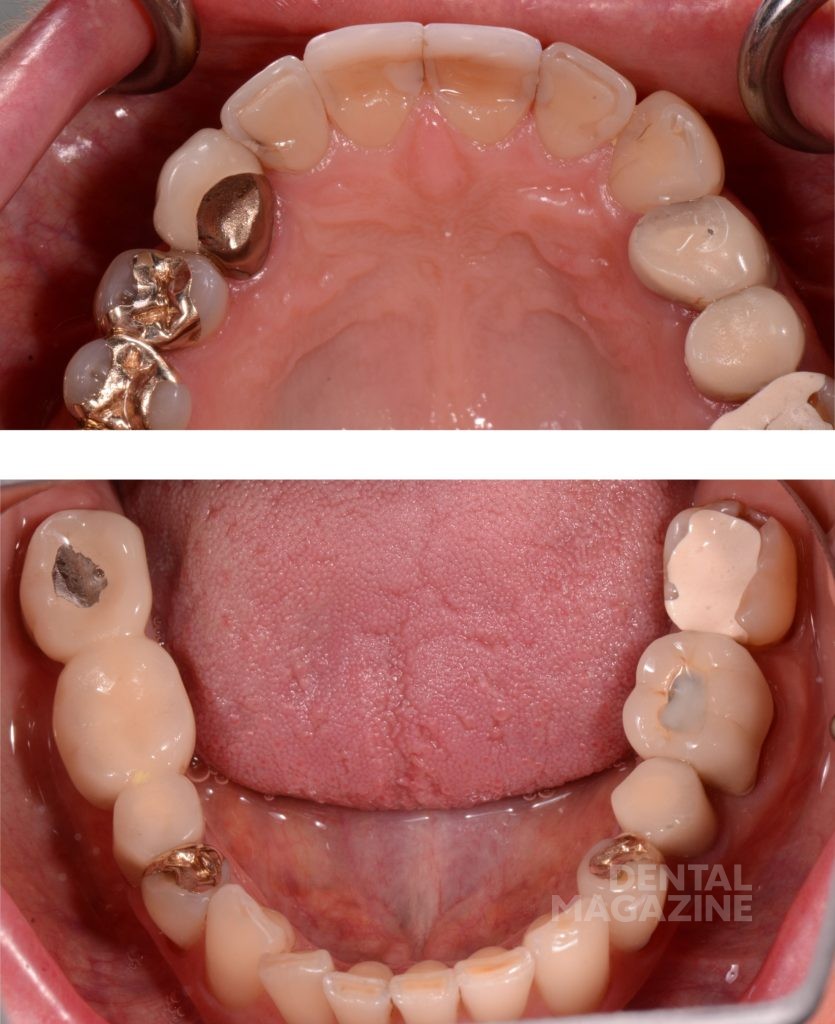
Сабина — здоровая женщина под пятьдесят, обладающая слегка повышенным тонусом жевательных мышц. Чувствительность при пальпации: массетеры с двух сторон 5 из 10, грудино-ключично-сосцевидные отростки 10 из 10, передние отделы височных мышц 3 из 10. Определяется растяжение капсулы ВНЧС слева (щелчок может быть спровоцирован давлением пальца в области наружного слухового прохода), при этом в суставе сохранен полный диапазон движения, отсутствуют боли и крепитации, проходимость дыхательных путей не ограничена. Пациентка жалуется на «зубы, которые мешают». Осмотр показал наличие множественных реставраций.
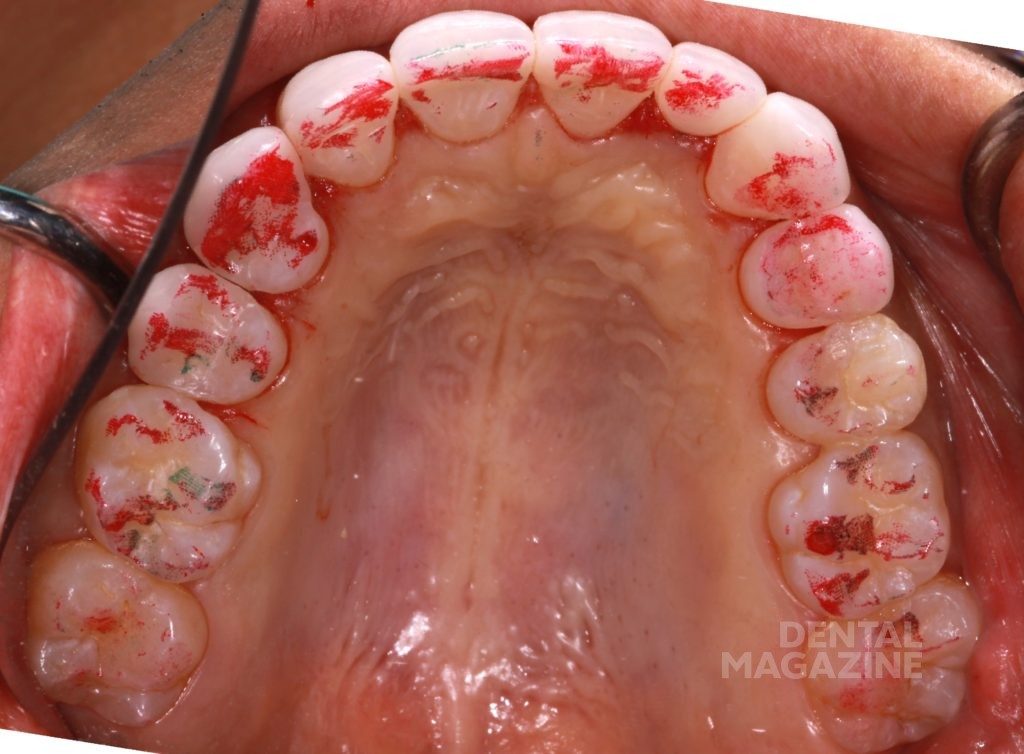
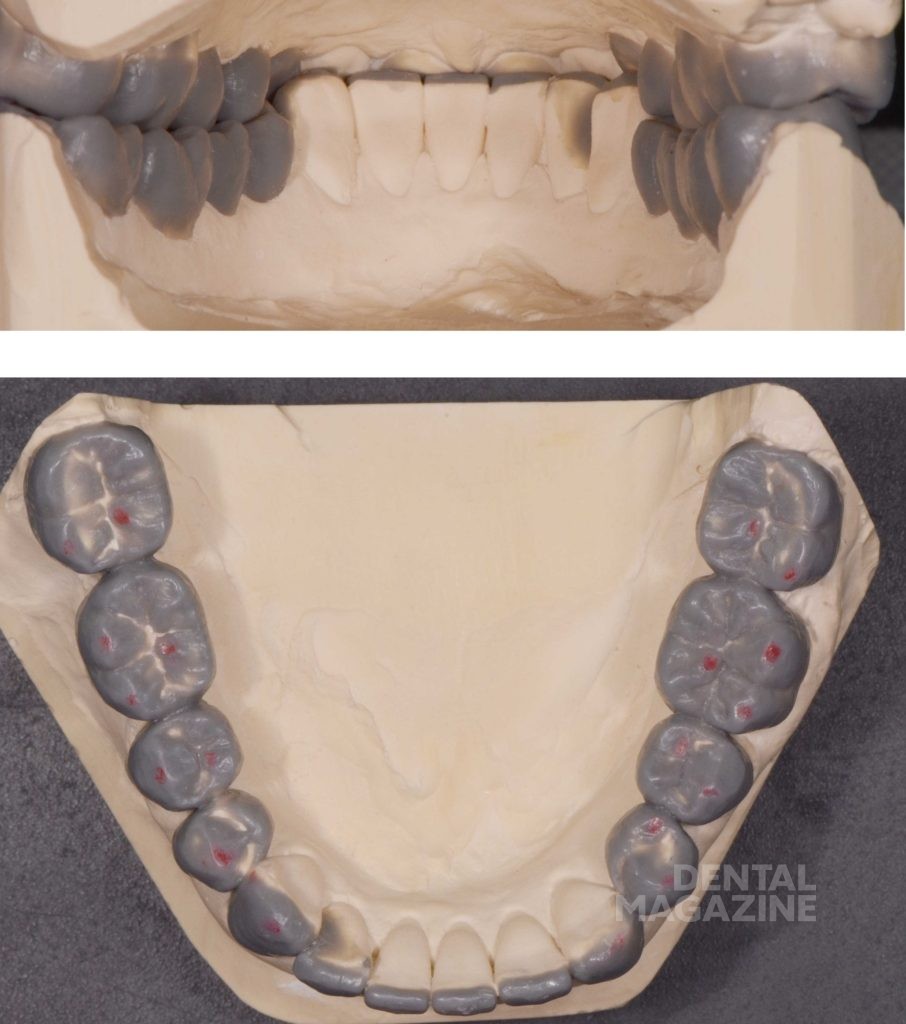
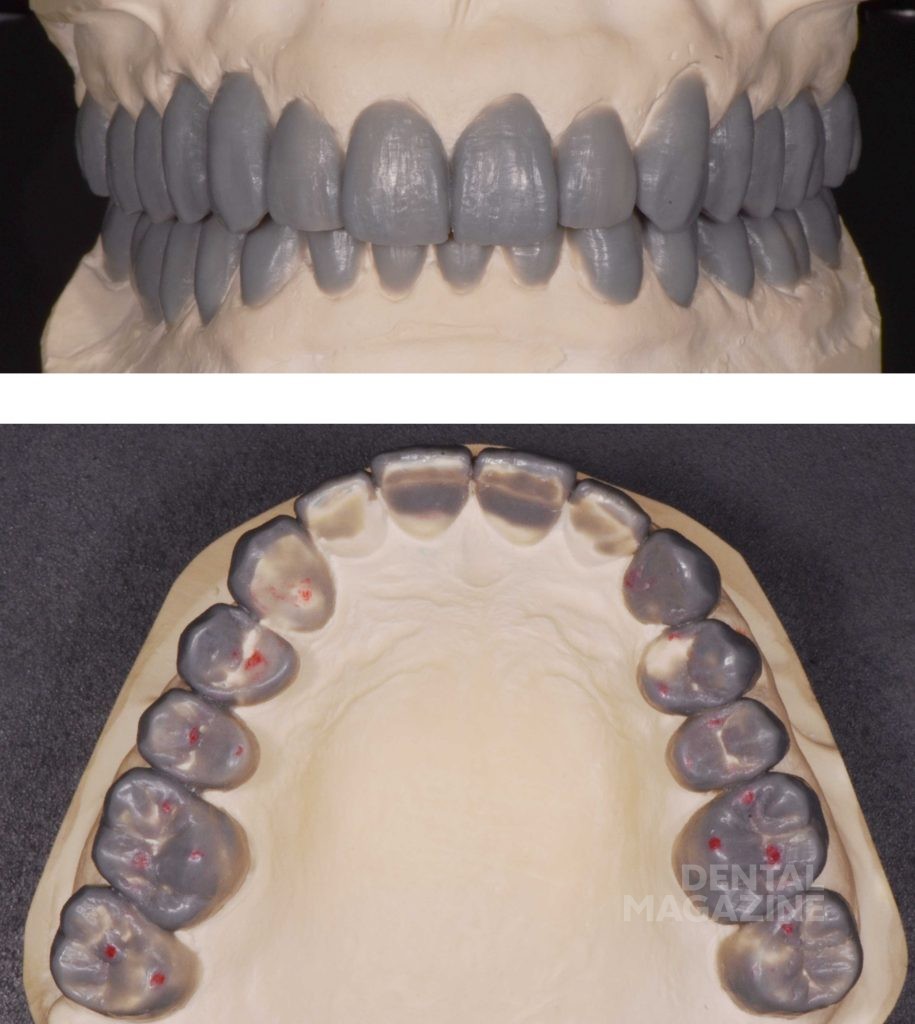
У пациентки повышенный тонус жевательных мышц и нарушение целостности структуры зуба (т.е. положительный ответ на вопросы 1 и 3) вызывают необходимость дальнейшего обследования. Анализ фотографии и прикуса в центральном соотношении (Leaf Gauge, Dr. J. Long, 1973) с помощью T-Scan (Tekscan USA) показывает блокирующие соотношения в дистальных отделах из-за скольжения нижней челюсти вперед почти на 2–3 мм при смещении из положения центральной окклюзии до максимального бугорково-фиссурного контакта. Анализ с помощью артикулятора подтверждает данные выводы.
Острые грани свидетельствуют о наличии парафункции в данный момент времени, в то время как текущая структурная деградация зубов, коррелирующая с повышенным мышечным тонусом, явно свидетельствует о декомпенсированном функциональном состоянии. Без лечения это, скорее всего, приведет к дальнейшей патологии с вовлечением структур зуба, ухудшением состояния пародонта и обострением симптоматики со стороны ВНЧС. Мы также пришли к выводу, что стираемость зубов в дистальном отделе не соответствует возрасту пациента, что свидетельствует о повышенном износе.
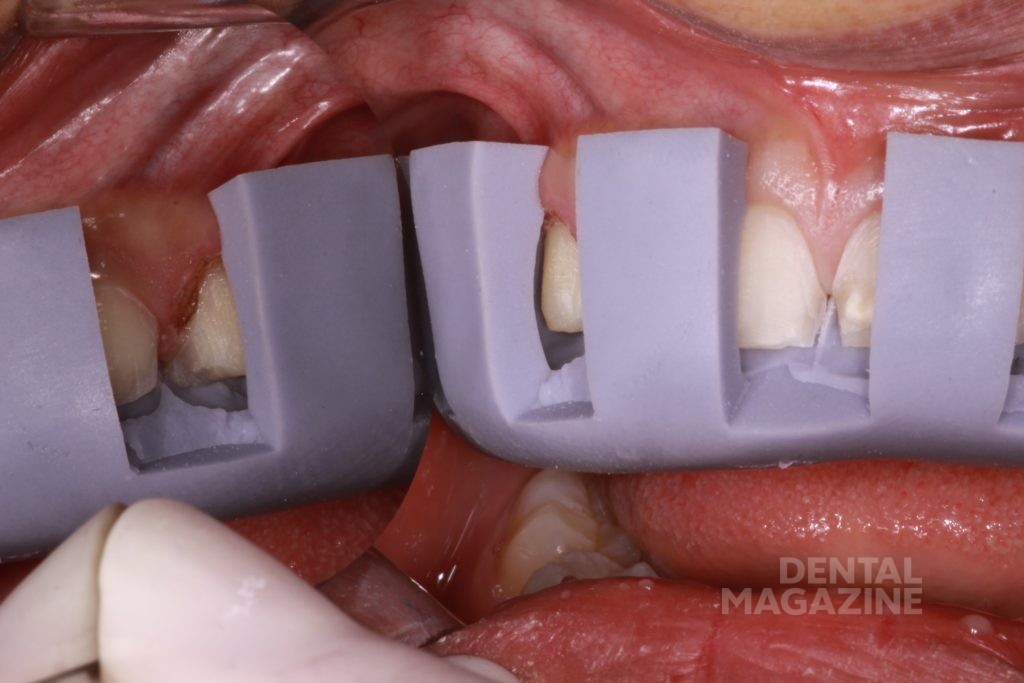
Затем мы решили, что окклюзионная схема пациента должна быть изменена путем устранения преждевременных контактов. Новая окклюзионная схема была впервые протестирована с помощью верхнечелюстной капы, и мы получили отсутствие патологического скольжения. Мы постепенно уменьшали вертикальный размер на капе. В ходе лечения мы использовали комплект временных коронок (Anaxcad Temp, Anaxdent, Германия), смоделированных после диагностического ваксапа. Пациентка приняла новую окклюзионную схему очень хорошо, демонстрируя нормальный мышечный тонус и отсутствие парафункций.
Анкета Stop-Bang, заполненная во время ношения временных коронок, показывает низкий риск — 0 для обструктивного апноэ сна (ОАС). Пациентка также носила пульсометр на запястье в течение нескольких ночей, чтобы получить надежные данные о возможном конфликте между новой окклюзионной схемой и проходимостью дыхательных путей.
После перестройки миотатического рефлекса прошло больше месяца, и мы приступили к реставрации керамики. Мы уравновесили окклюзию с помощью анализа прикуса Т-Scan (Tekscan USA), а также записали видео движений нижней челюсти.
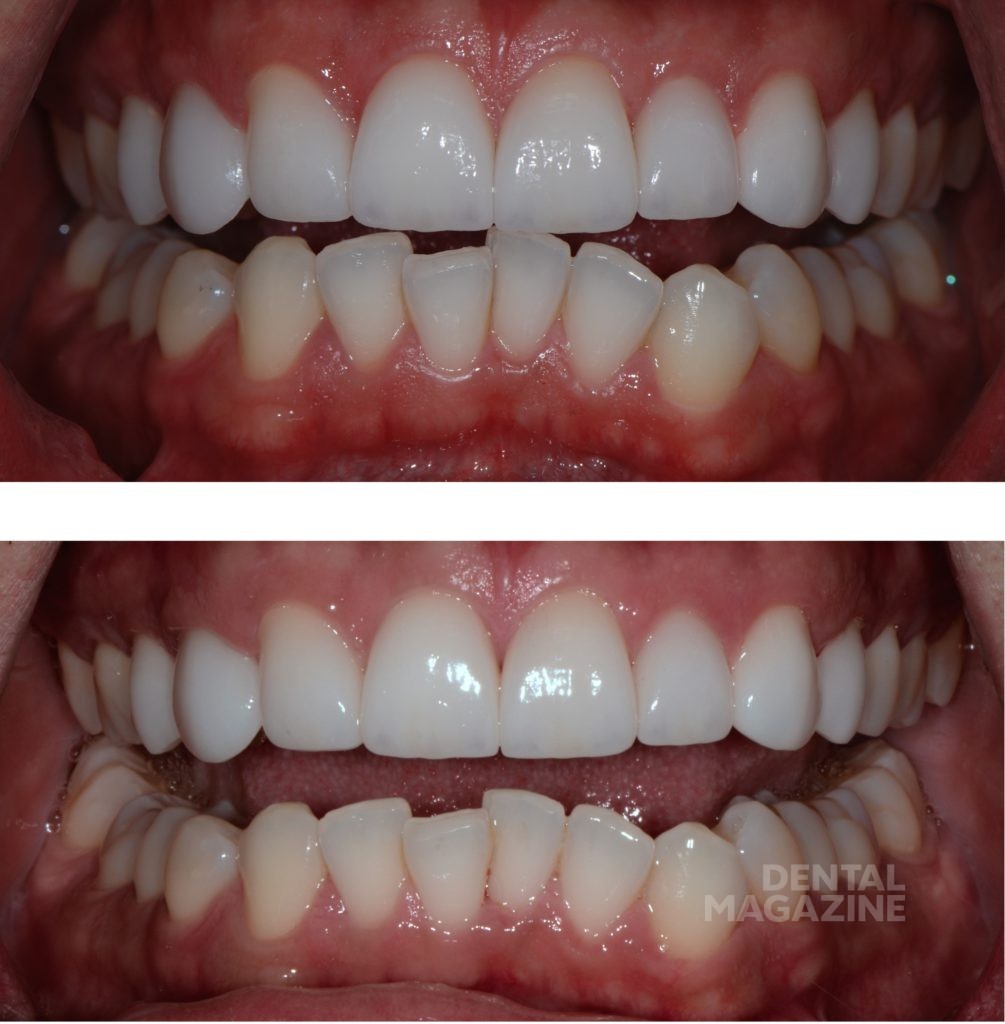
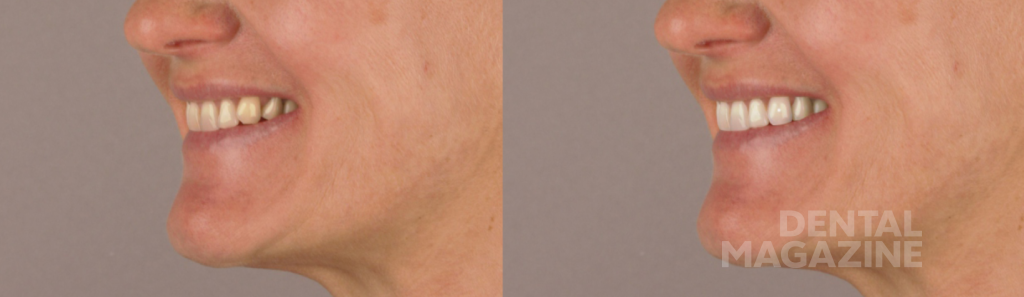
В случае Сабины изменение окклюзионной схемы было необходимо и оказалось очень полезным для нее. Субъективная оценка пациентки звучала как: «Помимо красивой улыбки, я избавилась от головных болей и напряжения мышц шеи. Я чувствую себя просто великолепно!»
Вывод
Ответы на вышеперечисленные вопросы могут помочь установить степень функционального/структурного риска и определить потребности в более углубленной диагностике до начала эстетического лечения. Мы считаем, что, ответив на данные вопросы, предсказуемость эстетического лечения может быть значительно улучшена. Когда это возможно, сплинт-терапия и перестройка миотатического рефлекса являются весьма ценными способами исключения функционального риска при использовании керамики.
Костин Маринеску, доктор стоматологии
Costin Marinescu, Dr.-medic stom., D.D.S. (USA)
80333 München, Residenstr., 14
Тел. +49 151 / 651 651 01
e-mail: [email protected]
Аннотация. Принципы окклюзии были исследованы и непрерывно развивались в течение более чем 100 лет. Основное внимание уделяется соотношениям зубов-антагонистов и геометрии суставов. Окклюзия рассматривается как ключ к функциональной интеграции эстетического лечения, особенно при наличии эстетических реставраций во фронтальном отделе. В последние годы исследования дали больше данных, демонстрирующих влияние стираемости зубов на модификации окклюзионной схемы и долгосрочный прогноз эстетического лечения. Среди этих факторов — проходимость дыхательных путей, размер языка или положение головы и тела. Эта статья показывает два конкретных случая: в случае Райана окклюзионная схема была сохранена, в то время как в случае Сабины окклюзионная схема была изменена. В обоих случаях основное внимание уделяется диагностике стираемости в сочетании с состоянием мышц и суставов.
Annotation. The principles of occlusion have been researched and continuously developed over a period longer than 100 years. The focus is on teeth to teeth relationships — on the same arch and inter-arches — and the joint geometry. The occlusion is seen as the key for a functional integration of an aesthetic treatment and must be considered whenever anterior aesthetic restorations are to be placed. In the recent years, research has produced more data showing the impact of tooth wear on the modifications of the occlusal scheme and implicitly the influence on the aesthetic treatment long-term prognosis. Among these factors are airways patency, tongue size or head and body posture. This article shows two specific cases: in one Ryan’s case the occlusal scheme has been preserved while in Sabine’s case, the occlusal scheme has been altered. On both cases, the focus is on wear diagnostics in conjunction with muscles and joints homeostasis.
Ключевые слова: окклюзионная схема; повышенная стираемость; эстетические реставрации.
Keywords: occlusal scheme; increased abrasion; aesthetic restoration.
Источник: www.dentalworld.hu