Клинические аспекты повторного протезирования
В. Г. Маслий
врач-стоматолог общей практики, ООО «НЕОДЕНТ» (Краснодар)
Долговечность искусственных реставраций в стоматологии ограничена определенным сроком службы. К необходимости повторного протезирования приводят несовершенство технологических процессов изготовления ортопедических конструкций, погрешности на клинических этапах и индивидуальные особенности функционирования стоматогнатической системы.
Зубо-альвеолярный комплекс человека претерпевает значительные изменения в процессе онтогенеза. Окончание формирования постоянного прикуса знаменует новый этап развития — аттрикционный. Стадия «старения» зубных рядов характеризуется медленным прогрессированием физиологической стираемости. Ответным механизмом защиты является синтетическая деятельность одонтобластов, в результате которой происходит отложение вторичного физиологического дентина и постепенная облитерация полости пульпы.
Естественный процесс аттрикционного развития зубных рядов человека нарушается под влиянием окружающей среды. К числу факторов, оказывающих негативное воздействие, относятся характер питания, погрешности индивидуальной гигиены, вредные привычки, особенности профессиональной деятельности и, как ни парадоксально, результаты ятрогенных вмешательств.
Динамика прогрессирующего разрушения окклюзионных поверхностей зубов в результате кариеса и его осложнений, как правило, значительно превышает скорость заложенных природой компенсаторных механизмов. Вторичные деформации зубных рядов усугубляют рассогласование окклюзионной схемы. В результате этого возникает необходимость протетической реставрации.
История ортопедической стоматологии началась с робких попыток восстановления утраченных участков зубных рядов при помощи протезов из золота, слоновой кости, керамики. В 1807 году при вскрытии пирамиды фараона Хефреса, жившего 4500 лет назад, итальянский путешественник Бальцони обнаружил вблизи мумии протез. По утверждению исследователя, протез был сделан из дерева.
Длительное время искусственные зубы изготавливались произвольно, что, конечно, порождало множество ошибок, а сами протезы были несовершенны. Дело продвинулось вперед после того, как Пурман (1648—1721) и Пфафф (1756) стали снимать воском или сургучом оттиски с челюстей. Пфаффу приписывают и предложение отливать по оттискам гипсовые модели. В 1820 году Делабар изобрел и начал применять оттискные ложки. Эти события заложили основу прецизионности зубоврачебного искусства.
Технологический прогресс последних десятилетий привел к применению искусственных опор — имплантатов различного дизайна в сочетании с супраструктурами, имитирующими форму и функцию коронковой части зуба. О том, насколько молода имплантологическая наука в России, можно судить по информации, изложенной в учебнике «Ортопедическая стоматология» (Щербаков А. А. и соавт.), изданном в 1997 году. Цитирую: «Многие стоматологи усиленно проповедуют имплантацию, ссылаясь на случаи многолетнего хорошего результата. Не отрицая подобных наблюдений, мы должны заметить, что рано или поздно имплантат будет отторгнут. Это биологический закон, поэтому применение внутрикостных имплантатов надо ограничить строгими рамками показаний, которые следует еще уточнить… Поэтому имплантацию следует рекомендовать в тех случаях, когда другие способы неэффективны».
Сегодня вряд ли кто-то возьмется утверждать подобное. Результаты грамотной ортопедической реабилитации пациентов с использованием имплантатов стабильны и характеризуются высокой частотой клинического успеха. Современная стоматология переживает имплантологический бум. Тем не менее методики протетической реставрации с использованием искусственных коронок, мостовидных протезов на естественных опорах и различных съемных конструкций по-прежнему остаются актуальными.
Как уже было отмечено, в течение жизни зубные ряды человека подвергаются разрушению в результате кариеса и его осложнений. Кроме того, утрата целостности зубных рядов может быть связана с прогрессированием заболеваний пародонта, патологической стираемости и других некариозных поражений. Клиническую картину осложняют первичные и вторичные окклюзионные деформации, в результате которых у части пациентов развиваются миофункциональные нарушения. В патогенетическую цепочку нередко попадают заболевания других органов и систем организма. Оценивая общую клиническую картину, врач-стоматолог должен принять решение о необходимости конформативного или реорганизующего подхода.
Реорганизующий подход к протезированию подразумевает изменение окклюзионной схемы пациента в пределах компенсаторных возможностей зубочелюстной системы с учетом индивидуальных анатомо-физиологических особенностей. Другими словами, это реконструкция зубных рядов в центральном соотношении челюстей.
Ниже перечислены факторы, определяющие длительный благоприятный исход реконструктивной протетической реабилитации:
-
Комплексная диагностика до начала лечения с обязательным изготовлением диагностических моделей челюстей, позволяющих изучить индивидуальные особенности статической и динамической окклюзии. Определение и регистрация задней контактной позиции (центрального соотношения). При наличии миофункциональных нарушений — разработка стратегии их коррекции.
-
Рентгенологическая диагностика. Трудно переоценить значение ортопантомограммы для грамотной постановки диагноза и составления плана лечения. Кроме того, по показаниям следует изучать данные ТРГ, компьютерной томографии.
-
Прогнозирование необходимости специальной хирургической, терапевтической и ортодонтической подготовки с привлечением смежных специалистов.
-
Соблюдение принципа стадийности лечебных мероприятий с анализом результатов каждого этапа терапии.
-
Следование концепции завершенности лечения. Динамическое наблюдение длится до тех пор, пока врач не убедится, что пациент привык к ортопедической конструкции, принимает обычную пищу, восстановлены речь и эстетика, ткани протезного ложа (слизистая оболочка, опорные зубы) здоровы, функции височно-нижнечелюстного сустава и жевательных мышц сбалансированы.
-
Согласование с пациентом плана профилактических мероприятий.
Для иллюстрации возможных вариантов реализации описанных постулатов ортопедического лечения приведу описание двух клинических случаев повторного протезирования из собственной практики. В первом из них прослеживается принцип конформативности, а в другом использован реорганизующий подход.
Клинический случай № 1
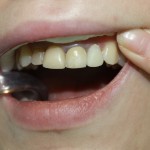
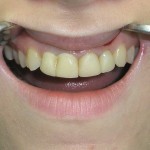
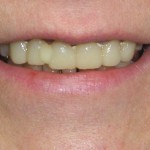
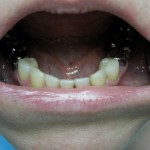
Пациентка К. обратилась в клинику с жалобами на перелом 22-го зуба, неудовлетворенность эстетикой улыбки в связи с несостоятельностью ортопедических реставраций фронтального участка верхнего зубного ряда (рис. 1).
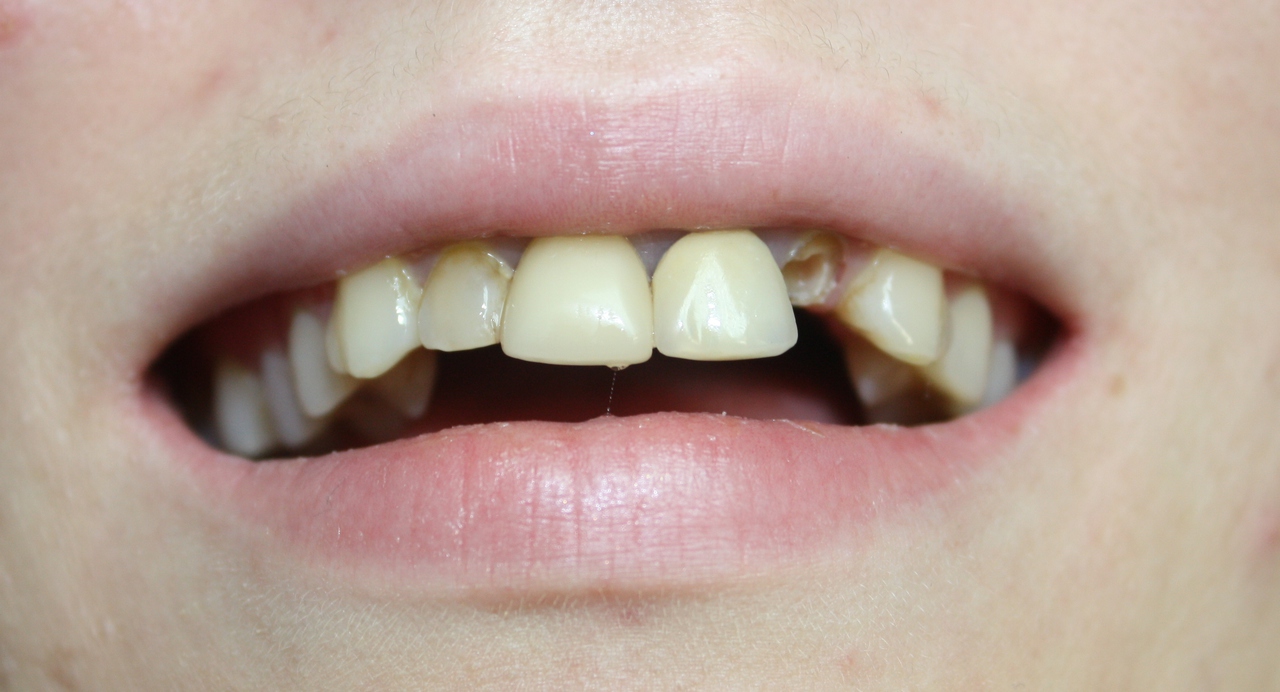
Рис. 1. Внешний вид верхних фронтальных зубов пациентки К. до начала лечения: перелом 22-го зуба, дисгармония цвета и формы.
Общесоматический анамнез не отягощен. Ранее в разное время было проведено эндодонтическое лечение 12, 11, 21 и 22-го по поводу осложненного кариеса. 12-й и 11-й зубы были восстановлены фотополимерными пломбами, на вестибулярную поверхность 11-го зуба с целью улучшения эстетики изготовлен винир по CAD/CAM-технологии. 21-й зуб восстановлен при помощи культевой штифтовой вкладки и металлокерамической коронки.
При осмотре коронковая часть 22-го зуба отсутствовала, линия перелома проходила на уровне десны, в устье корневого канала определялось наличие пломбировочного материала. Коронковые части 11-го и 21-го зубов выглядели непропорционально большими по отношению к соседним зубам. Это подтверждал и анализ эстетики фронтального участка верхнего зубного ряда. Цвет реставраций 11-го и 21-го зубов был монохромным и опаковым. Ткани девитального 12-го зуба имели сероватый оттенок, в пришеечной области визуализировалась зона гипоплазии. Прилегание металлокерамической коронки 21-го зуба было нарушено, в связи с чем иногда пациентка ощущала неприятный запах.
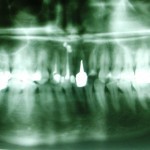
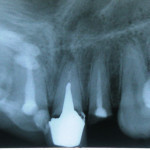
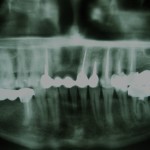
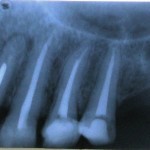
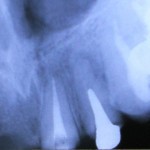
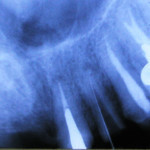
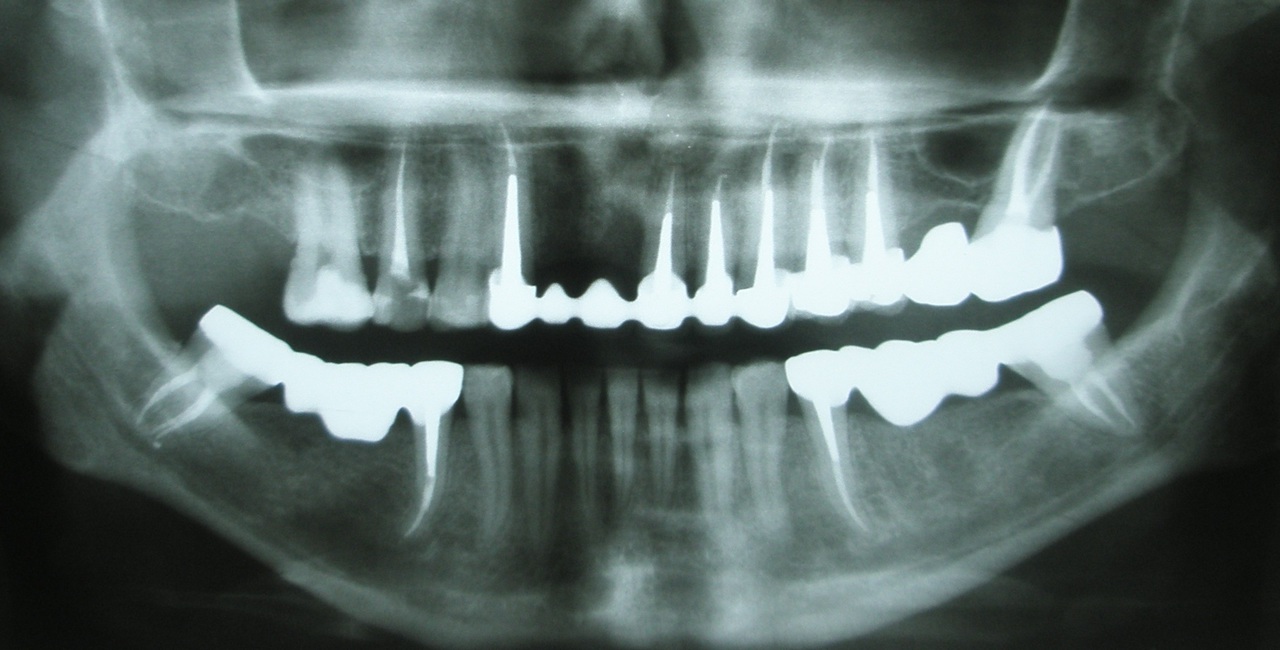
На рентгенограмме была заметна неполная обтурация корневых каналов 12, 21 и 22-го зубов, в периапикальной области 12-го и 21-го зубов определялись очаги деструкции костной ткани без четких границ. В области верхушки 11-го зуба визуализировалась зона объемного выведения силера (рис. 2, 3).
- Рис. 2. Ортопантомограмма пациентки К. до начала лечения.
- Рис. 3.
На основании жалоб, данных анамнеза и обследования пациентке был поставлен следующий диагноз: перелом коронки 22-го зуба, дисколорит 12, 11, 21-го зубов, хронический периодонтит 12, 11, 21 и 22-го зубов.
После обсуждения различных вариантов лечения было принято решение о повторном эндодонтическом лечении 12, 11, 21 и 22-го зубов, изготовлении культевых штифтовых вкладок и временных коронок с последующей заменой на постоянные.
Протокол эндодонтического лечения включал распломбировку, механическую и медикаментозную обработку корневых каналов с заполнением смесью на основе антибиотиков и кортикостероида, временное пломбирование взвесью гидроксида кальция. Постоянная обтурация выполнена комбинированной техникой конденсации гуттаперчи с силером АН+.
Временные конструкции были изготовлены в полости рта из быстротвердеющей пластмассы с использованием восковой модели и силиконового ключа (рис. 4—6). На этапе иммедиат-протезирования с пациенткой подробно обсуждали нюансы эстетики и проводили необходимую коррекцию. В процессе лечения на основании данных анализа розовой и белой эстетики была проведена электрохирургическая коррекция линии маргинальной десны в области шейки 12-го зуба. Культевые штифтовые вкладки изготовили с применением моделей из самотвердеющей пластмассы.
- Рис. 4
- Рис. 5
- Рис. 6
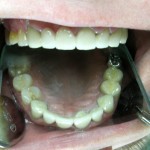
После периода адаптации тканей пародонта с верхнего зубного ряда был снят оттиск А-силиконом одноэтапным методом (рис. 7, 8). На мастер-модели изготовили цельнокерамические постоянные коронки на безметалловом каркасе.
- Рис. 7
- Рис. 8
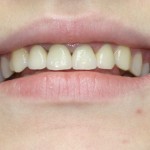
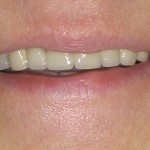
Результаты протезирования представлены на рис. 9—11. Функция и эстетика фронтального участка верхнего зубного ряда восстановлены.
- Рис. 9
- Рис. 10
- Рис. 11
Обсуждение
Для пациентов, имеющих активный социальный статус, огромное значение имеет камуфляж эстетических недостатков в процессе изготовления постоянных ортопедических конструкций. Это особенно касается фронтального участка верхнего зубного ряда. В данном случае, по нашему мнению, был выбран оптимальный вариант иммедиат-протезирования, нивелировавший эмоциональный дискомфорт, связанный с отсутствием передних зубов.
Прямой метод изготовления культевых штифтовых вкладок позволяет учесть анатомические особенности корня, статику и динамику окклюзии и повышает точность за счет отсутствия трансферного лабораторного этапа.
Повторное протезирование фронтального участка зубных рядов, особенно при наличии несостоятельных штифтов, сопряжено с риском необратимого разрушения корня в процессе снятия конструкции. Об этом пациента следует предупреждать заранее и по возможности получать его информированное согласие.
Для восстановления эстетически значимых дефектов зубного ряда преимущества безметалловых конструкций очевидны: высокая биологическая совместимость, отсутствие ионной нагрузки, отличные оптические характеристики.
Планирование протетической реконструкции фронтального отдела верхнего зубного ряда подразумевает проведение тщательного анализа формы и функции, включающего изучение пространственных соотношений, цветовой гаммы, баланса розовой и белой эстетики.
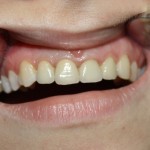
Эстетический результат протезирования в данной ситуации вполне удовлетворительный. Тем не менее при проведении анализа соотношений валиков маргинальной десны в области центральных резцов выявляется некоторая асимметрия. В связи с этим пациентке был предложен вариант эстетической коррекции электрохирургическим методом. Но по ее желанию это вмешательство было отложено с целью динамического наблюдения. Следует отметить, что, по мнению ряда авторов, в пределах года после изготовления постоянных ортопедических конструкций происходит адаптационная перестройка кератинизированной десны. Поэтому окончательное решение о необходимости коррекции можно отложить.
Клинический случай № 2
Пациентка А. обратилась в клинику с жалобами на подвижность металлокерамического мостовидного протеза, восполняющего целостность фронтального участка зубного ряда верхней челюсти, и связанное с этим ощущение неприятного запаха. Мостовидный протез был изготовлен около года назад в другой клинике, подвижность появилась несколько месяцев спустя. Кроме того, пациентку периодически беспокоила самопроизвольная боль в области верхних боковых зубов справа, усиливавшаяся от раздражителей. Общесоматический анамнез не отягощен.
При внешнем осмотре признаков патологии не выявлено. Осмотр зубных рядов показал наличие вторичного кариозного поражения 16, 15 и 14-го зубов. В 15-м зубе вторичная кариозная полость сообщалась с полостью пульпы, зондирование и термопроба на холод были болезненны, симптом последействия и перкуторный тест — положительные. Клинические признаки поражения пульпы 16-го и 14-го зубов не определялись.
В группе нижних резцов отсутствовал один зуб. Учитывая наличие незначительной тремы между клыком и резцом слева, увеличенное расстояние между корнями зубов в этой области на ортопантомограмме и большую частоту адентии боковых резцов, был сделан вывод об отсутствии левого бокового резца. Причину адентии из анамнеза выяснить не удалось.
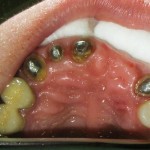
Фиксация металлокерамического мостовидного протеза с опорой на 13, 21 и 22-й зубы была нарушена, наибольшая подвижность выявлялась в области 13-го зуба. На промежуточной части в области медиального угла искусственного 11-го зуба визуализировался скол керамического покрытия.
Штампованно-паяные мостовидные протезы, восполнявшие целостность боковых отделов верхнего и нижнего зубных рядов, были несостоятельны в связи с нарушением краевого прилегания и изменением классических признаков окклюзионной схемы. Наибольшее количество окклюзионных контактов было выявлено во фронтальном участке. В боковом отделе справа была выявлена вторичная окклюзионная деформация: 16-й зуб находился в инфрапозиции. При изучении окклюзии в динамике определялись уменьшение траектории сагиттального резцового пути и отсутствие клыковой защиты или групповой направляющей функции справа и слева при наличии балансирующих и протрузионных суперконтактов в области моляров.
Выявленные нарушения окклюзионной схемы были обусловлены редукцией анатомических зон нижних зубов: режущих краев резцов, бугров клыков и щечных бугров премоляров — в результате стираемости. Кроме того, определенную роль в этом сыграло предшествовавшее протезирование: погрешности моделирования реставраций и ятрогенное изменение профиля кривой Шпее (справа — чрезмерное углубление, связанное с феноменом Попова в области 16-го зуба, а слева — уплощение).
Вполне вероятно, что рассогласование окклюзионной схемы также являлось одной из причин скола керамического покрытия и расцементировки мостовидного протеза.
Признаков дисфункции ВНЧС выявлено не было.
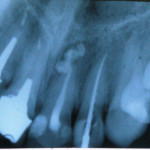
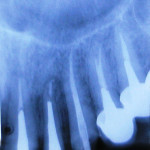
На основании данных клинического осмотра и анализа результатов дополнительных методов исследования (рис. 12—17) пациентке был поставлен следующий диагноз: частичная вторичная адентия верхней челюсти — II класс и нижней челюсти — III класс по Кеннеди, восполненная металлокерамическим мостовидным протезом во фронтальном отделе и штампованно-паяными мостовидными протезами в боковых отделах; осложнения основного заболевания — вторичная окклюзионная деформация (инфрапозиция 16-го зуба); повышенная стираемость, горизонтальная форма; хронический пульпит 15-го зуба, хронический периодонтит 13, 21, 22, 24, 36, 45-го зубов, вторичный кариес дентина 14, 23 и 16-го зубов; хронический генерализованный пародонтит легкой степени.
- Рис. 12
- Рис. 13
- Рис. 14
- Рис. 15
- Рис. 16
- Рис. 17
План лечения включал мероприятия профессиональной гигиены, санацию кариозных поражений, снятие мостовидных протезов, эндодонтическую подготовку опорных зубов и восстановление целостности зубных рядов несъемными ортопедическими конструкциями. По финансовым соображениям пациентка отклонила вариант лечения с использованием имплантатов.
После попытки проведения эндодонтического лечения 36-го зуба приняли решение о его удалении в связи с облитерацией верхушечной трети каналов и наличием признаков внутренней резорбции. Кроме того, на ортопантомограмме в области верхушки медиального корня 36-го зуба визуализировался очаг деструкции костной ткани с довольно четкими границами.
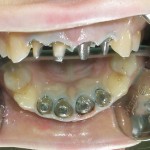
Эндодонтическая подготовка опорных зубов была проведена рутинными методами с использованием машинной обработки корневых каналов и отсроченной обтурации с временным заполнением взвесью гидроксида кальция и по показаниям — гелем на основе антибиотиков и кортикостероида. В процессе лечения из 13-го и 22-го зубов несостоятельные культевые штифтовые вкладки были извлечены. В канале 21-го зуба находился серебряный штифт, который также удалось удалить (рис. 18—21).
- Рис. 18
- Рис. 19
- Рис. 20
- Рис. 21
Армирование культей 13, 21, 22, 23, 24, 25, 35 и 45-го зубов было выполнено при помощи вкладок. Для заполнения полостей эндодонтического доступа в 27, 38 и 48-м зубах использовали специальный композит.
С целью коррекции вторичной окклюзионной деформации провели эндодонтическое лечение и избирательное пришлифовывание 16-го зуба.
После определения и регистрации центрального соотношения приступили к восстановлению функциональной целостности зубных рядов. Ортопедическое лечение проводили в два этапа. На первом этапе выполнили ортопедические конструкции в боковых отделах, с использованием силиконового ключа провели реставрацию режущих краев нижних резцов, бугров клыков и премоляров и изготовили временный мостовидный протез во фронтальном участке верхнего зубного ряда (рис. 22—24).
- Рис. 22
- Рис. 23
- Рис. 24
С целью улучшения эстетики мягких тканей была выполнена пластика уздечки верхней губы. Профиль десны в области отсутствующих 11-го и 12-го зубов сформировали электрохирургическим методом с коррекцией промежуточной части временного мостовидного протеза при помощи композита. После завершения процесса эпителизации был изготовлен металлокерамический мостовидный протез с учетом индивидуальных особенностей и пожеланий пациентки (рис. 25, 26).
- Рис. 25
- Рис. 26
После завершения лечебных мероприятий выполнили ортопантомограмму для контроля отдаленных результатов в динамике (рис. 27).
Обсуждение
Приведенный клинический случай наглядно демонстрирует значимость включения в рутинную схему стоматологического обследования изготовления диагностических моделей челюстей.
В данной ситуации до начала лечения пациентка предъявляла жалобы на боль, связанную с патологией пульпы 15-го зуба. Кроме того, ее не устраивала эстетика металлокерамического мостовидного протеза во фронтальном участке верхнего зубного ряда и беспокоил дискомфорт, обусловленный расцементировкой ортопедической конструкции.
В ходе диагностического процесса была показана и обоснована целесообразность комплексной стоматологической реабилитации, включавшей замену несостоятельных ортопедических реставраций в боковых отделах. Целью этого вмешательства являлась коррекция окклюзионной схемы с улучшением профиля кривой Шпее, созданием групповой направляющей функции при эксцентрических движениях нижней челюсти.
Подобный подход продиктован необходимостью продлить срок службы металлокерамического протеза во фронтальном отделе верхнего зубного ряда за счет снижения риска сколов и функциональной нагрузки на ткани корней опорных зубов. Достаточная длина внутрикорневых частей штифтовых вкладок также должна обеспечить оптимальное распределение внутренних напряжений.
Следует признать, что более длительный результат реконструкции зубных рядов этой пациентки обеспечило бы применение имплантатов в позиции 11, 12, 36, 37, 46 и 47-го зубов. При обсуждении плана лечения необходимо всегда подчеркивать преимущества замещения отсутствующих зубов искусственными коронками на имплантатах, заключающиеся в улучшении гигиены, исключении перегрузки естественных зубов и возможности замены отдельных элементов без повреждения конструкции в целом.
Многочисленные экспериментальные данные и долгосрочные клинические наблюдения позволяют утверждать, что использование мостовидных протезов с опорой на естественные зубы является компромиссным методом ортопедического лечения.
Тем не менее, при строгом соблюдении технологических требований к изготовлению искусственных коронок и мостовидных протезов на естественных опорах, протоколов специальной терапевтической и хирургической подготовки, этот метод обеспечивает стабильный и длительный результат лечения.