Комплексная реабилитация посттравматического дефекта фронтального отдела
Руслан Хатит
врач-стоматолог-хирург, имплантолог, пародонтолог, заведующий хирургическим отделением сети стоматологических клиник «Росс-Дент» (Краснодар)
Фронтальный отдел верхней челюсти представляет собой наиболее сложную область для восстановления в случае наличия костного дефекта и изменённых мягких тканей. Подобное состояние чаще всего соответствует посттравматическим дефектам. Первостепенная задача — максимально возможное достижение эстетики, потому как, именно эстетическая составляющая приводит к удовлетворенности пациента.
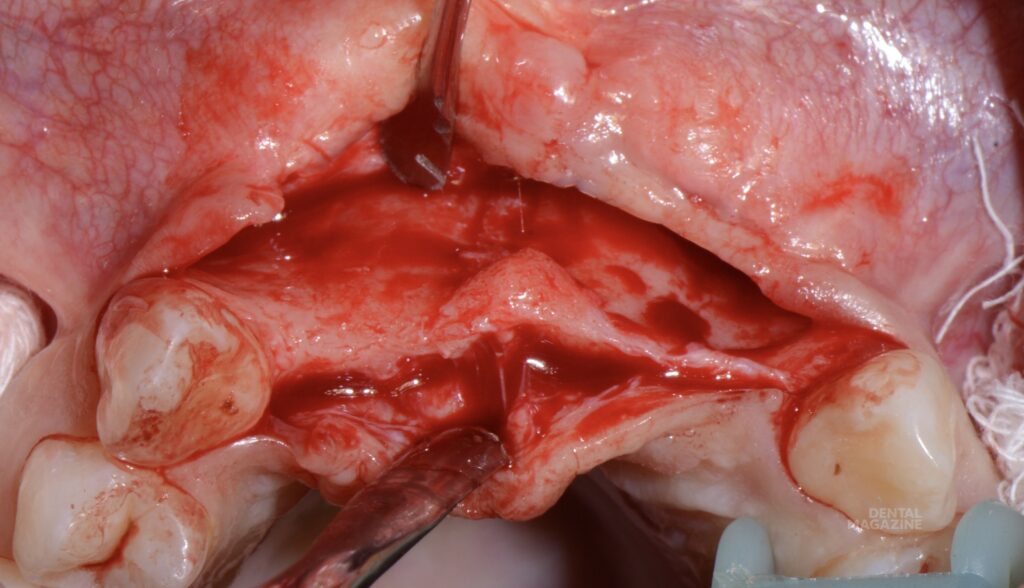
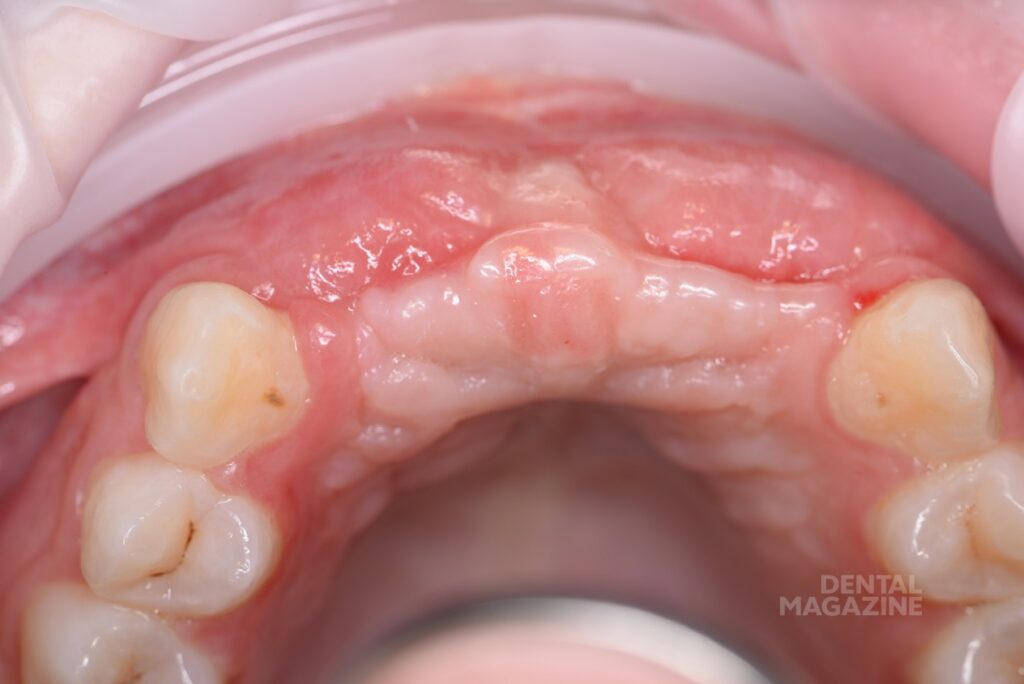
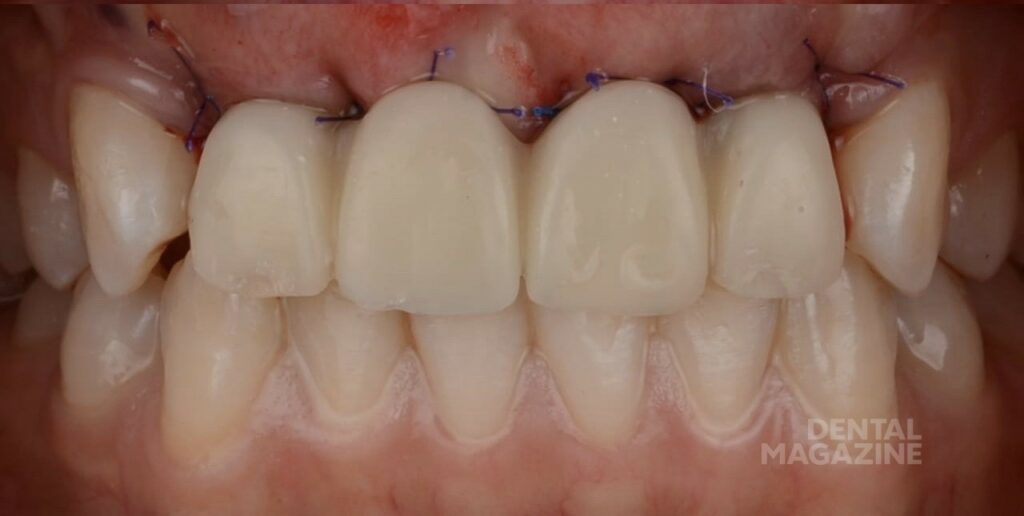
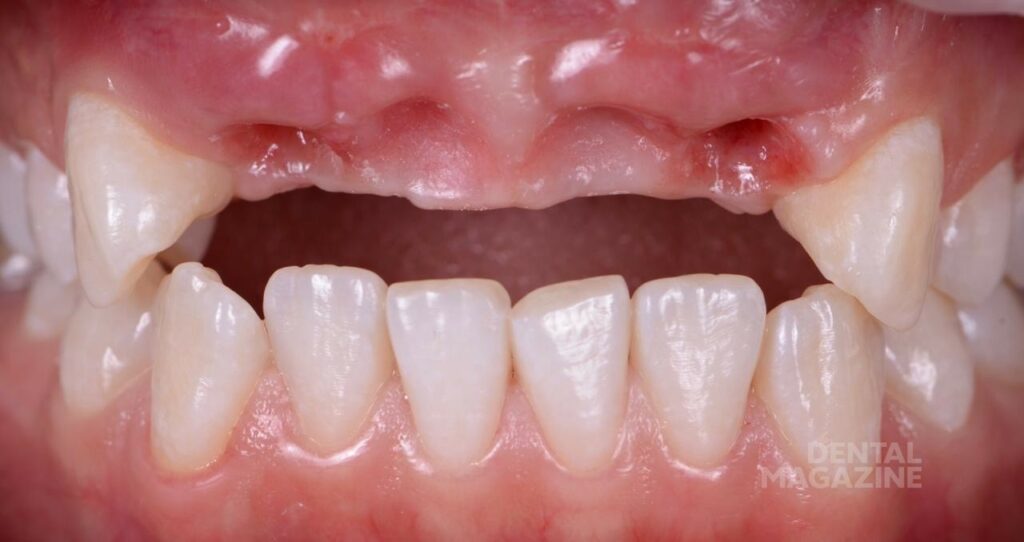
Эстетический результат зависит от восполнения объема костной ткани, точной позиции имплантата относительно будущей коронки, хирургической и ортопедической моделировки мягких тканей. В представленном клиническом случае ситуация осложнялась отсутствием участка кератинизированой и неподвижной слизистой, выраженным посттравматическим дефектом костной ткани (рис. 1), не позволяющим установить имплантат в правильной позиции, относительно будущей коронки. (рис 2, 3).
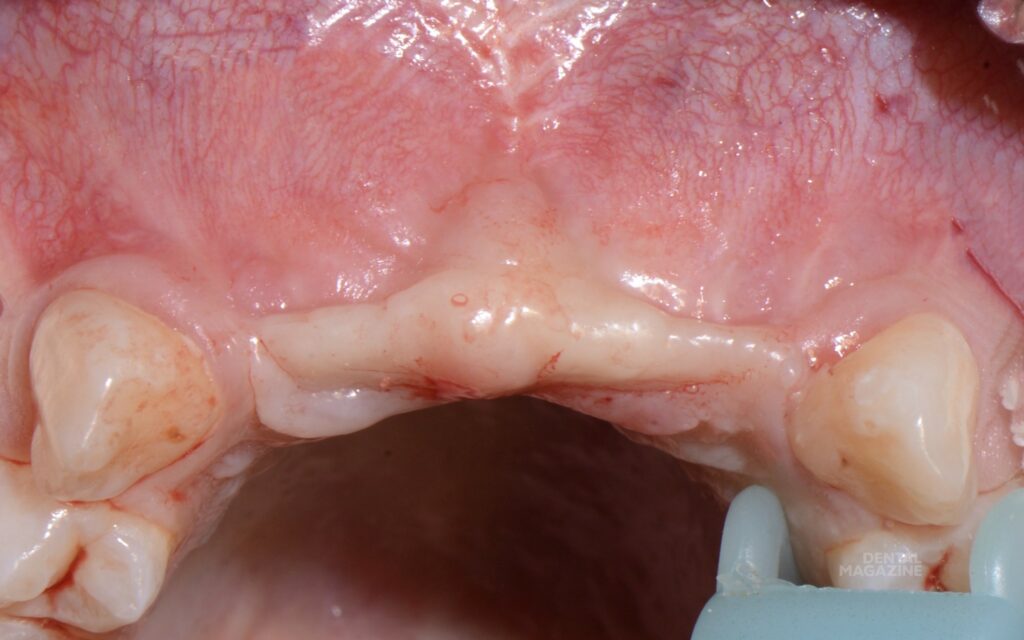
Рис. 1. Ситуация до, небольшой участок неподвижной слизистой присутствует только по гребню альвеолярного отростка.
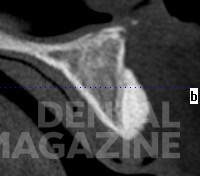
Рис. 2. Компьютерная томография после аугментации. Видна граница резидуальной и новообразованной костной ткани.
План лечения включал:
- увеличение объема костной ткани;
- фиксацию несъёмной временной конструкции;
- установку имплантатов через 6 месяцев с немедленной нагрузкой временными коронками;
- хирургическую и ортопедическую коррекцию мягких тканей.
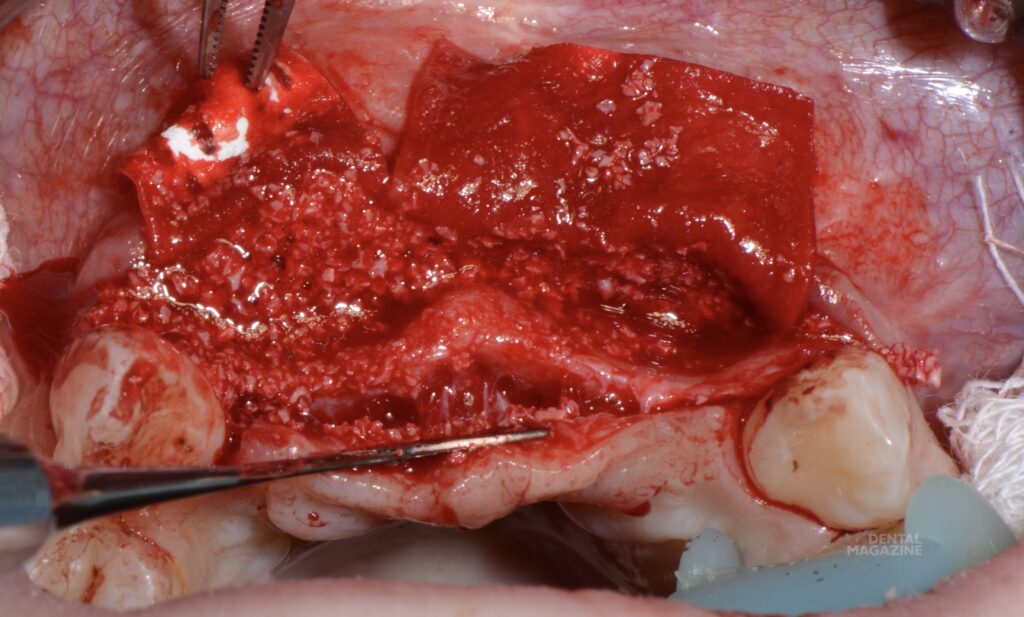
Увеличение объема костной ткани проведено методом НКР (GBR) с использованием материала Bio-oss и резорбируемой мембраны Bio-Gide (рис. 4-7).
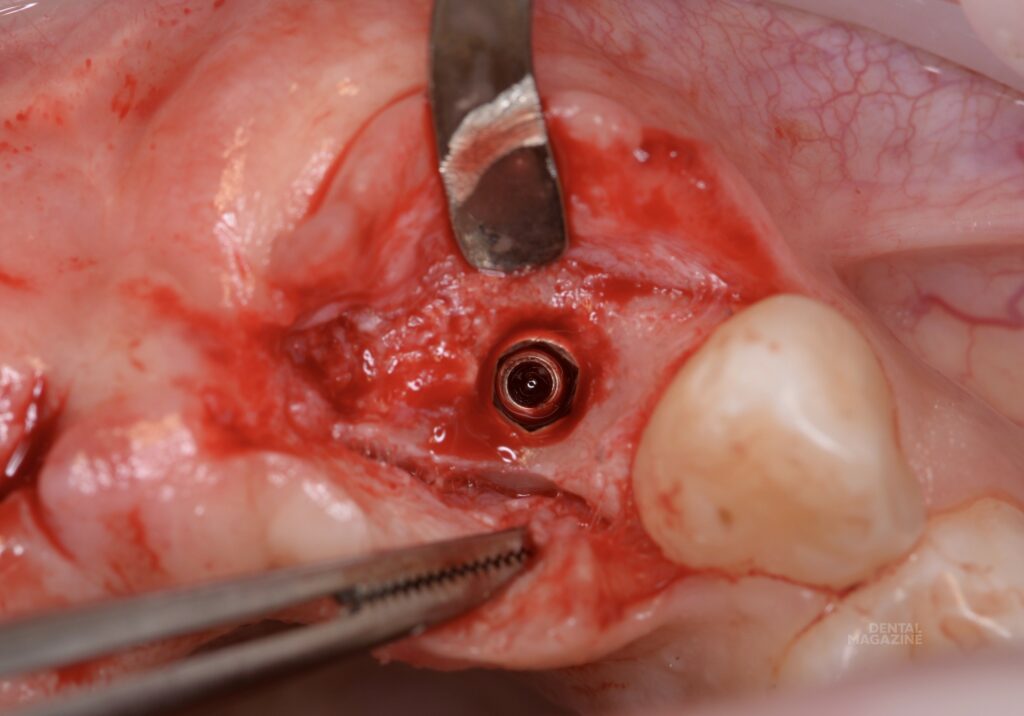
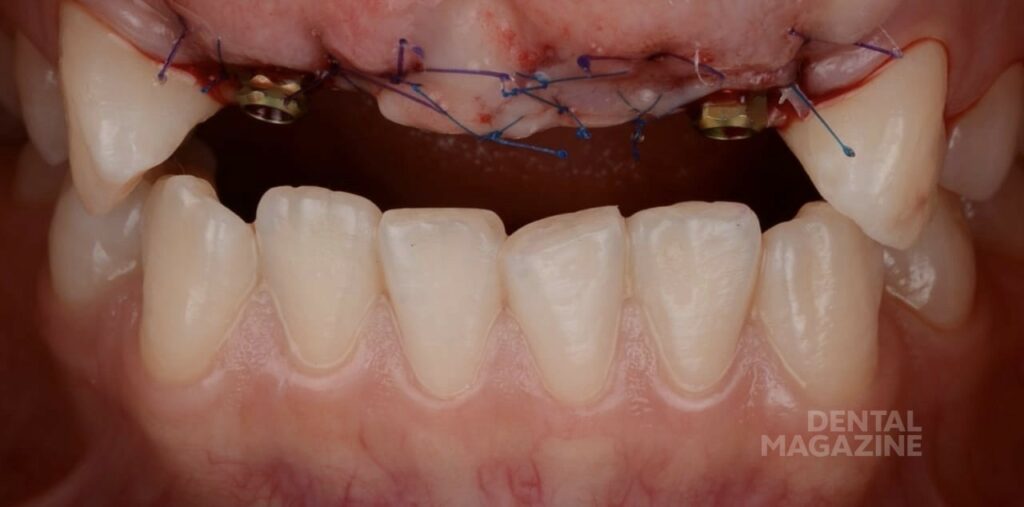
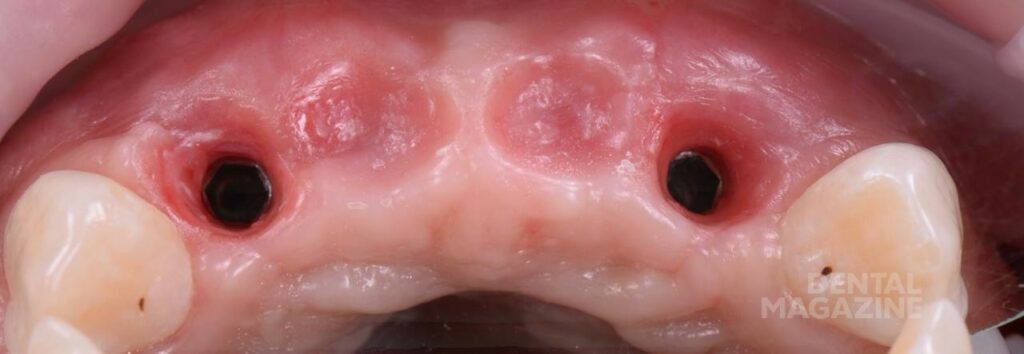
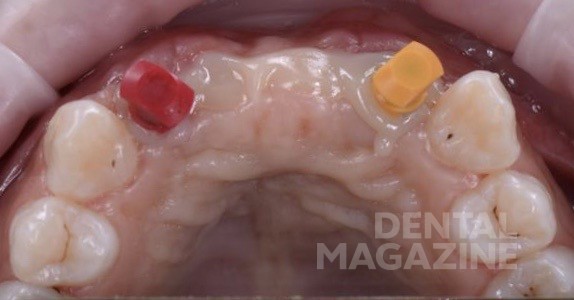
Через 6 месяцев изготовлен хирургический 3D-шаблон, установлены имплантаты в запланированной позиции (рис. 8-11). Для немедленной нагрузки необходимо было добиться первичной стабильности. В зависимости от дизайна системы имплантатов, можно изменить хирургический протокол для достижения торка 35 H/cm и более. В подобных случаях, немедленная реставрация необходима для моделировки мягких тканей, особенно промежуточной части мостовидного протеза, уже на этапе заживления после имплантации.
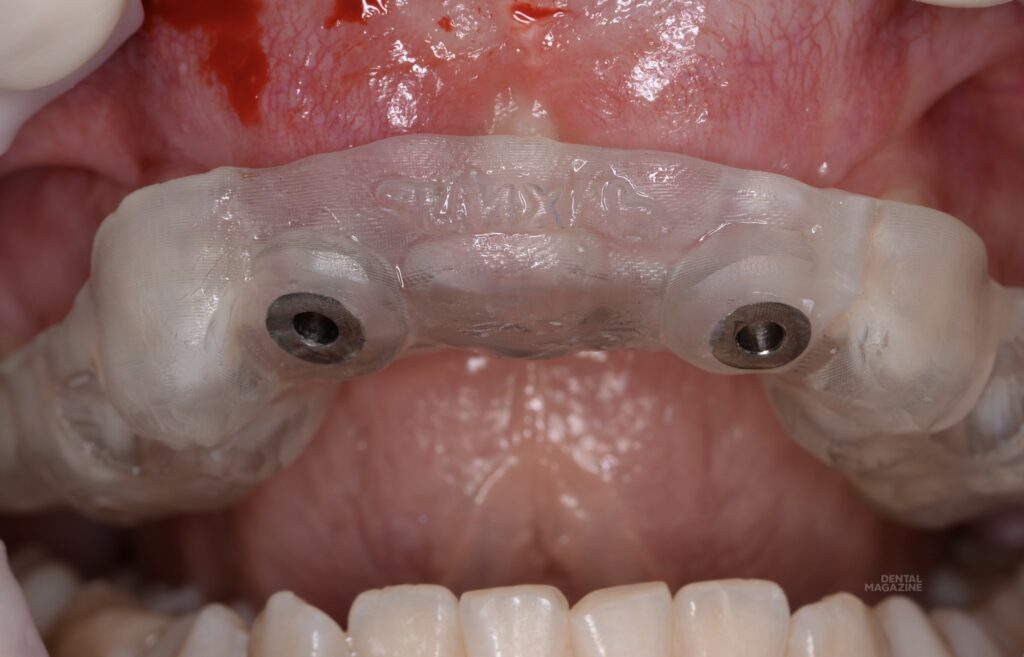
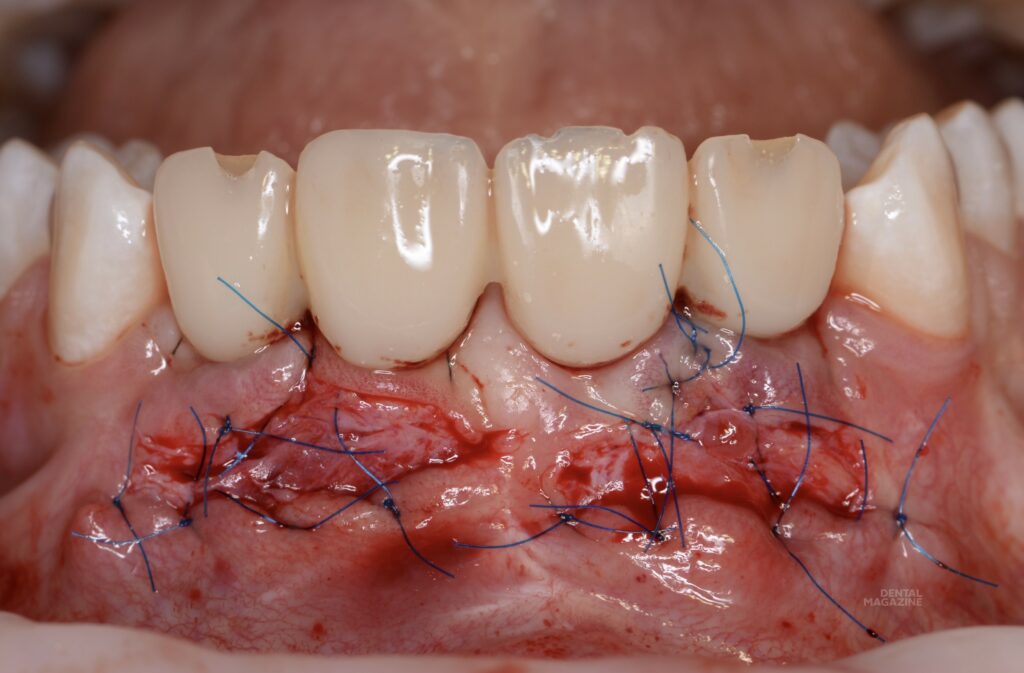
После установки имплантатов, снят оттиск для лабораторных временных коронок, изготовлены временные коронки прямым способом на имплантоводах, через силиконовый ключ, по ранее спланированному воксапу (рис. 12). Снятие швов на седьмые сутки.
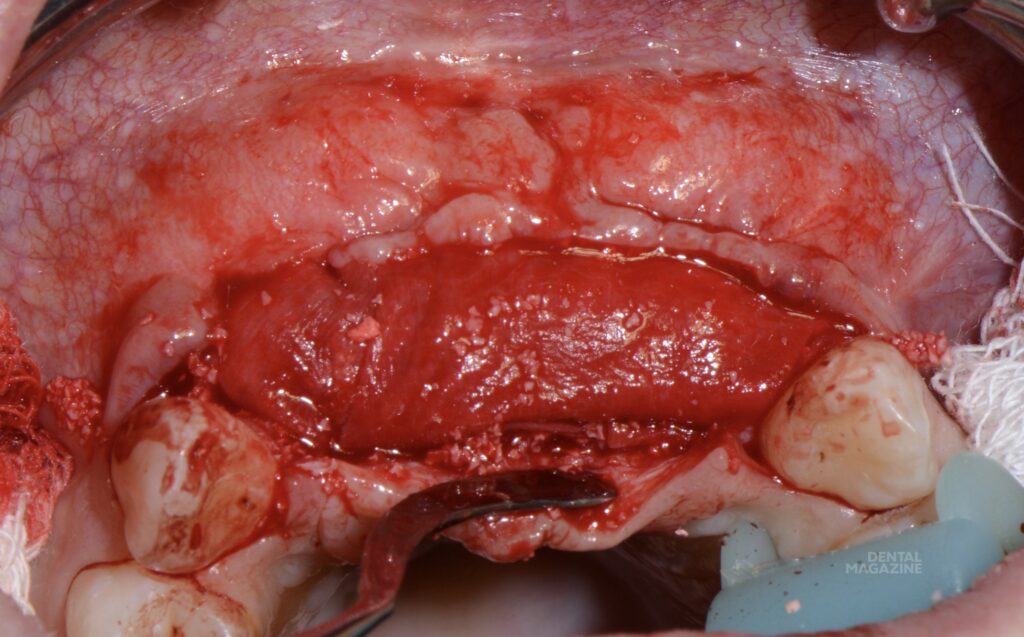
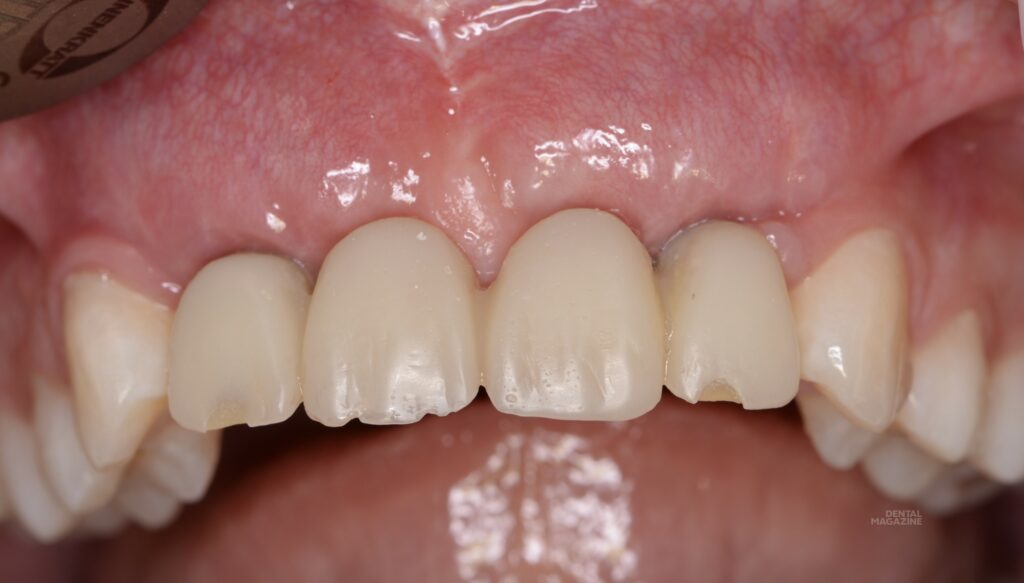
Оценка состояния тканей через месяц после вмешательства (рис. 13). Несмотря на достаточный объём мягких тканей, как правило, в подобных ситуациях мы имеем отсутствие прикреплённой и, тем более, кератинизированной слизистой (рис. 14). Подобная ситуация была прогнозируема, поэтому следующим, ранее запланированным этапом, была коррекция десневого края с целью улучшения биотипа и получения участка неподвижной слизистой.
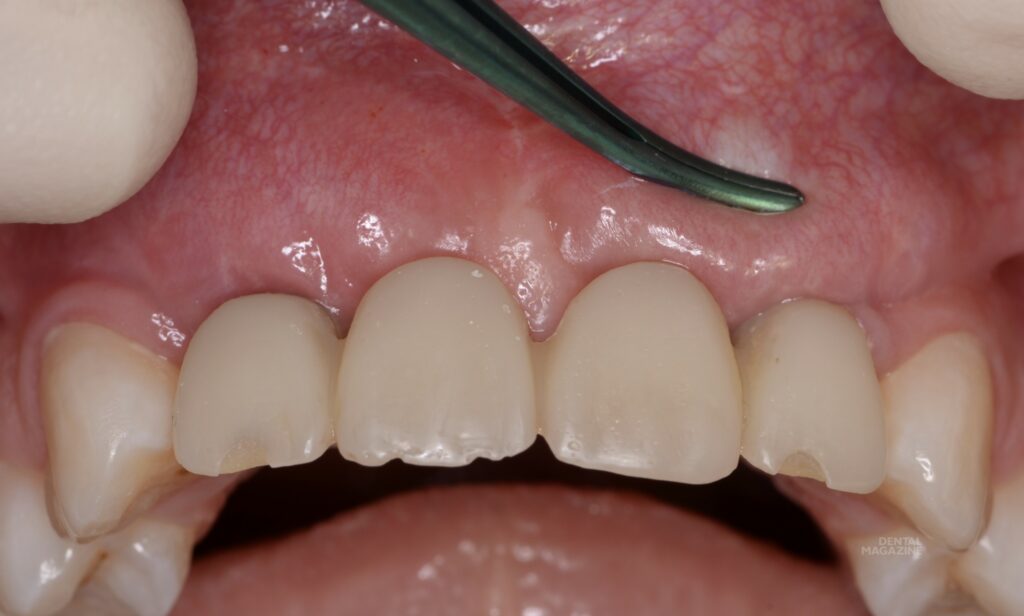
Рис. 14. Симптом «валика». Отсутствие прикреплённой слизистой, в том числе по гребню альвеолярного отростка и области межзубного сосочка.
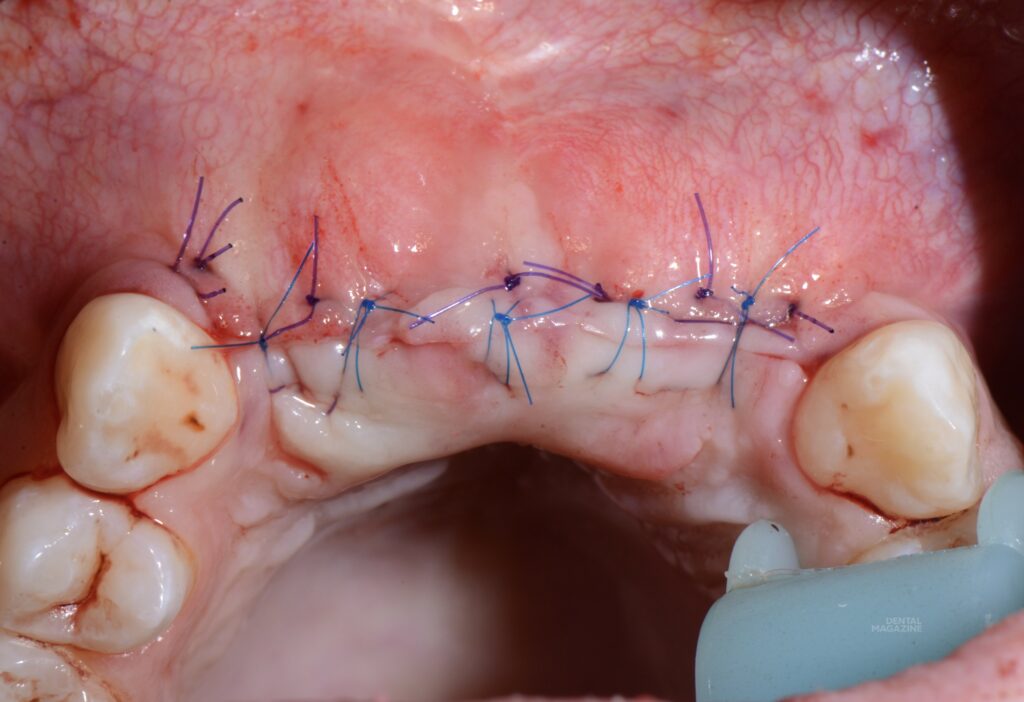
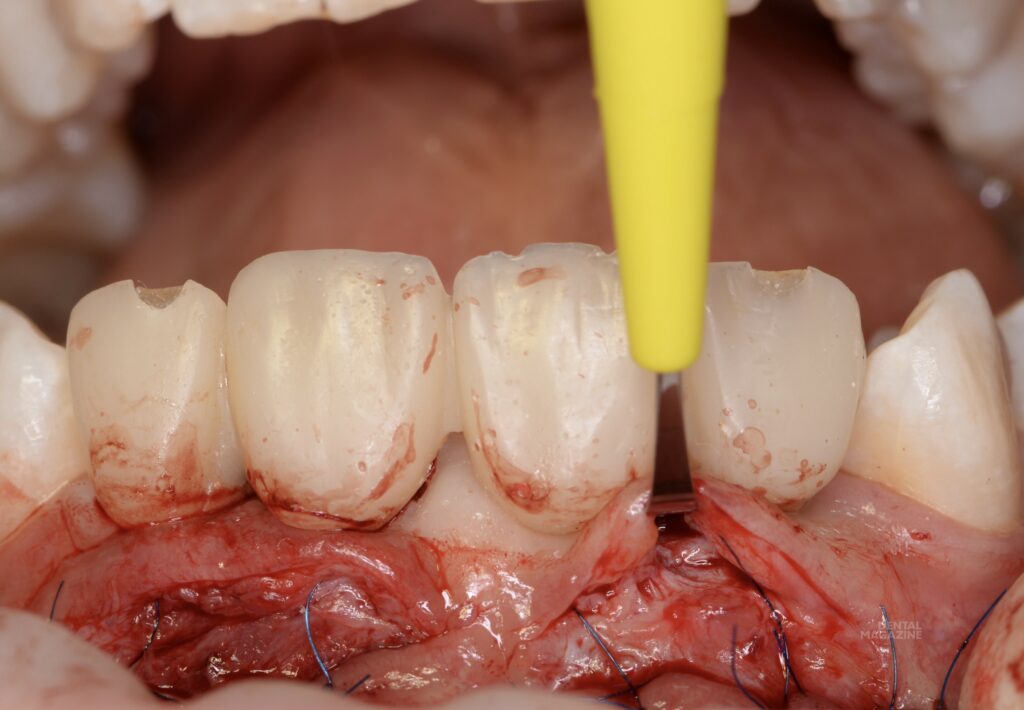
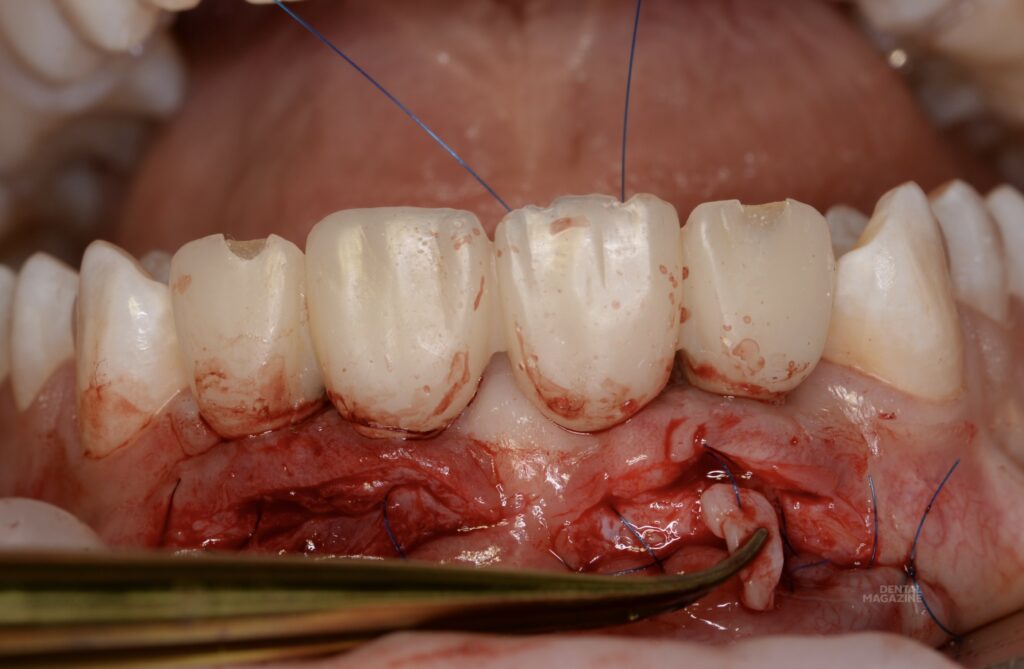
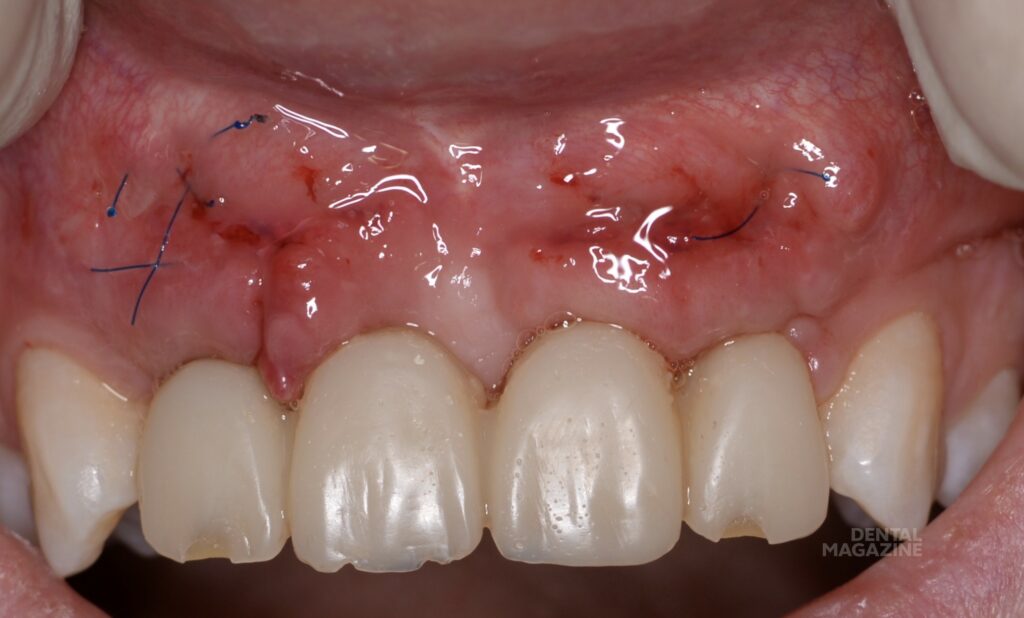
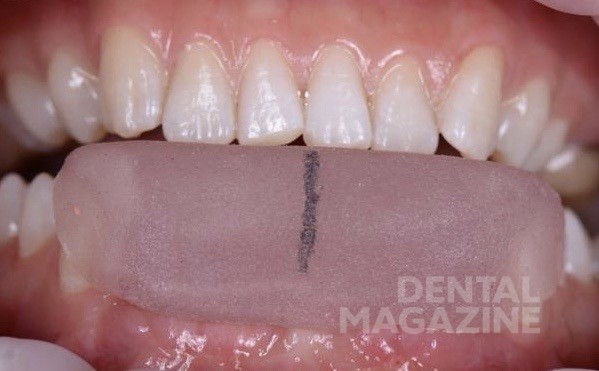
Проведена коррекция десневого края по методике доктора Масана Сузуки с пересадкой соединительнотканных трансплантатов из области твёрдого неба. Трансплантаты располагались в области межзубных сосочков (рис. 15, 16) и с вестибулярной поверхности. Снятие швов на седьмые сутки (рис. 17, 18).
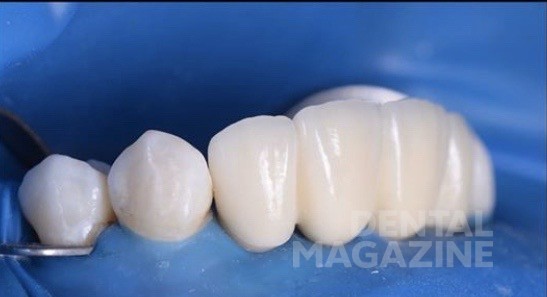
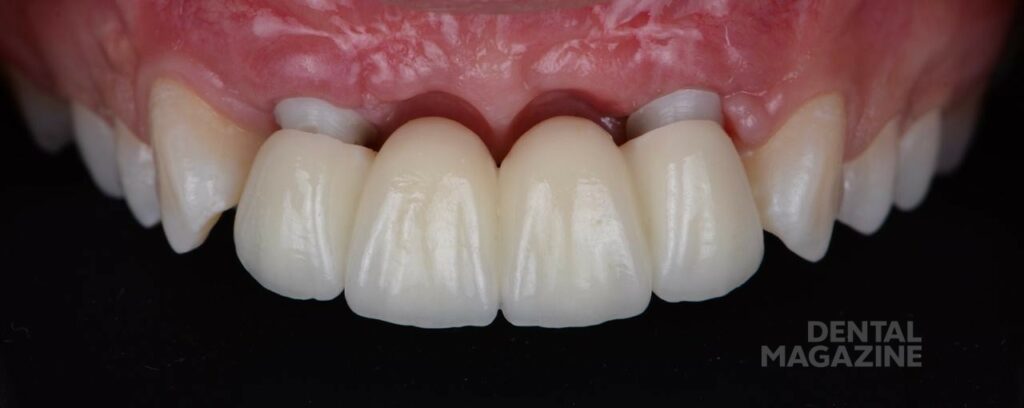
За счёт данной методики и использования соединительнотканных трансплантатов мы получили участок плотной и неподвижной слизистой вестибулярно и по гребню альвеолярного отростка (рис. 19, 20). Через три месяца — снятие оттиска закрытой ложкой с индивидуализацией трансферов, для изготовления постоянной конструкции на индивидуальных, комбинированных циркониевых абатментах. (рис. 21-26).
Три месяца — минимально необходимый срок для ремоделировки мягких тканей. От их состояния будет зависеть долгосрочный результат. В течении этого времени проводились коррекции временных коронок для контролируемого формирования тканей. Отсутствие контроля в период заживления тканей, в большинстве случаев, приводит к неудовлетворительному эстетическому результату. Многоэтапность и длительность лечения в условиях несостоятельности тканей посттравматического дефекта, требует тщательного планирования и, порой, бескомпромиссных решений. Попытка сокращения сроков или исключение каких-либо этапов по желанию пациента, а также недооценка его ожиданий, приводит к негативным последствиям.
Хатит Руслан Айдамирканович, врач — стоматолог-хирург, имплантолог, пародонтолог, заведующий хирургическим отделением сети стоматологических клиник «Росс-Дент», Россия, Краснодар
Hatit R. A., dentist-surgeon, implantologist, periodontist, head of the surgical department of the Ross-Dent dental clinic network, Russia, Krasnodar
Complex rehabilitation of post-traumatic defect of the frontal part of the upper jaw
Аннотация. Фронтальный отдел верхней челюсти представляет собой наиболее сложную область для восстановления в случае наличия костного дефекта и изменённых мягких тканей. Подобное состояние чаще всего соответствует посттравматическим дефектам. Эстетический результат зависит от восполнения объема костной ткани, точной позиции имплантата относительно будущей коронки, хирургической и ортопедической моделировки мягких тканей. В представленном клиническом случае ситуация осложнялась отсутствием участка кератинизированой и неподвижной слизистой, выраженным посттравматическим дефектом костной ткани, не позволяющим установить имплантат в правильной позиции, относительно будущей коронки.
Annotation. The frontal part of the upper jaw is the most difficult area for recovery in case of a bone defect and altered soft tissues. This condition often corresponds to post-traumatic defects. The aesthetic result depends on the filling of the bone volume, the exact position of the implant relative to the future crown, surgical and orthopedic modeling of soft tissues. In the presented clinical case, the situation was complicated by the absence of a keratinized and fixed mucosa site, a pronounced post-traumatic bone defect that does not allow the implant to be placed in the correct position relative to the future crown.
Ключевые слова: Посттравматический дефект, имплантация во фронтальном отеле, аугментация.
Keyword: Post-traumatic defect, implantation in the frontal hotel, augmentation.