Комплексная оценка состояния верхних дыхательных путей у пациентов с зубочелюстными аномалиями и синдромом затрудненного носового дыхания
Актуальным вопросом современной ортодонтии является взаимосвязь функции внешнего дыхания с морфологией челюстно-лицевого аппарата. Неоспоримым является тот факт, что при длительном затруднении носового дыхания частота нарушений в структуре назомаксиллярного комплекса значительно возрастает.
Затрудненное носовое дыхание — один из пусковых факторов развития морфофункциональных изменений челюстно-лицевой области, которые, в случае отсутствия своевременной коррекции, являются предпосылками к формированию зубочелюстных аномалий [1, 2]. Гипертрофия глоточной миндалины является причиной сужения просвета верхних дыхательных путей, что приводит к постуральным адаптациям на уровне ротоглотки [3]. При этом происходят изменения положения подъязычной кости, связанные с необходимостью сохранить постоянство объема верхних дыхательных путей [4].
По мнению ряда авторов, с нормализацией носового дыхания отмечается восстановление некоторых изменений челюстно-лицевой области [5].
Данное обстоятельство требует незамедлительного проведения раннего ортодонтического лечения, направленного на устранение зубочелюстной деформации и профилактику формирования патологии на скелетном уровне [3, 5, 8].
Cуществование тесной патогенетической взаимосвязи между зубочелюстными аномалиями и синдромом назальной обструкции требует предварительного устранения патологических процессов в носовой полости и глотке, что является обязательным условием успешного ортодонтического лечения деформаций челюстно-лицевой области у детей [4, 7, 9].
Цель исследования
Целью проведенного исследования являлось совершенствование методов диагностики, профилактики и лечения зубочелюстных аномалий у детей с аденоидами.
Материалы и методы
Работа основана на результатах обследования 124 детей в возрасте от 5 до 13 лет с зубочелюстными аномалиями. У 83 пациентов определялось наличие аденоидов. В процессе диагностики, проведенной на всех этапах лечебного процесса, использованы клинические, морфометрические, инструментальные, рентгенологические методы обследований.
В группу наблюдения вошли 71 (57,3 %) девочка и 53 (42,7 %) мальчика (табл. № 1).
Таблица № 1. Распределение обследованных детей по полу (n=124).
Пол |
Группа |
||
I (n=47) |
II (n=36) |
III (контрольная) (n=41) |
|
| Мальчики | 19(40,4 %) | 14(38,9 %) | 20 (48,8 %) |
| Девочки | 28 (59,6 %) | 22(61,1 %) | 21 (51,2 %) |
В таблице № 2 представлен перечень ортодонтических методов исследования, использованных в работе, и объем проведенных обследований.
Таблица № 2. Ортодонтические методы обследования (n=124).
Методы обследования |
n |
% |
| Клиническое обследование | 124 | 100 |
| Ортопантомография | 77 | 62 |
| Телерентгенография | 124 | 100 |
| Компьютерная томография | 47 | 37,9 |
| Морфометрия | 124 | 100 |
Телеренгенография выполнялась в стандартных условиях на цифровом рентгенодиагностическом аппарате Orthophos XG Plus DS/Ceph с цефалостатом (Sirona, Германия). Для расчета боковых телерентгенограмм головы применялось программное обеспечение Dolphin DIGITAL Imaging System (США).
Линейные (вертикальные и трансверсальные) размеры полости носа, ширина между первыми постоянными молярами и премолярами (в точках Пона), глоточные параметры, а также аденоидно-носоглоточное соотношение определялись по данным цифровой томографии с применением дентального компьютерного томографа Galileos (Sirona, Германия).
Для проведения трехмерной рентгеновской съемки применялась конусно-лучевая технология ConeBeam с электронно-оптическим преобразователем, в которой используется пучок излучения сферической формы [10]. Визуализацию трехмерного изображения выполняли с помощью программы GALAXIS. Реконструкция срезов осуществлялась из вокселей с изотропной длиной края 0,3 мм. При необходимости проводилась реконструкция выбранных частичных объемов с бóльшим разрешением и с изотропной воксельной длиной края 0,15 мм.
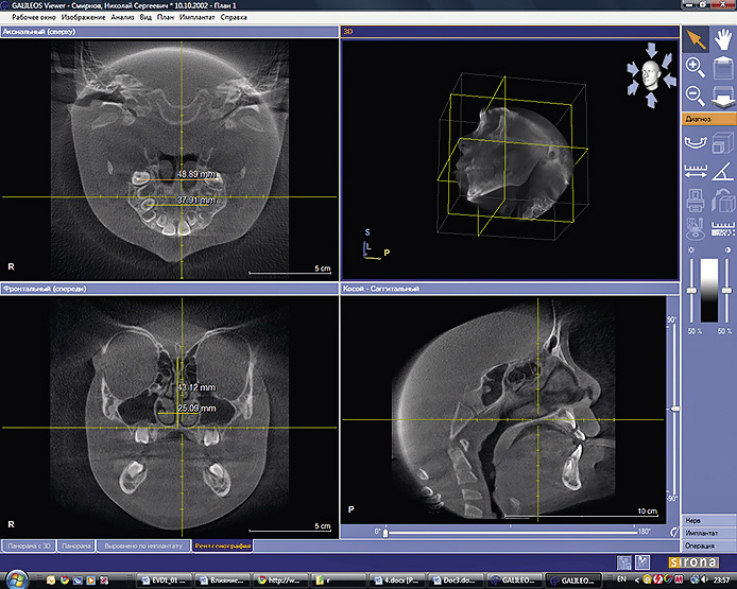
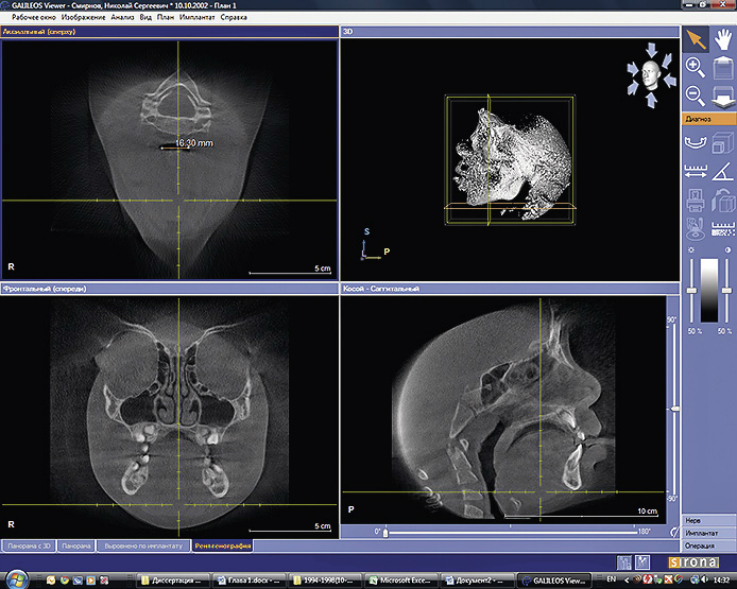
Трансверсальные размеры верхней челюсти определялись в области проекций точек Пона на первых постоянных молярах и первых премолярах верхней челюсти (методика определения данных параметров представлена на рисунке 1).
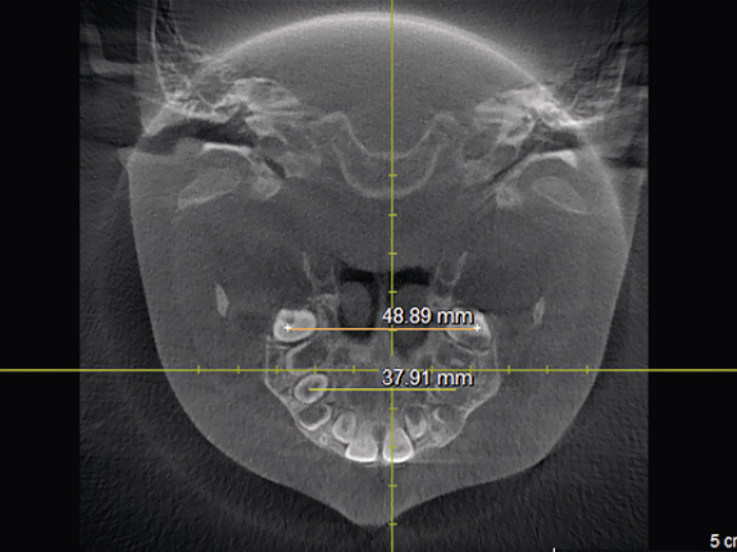
Рис. 1. Методика определения трансверсальных размеров верхней челюсти (ширины между молярами и премолярами в точках Пона).
Определение данных параметров проводилось на сагиттальном срезе, который проходил через следующие анатомические ориентиры: snp — заднюю носовую ость (спереди) и передний нижний край третьего шейного позвонка (С3) — сзади. Высота грушевидного отверстия определялась между точками sna (передняя носвая ость) и точкой N (nasion) на фронтальном срезе (рис. 2).
Трансверсальные и вертикальные верхние глоточные размеры оценивались на уровне задней носовой ости (snp) (рис. 3).
Трансверсальные и вертикальные нижние глоточные размеры оценивались на уровне верхнего наружного края C3 (третьего шейного позвонка).
Затрудненное носовое дыхание оказывает негативное влияние не только на конфигурацию верхней челюсти, но и на назомаксиллярный комплекс в целом. В основе патогенеза данных нарушений лежит принцип взаимообусловленности формы и функции. Длительно существующее ротовое дыхание в процессе роста ребенка отрицательно влияет не только на формирование нижнего носового хода (основного проводника вдыхаемого воздуха), но и на развитие носовой полости.
Для определения влияния нарушенного носового дыхания, обусловленного гиперплазией глоточной миндалины, на вертикальные и трансверсальные параметры носовой полости и ширину верхней челюсти, а также соотношение между данными показателями у детей с аденоидными вегетациями по данным 3D-конусно-лучевой томографии были проанализированы линейные размеры полости носа и трансверсальные размеры верхней челюсти.
Для выполнения поставленной задачи были сформированы 2 группы. У 23 пациентов (группа I) были диагностированы аденоиды I—II степени, у 24 больных (группа II) патологии глоточной миндалины не отмечалось.
Анализ структуры зубочелюстных аномалий у детей обеих групп показал преобладание дистальной окклюзии зубных рядов в группе пациентов с синдромом назальной обструкции, обусловленным аденоидами (рис. 4).
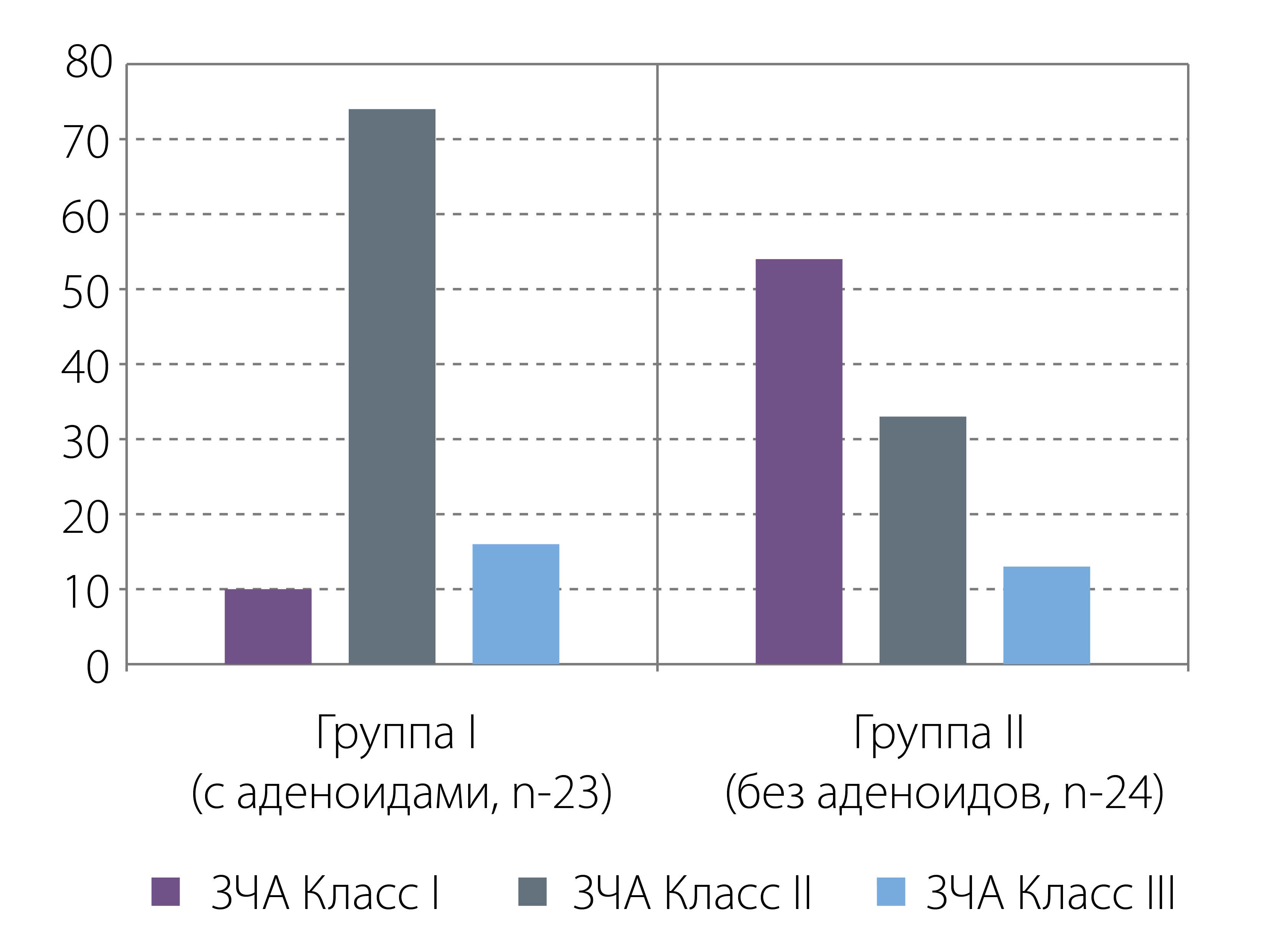
Рис. 4. Распределение пациентов в группах исследования в зависимости от класса зубочелюстной аномалии (по классификации Э. Энгля).
Так, в группе детей с аденоидами дистальная окклюзия зубных рядов была отмечена в 74 % случаев, в группе детей без признаков затрудненного носового дыхания — в 33 % наблюдений, ЗЧА III класса наблюдалась в 16 % случаев в группе с аденоидами и в 13 % в группе контроля.
Сравнение исследуемых показателей в группах обследования по данным дентальной компьютерной томографии представлено в таблице № 3.
Таблица № 3. Сравнение исследуемых параметров в группах.
Показатель |
Группа I(n=23) |
Группа II(n=24) |
t |
p |
| Межмолярная ширина, мм | 44,70±0,48 | 47,86±1,13 | 2,54 | =0,035 |
| Ширина между
премолярами,мм |
33,59±0,80 | 37,94±0,65 | 4,18 | <0,001 |
| Высота грушевидного отверстия, мм | 38,25±0,48 | 40,87±1,05 | 2,24 | =0,030 |
| Высота нижнего
носового хода, мм |
14,81±0,67 | 16,90±0,58 | 2,38 | =0,022 |
| Ширина нижнего носового хода, мм |
24,52±0,67 | 26,87±0,86 | 2,14 | =0,038 |
В группе I определены статистически значимые низкие значения следующих параметров: трансверсальных размеров верхней челюсти в области моляров (p=0,035), высоты грушевидного отверстия (p=0,030) и нижнего носового хода (p=0,022). Также наблюдалось сужение нижнего носового хода (p=0,038) в группе детей с патологией носоглотки. Ширина между премолярами у больных с аденоидами (33,59±0,80 мм) достоверно отличалась от аналогичного показателя (37,94±0,65 мм) в группе с носовым типом дыхания (t=4,18; p<0,001).
Для определения влияния нарушенного носового дыхания вследствие аденоидов на формирование нижнего носового хода мы проанализировали соотношение вертикального размера носа (высота грушевидного отверстия, которая определялась на сагиттальном срезе, проходящем между первым и вторым премолярами верхней челюсти) и высоты нижнего носового хода к трансверсальным размерам верхней челюсти (табл. № 4).
Таблица № 4. Сравнение соотношений ширины между молярами и премолярами верхней челюсти и высоты грушевидного отверстия.
Показатель |
Группа I(n=23) |
Группа II(n=24) |
U |
p |
| Соотношение межмолярной ширины и высоты грушевидного отверстия | 1,17±0,07 | 1,17±0,12 | 21,0 | 0,33 |
| Соотношение ширины между премолярами и высоты грушевидного отверстия | 0,88±0,09 | 0,93±0,11 | 4,5 | <0,05 |
Анализ данного параметра продемонстрировал значимые различия в соотношении ширины между премолярами верхней челюсти и высоты грушевидного отверстия (U=4,5; p<0,05). Достоверной разницы в соотношении трансверсального размера верхней челюсти в области первых моляров и высоты грушевидного отверстия выявлено не было.
Сравнение соотношения ширины между молярами и премолярами верхней челюсти и высоты нижнего носового хода представлено в таблице № 5.
Таблица № 5. Сравнение соотношений ширины между молярами и премолярами верхней челюсти и высоты нижнего носового хода.
Показатель |
Группа I(n=23) |
Группа II(n=24) |
U |
p |
| Соотношение межмолярной ширины и высоты нижнего носового хода | 3,02±0,19 | 2,83±0,07 | 6,0 | <0,05 |
| Соотношение ширины между премолярами и высоты нижнего носового хода | 2,27±0,19 | 2,24±0,19 | 7,5 | <0,05 |
Анализ соотношений ширины между премолярами и молярами и высоты нижнего носового хода показал достоверные различия исследуемых коэффициентов в группах исследования (p<0,05), что свидетельствует о значимых нарушениях морфологии назомаксиллярного комплекса у детей с затрудненным носовым дыханием, обусловленным аденоидами.
Таким образом, анализ линейных параметров носа, носоглотки и трансверсальных размеров верхней челюсти продемонстрировал негативное влияние затрудненного носового дыхания вследствие аденоидной гипертрофии на формирование верхней челюсти, что проявляется в ее значительном сужении в области премоляров.
Сравнение линейных глоточных размеров в исследуемых группах представлено в таблице № 6.
Таблица № 6. Сравнение линейных глоточных размеров в исследуемых группах.
Показатель |
Группа I(n=23) |
Группа II(n=24) |
t |
p |
| Верхний сагиттальный глоточный размер, мм | 8,30±1,62 | 15,37±1,68 | 2,81 | <0,05 |
| Нижний сагиттальный глоточный размер, мм | 11,27±2,62 | 8,22±0,94 | 1,31 | >0,10 |
| Верхний трансверсальный глоточный размер, мм | 16,77±2,47 | 23,24±0,88 | 2,94 | <0,05 |
| Нижний трансверсальный глоточный размер, мм | 24,60±2,62 | 24,94±1,37 | 0,13 | >0,10 |
Оценка линейных параметров носоглотки выявила достоверные различия верхнего сагиттального (t=2,81; p<0,05) и верхнего трансверсального (t=2,94; p<0,05) размеров глотки в группах исследования.
Анализ верхнего трансверсального и сагиттального глоточных размеров с учетом наибольшей распространенности дистальной окклюзии зубных рядов в группе детей с аденоидами дает основание полагать, что ретропозиция нижней челюсти, являясь одной из причин затрудненного носового дыхания у больных в данной группе, способствует сужению просвета носоглотки на уровне верхней челюсти (верхняя граница) и на уровне подъязычной кости (нижняя граница).
Анализ линейных размеров носоглотки выявил статистически значимые сниженные значения данных параметров у детей с ротовым стереотипом дыхания, обусловленным аденоидами. Так, среднее значение верхнего сагиттального глоточного размера в группе детей с аденоидами составило 8,30±1,62, у детей без аденоидов — 15,37±1,68 (t=2,81; р<0,05), средняя величина верхнего трансверсального глоточного размера в группе детей с аденоидами составила 16,77±2,47, у детей с носовым дыханием — 23,24±0,88 (t=2,94; р<0,05), что свидетельствует о значительном сужении просвета носоглотки в сагиттальном и трансверсальном направлении в области проекции верхней челюсти у детей с затрудненным носовым дыханием.
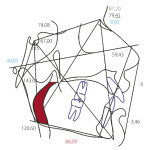
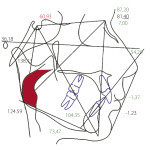
Проведение раннего ортодонтического лечения у детей с дистальной окклюзией зубных рядов и синдромом затрудненного носового дыхания способствует увеличению воздухопроводящего пространства носоглотки на уровне проекции верхней челюсти, что является альтернативой аденотомии у пациентов данной группы (рис. 5).
- Рис. 5а. Пример обрисовки ТРГ до ортодонтического лечения.
- Рис. 5б. Пример обрисовки ТРГ после ортодонтического лечения (отмечается увеличение просвета верхних дыхательных путей).
Таким образом, проведенный анализ данных дентальной компьютерной томографии позволил сделать вывод о том, что ротовой стереотип дыхания, причиной которого являлись аденоиды в сочетании с дистальной окклюзией зубных рядов, оказывает негативное влияние на формирование средней трети лица.
Определение данных параметров выполнялось с помощью высокоинформативного исследования — дентальной компьютерной томографии. Данный метод позволяет проводить измерение линейных параметров с высокой точностью, при этом вероятность возникновения ошибки минимальна.
С нашей точки зрения, уменьшенные коэффициенты соотношения ширины между премолярами и молярами и высоты грушевидного отверстия должны определяться перед проведением аденотомии у детей с синдромом затрудненного носового дыхания, обусловленным аденоидами. Свидетельствуя о выраженных нарушениях в структуре назомаксиллярного комплекса, они являются одним из показаний к оперативному устранению синдрома затрудненного носового дыхания.
Современные диагностические возможности трехмерных дентальных томографов позволяют определять объем воздухопроводящего пространства верхних дыхательных путей в мм3. Влияние ортодонтического лечения на структуры назомаксиллярного комплекса является предметом наших дальнейших исследований.
ЛИТЕРАТУРА
- Сатыго Е. А. Влияние дисфункций мягких тканей на формирование зубочелюстной системы у детей. Возможности ранней коррекции с применением стандартной миофункциональной аппаратуры / Е. А. Сатыго. — М.: Валлекс М, 2004. — 32 с.
- Царькова О. А. Изменение профиля лица у детей с нарушенным носовым дыханием в процессе ортодонтического лечения : автореф. дис. … канд. мед. наук / О. А. Царькова. — Пермь, 2006. — 32 с.
- Kumar T. V. Ultrasonographic evaluation of effectiveness of circumoral muscle exercises in adenotonsillectomized children / T. V. Kumar, S. Kuriakose // J. Clin. Pediatr. Dent. — 2004. — Vol. 29, № 1. — P. 49—55.
- Lessa F. C. Breathing mode influence in craniofacial development / F. C. Lessa, C. Enoki, M. F. Feres [et al.] // Braz. J. Otorhinolaryngol. — 2005. — Vol. 71, № 2. — P. 156—160.
- Mahony D. Effects of adenoidectomy and changed mode of breathing on incisor and molar dcntoalveolar heights and anterior face heights / D. Mahony, A. Karsten, S. Linder-Aronson // Aust. Orthod. J. — 2004. — Vol. 20, № 2. — P. 93—98.
- Moss-Salentijn, L. Melvin L. Moss and the functional matrix / Moss-Salentijn, L. // J. Dent. Res. — 1997. — Vol. 76, № 12. — P. 1814—1817.
- Neugebauer, J. Comparison of 2- and 3-dimensional imaging for the diagnosis of the alveolar nerve position for the osteotomy of third molar / J. Neugebauer, R. Shirani, R. Mischkowski [et al.] // Proceedings of Computer Assisted Radiology and Surgery CARS’06 (Osaka, June 28 — July 1, 2006) // Int. J. CARS. — 2006. — Vol. 1, Suppl. 1. — P. 535.
- Svanborg E. [Important to investigate nocturnal respiratory obstruction in children. Obstructive respiratory disorders can result in deformed facial skeleton and bite] / E. Svanborg // Lakartidningen. — 2006. — Vol. 103, № 30—31. — P. 2215—2216. [шведск.]
- Tecco S. Changes in head posture after rapid maxillary expansion in mouth-breathing girls: a controlled study / S. Tecco, F. Festa, S. Tete [et al.] // Angle Orthod. — 2005. — Vol. 75, № 2. — P. 171—176.
- Vesse, M. [Respiration in orthodontic practice] / M. Vesse // Orthod. Fr. — 2005. — Vol. 76, № 1. — P. 67—83. [французск.]