Методика декомпрессии при лечении периапикальных кист
хирург-стоматолог, главный врач клиники «Дент и К»
Достаточно часто в повседневной практике врача-стоматолога встречаются случаи крупных периапикальных дефектов. Тактика лечения в таких случаях может варьироваться.
Когда мы ставим диагноз «периапикальная киста» на основании клинического осмотра и проведения дополнительных методов исследования, возникает необходимость выбора метода лечения. Так как причина этого явления одонтогенная, имеется необходимость провести эндодонтическое лечение зуба, а в случае неудачи — его экстракцию. При этом, несмотря на лечение, в случае крупных периапикальных кист может потребоваться дополнительное хирургическое вмешательство. В случае если этого не происходит, возникает обострение заболевания. Появляется необходимость дополнительных лечебных воздействий.
Варианты лечения в таких случаях — цистотомия, цистэктомия, резекция верхушки корня зуба и декомпрессия кисты.
Преимущество использования этих методов в возможности минимизации патологического очага, а недостаток — в высокой вероятности появления крупного костного дефекта, что может сильно затруднить дальнейшую реабилитацию пациента, тем более с использованием имплантации.
Альтернативным методом лечения является декомпрессия, преимущество которой в том, что это самый консервативный из возможных вариантов лечения; при этом осуществляется максимальное сохранение костных структур, достигается высокая клиническая успешность. Цель декомпрессии состоит в создании постоянно действующего дренажа, что способствует уменьшению размеров кисты и дальнейшему заживлению патологического очага.
Итак, декомпрессия.
Показание к проведению декомпрессии — наличие крупной периапикальной кисты, площадь поражения которой превышает 200 мм2. Окончательный диагноз может быть установлен только после проведения исследования экссудата, однако достаточно точно такой диагноз можно поставить при наличии следующих симптомов.
1. Периапикальный очаг расположен в области одного или более девитальных зубов.
2. Площадь поражения превышает 200 мм2 .
3. На рентгеновском снимке будет выявлена область просветления с четкими границами.
4. При аспирации из очага получается жидкость соломенно-желтого цвета
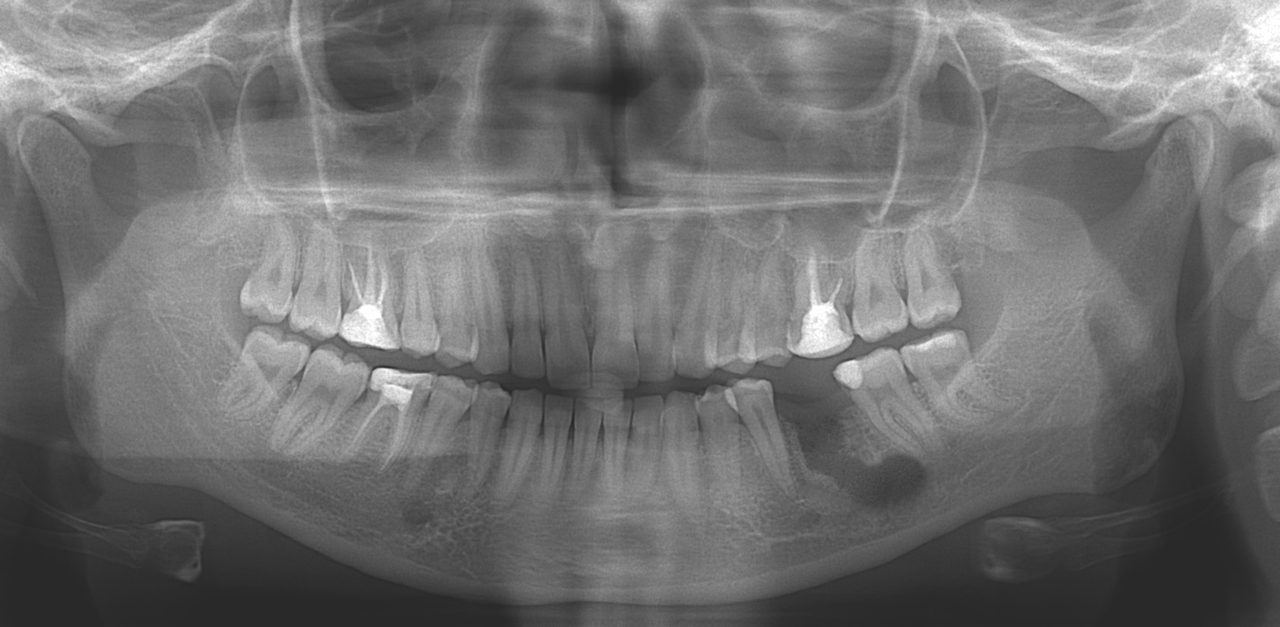
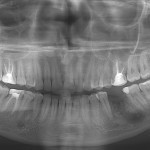
Теперь непосредственно о методике проведения декомпрессии на примере клинического случая. В клинику обратилась пациентка с жалобами на наличие свища в области 36-го зуба. Из анамнеза выяснилось, что 4 года назад 36-й зуб был подвергнут эндодонтическому лечению; месяц назад пациентка обратилась в поликлинику с жалобами на болезненность при накусывании, попытка распломбировать каналы не увенчалась успехом, и зуб удалили. Проведение ортопантомографии в области отсутствующего 36-го зуба позволило выявить крупный периапикальный очаг размером 11х6 мм (рис. 1). При объективном осмотре было отмечено наличие свища в области лунки удаленного зуба. Было принято решение о хирургическом лечении с использованием методики декомпрессии.
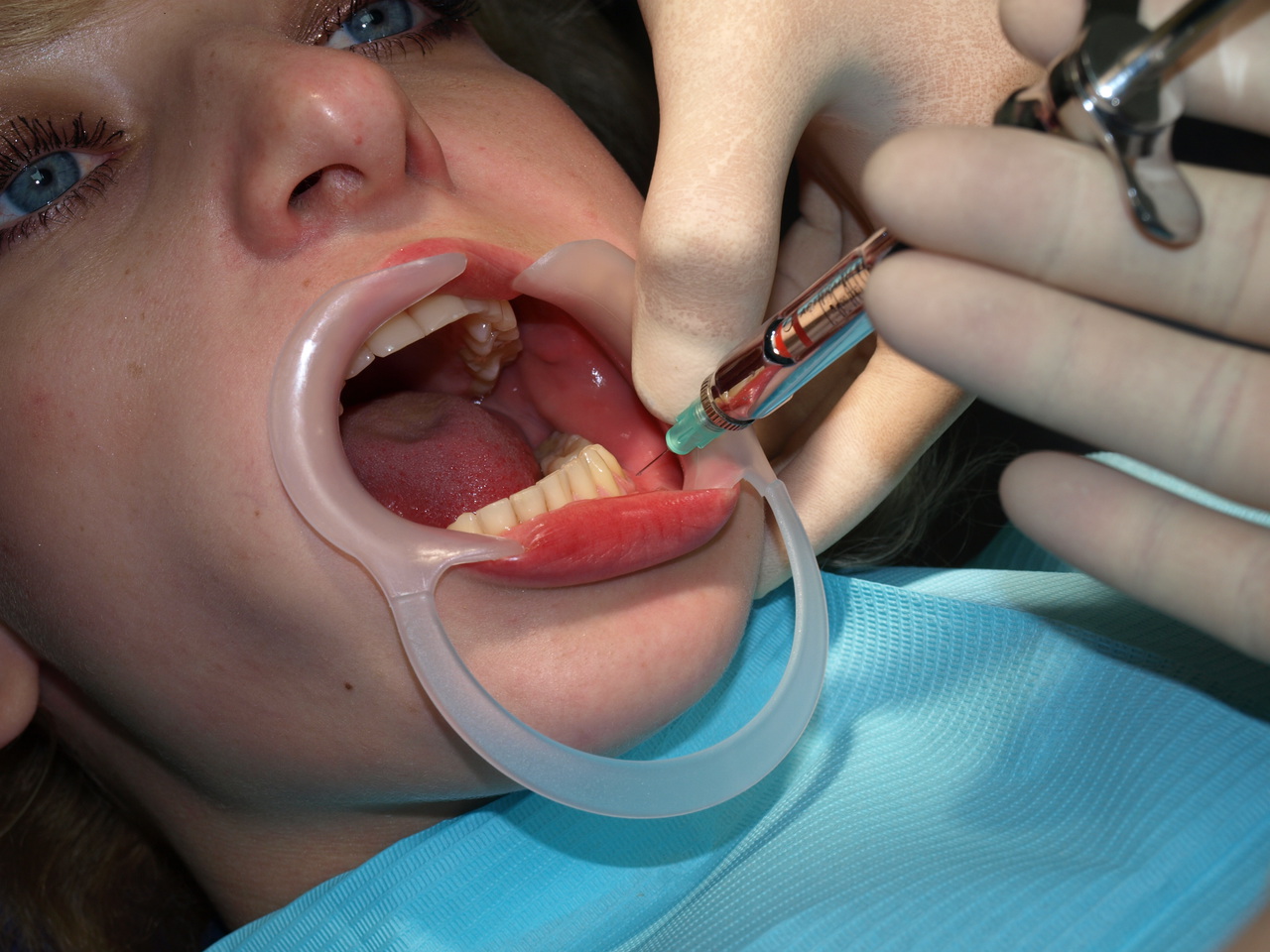
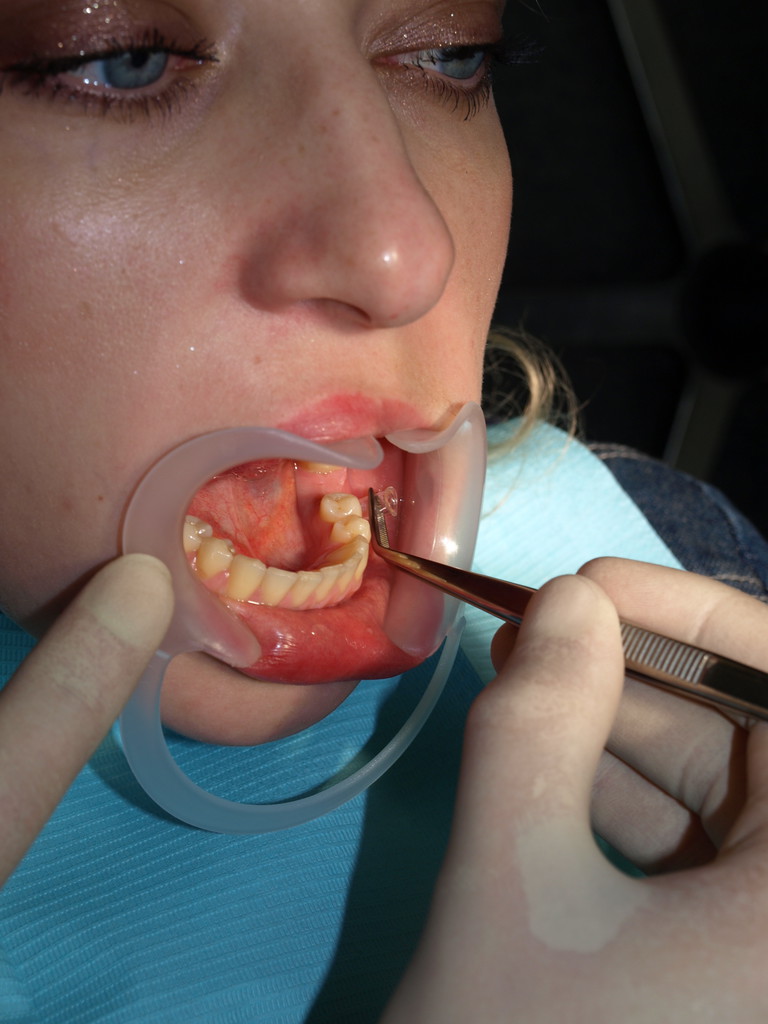
Анестезия. После проведения регионарной (рис. 2) анестезии была выполнена аспирация содержимого очага, при которой была получена жидкость соломенно-желтого цвета с геморрагическими включениями. Характер экссудата подтверждает предварительный диагноз «периапикальная киста».
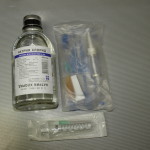
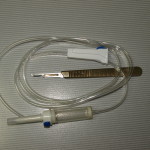
Создание дренажа для декомпрессии. Декомпрессионная трубка создается с целью обеспечения постоянного дренирования патологического очага и повторной ирригации. Для этого понадобится стандартная инфузионная система (капельница), которую можно приобрести в любой аптеке (рис. 3–4). Преимущество использования такой трубки в том, что она имеет достаточный диаметр, — это предотвращает формирование различных сгустков; кроме того, она может быть легко установлена и так же легко удалена (рис. 5). Один из концов трубки, который будет введен в патологический очаг, должен быть обрезан под углом 45° (рис. 6). Так как он вводится до упора, это будет способствовать постоянному дренированию очага.
- Рис. 3.
- Рис. 4.
- Рис. 5.
- Рис. 6.
Как ее изготовить?
Обрезается кусок трубки, более длинный, чем необходимо, и один ее конец прислоняется к раскаленному шпателю (рис. 7). При этом образуется так называемая пуговица (рис. 8). Так как пластмасса будет расплавляться не только наружу, но и внутрь, после остывания трубки имеет смысл обрезать излишки пластмассы внутри «пуговицы» (рис. 9).
- Рис. 7.
- Рис. 8.
- Рис. 9.
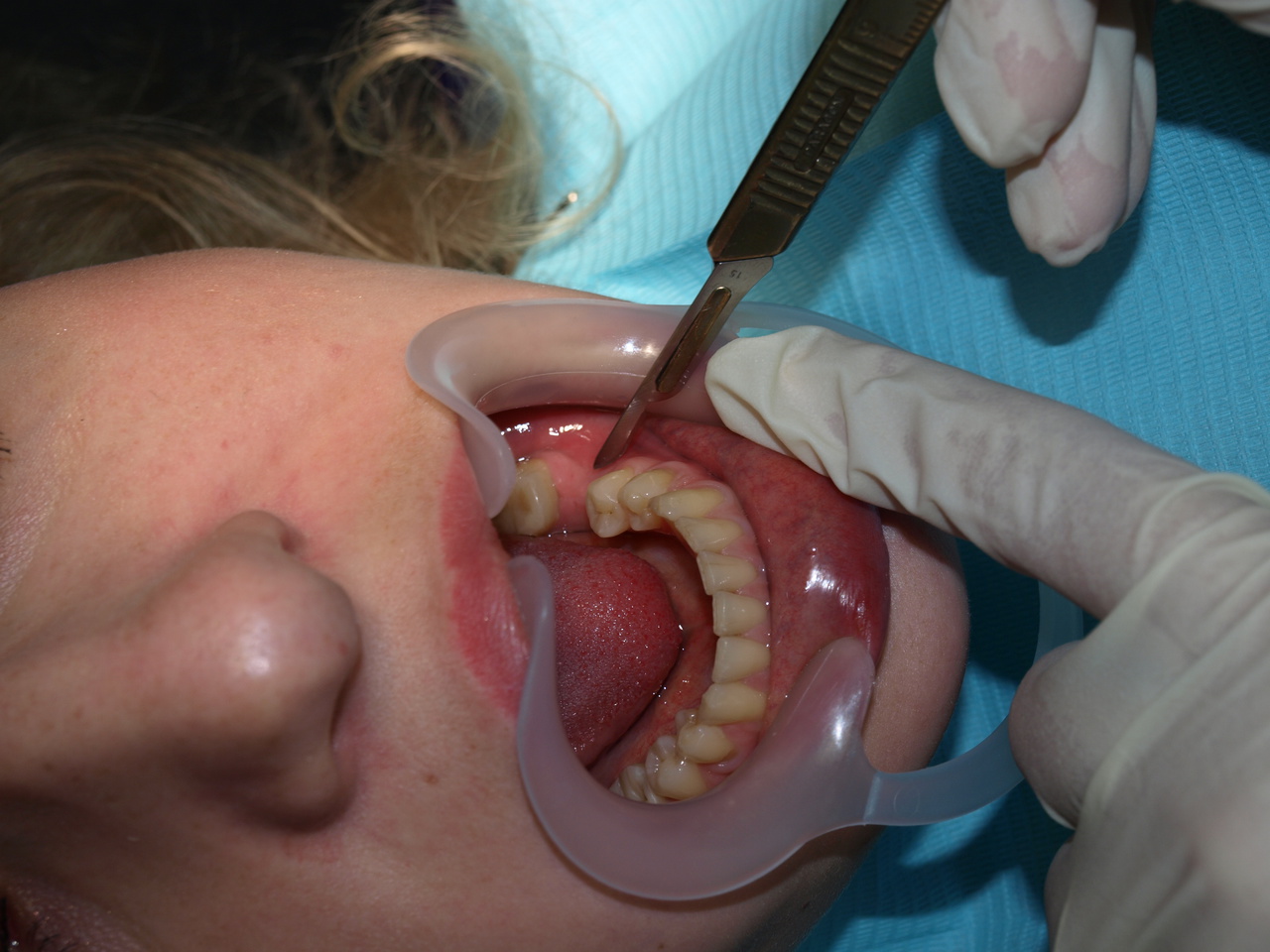
Разрез. При проведении разреза оптимальным будет использование разреза № 15 или его мини-варианта Martin № 15 (рис. 10). Разрез проводится до уровня кости, и при этом лезвие обычно сразу проникает в дефект. В редких случаях перед установкой декомпрессионной трубки необходима перфорация кортикальной стенки шаровидным бором. После разреза происходит первичное дренирование и мы можем наблюдать выход экссудата.
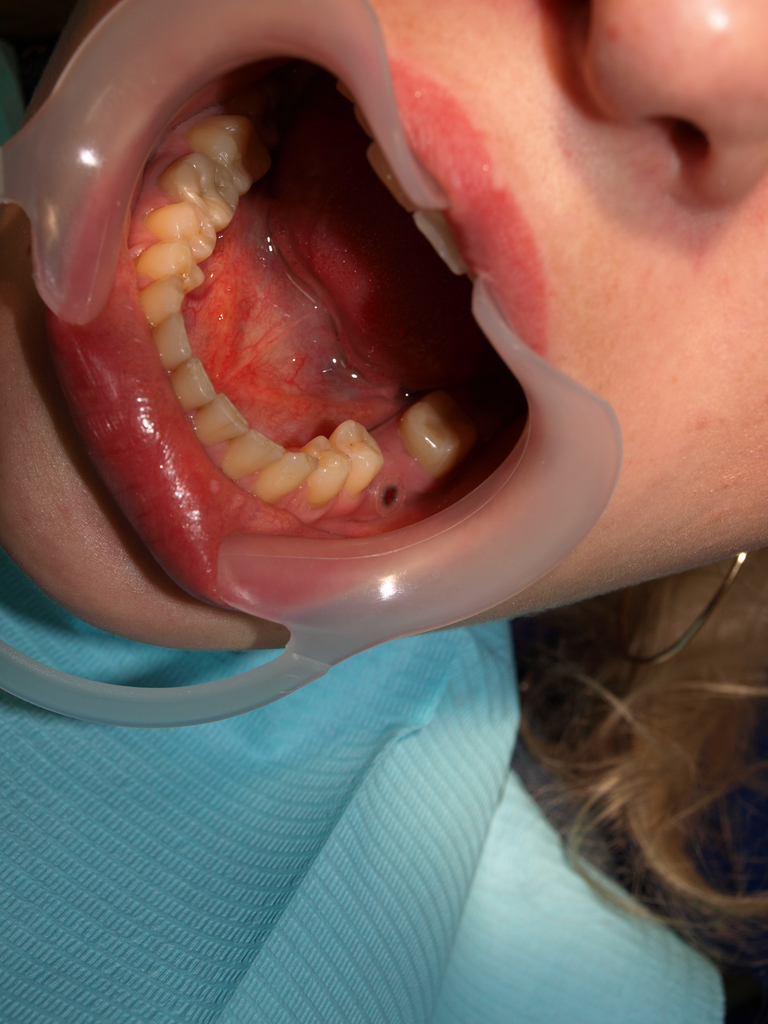
Введение трубки для декомпрессии. Скошенный конец трубки вводится в дефект вращающимися движениями, при этом трубку направляют в наиболее глубокую часть дефекта до упора в задней стенке очага (рис. 11). При этом, если трубка была с избытком длины, часть ее будет торчать над слизистой. Нам необходимо визуально запомнить расстояние, которое выходит над поверхностью. Трубка вынимается и избыток срезается, чтобы она полностью заходила в дефект и «пуговица» располагалась на поверхности слизистой (рис. 12). Швы можно не накладывать.
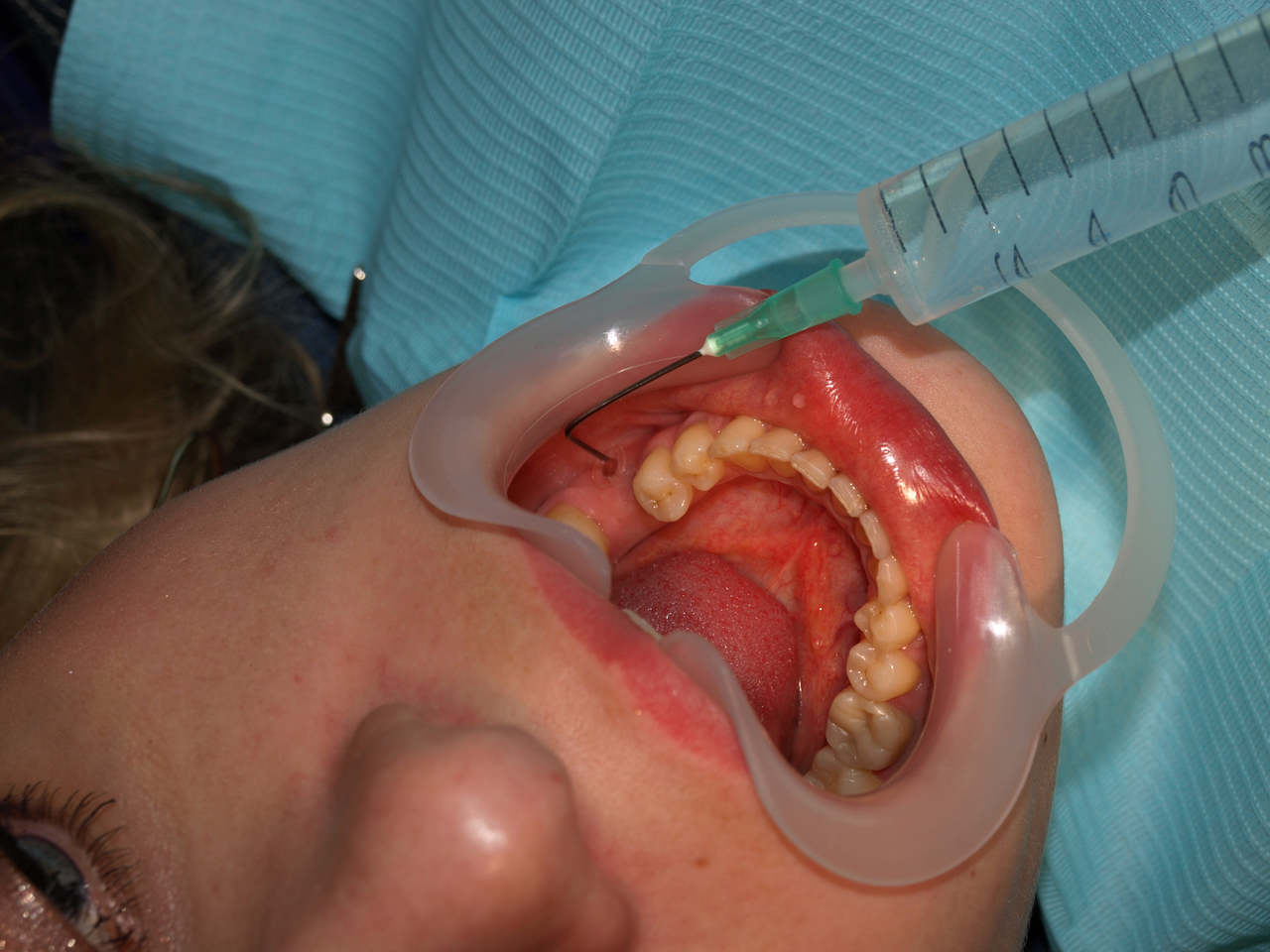
Ирригация раствора. В дренажную трубку до упора вводится 10-кубовый шприц с физраствором, и осуществляется ирригация (рис. 13). При этом вместе с раствором выводятся остатки экссудата. После этого происходит обучение пациента самостоятельной ирригации физраствором 3 раза в день в сочетании с обычной гигиеной. Пациента наблюдают каждую неделю. Курс лечения длится 2–4 недели до полного отсутствия отделяемого экссудата из дренажа. За это время в случае сохранения причинного зуба проводится эндодонтическое лечение.
Удаление декомпрессионной трубки. После завершения выхода отделяемого трубка удаляется. Оставшийся дефект мягких тканей заживает через несколько дней или неделю.
Некоторые особенности. Внимательно следует проводить декомпрессию в области моляров верхней челюсти ввиду наличия верхнечелюстной пазухи, при перфорации которой может возникнуть носоротовой свищ. Поэтому имеет смысл делать панорамные снимки и снимки под углом, чтобы проекция верхнечелюстной пазухи не накладывалась на патологический очаг.
После выведения декомпрессионной трубки пациента наблюдают каждые 3 месяца и проводят рентгенологический контроль, следя за восстановлением кости в области дефекта и уменьшением размеров патологического очага.
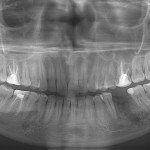
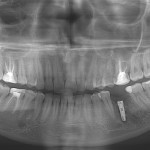
Вернемся к клиническому случаю. Пациентке через 3 месяца убрали дренажную трубку и наблюдали каждые 4 месяца. На снимке, выполненном через 5 месяцев (рис. 14), отмечаем уменьшение границ дефекта; жалобы отсутствуют. Снимок через 8 месяцев: также уменьшение границ патологического очага (рис. 15). Через месяц проведена имплантация в области 36-го зуба. Длина имплантата — 11,5 мм, диаметр — 3,75 мм (рис. 16).
- Рис. 14.
- Рис. 15.
- Рис. 16.
Подведем итоги. Иногда в клинической практике встречаются случаи, когда обычный протокол эндодонтического лечения недостаточен для вылечивания крупного периапикального дефекта и наряду с ним требуется дополнительное хирургическое лечение. Методом выбора в таких ситуациях является декомпрессия, как наиболее консервативный, требующий минимальной инвазивности, практически не вызывающий осложнений и максимально сохраняющий костные структуры метод.