Модифицированный синус-лифтинг без использования графта
С. Д’Амато (Salvatore D’Amato)
доктор медицинских наук, магистр стоматологической хирургии (Италия)
Н. Сгарамелла (Nicola Sgaramella)
доктор медицинских наук, доктор стоматологии (Италия)
Д. Тартаро (Gianpaolo Tartaro)
доктор медицинских наук, магистр стоматологической хирургии (Италия)
М. Сантагата (Mario Santagata)
доктор медицинских наук, магистр стоматологической хирургии (Италия)
Цель данной статьи — проиллюстрировать, как адекватная предоперационная рентгенологическая диагностика и использование пьезохирургического инструмента могут быть полезны для профилактики осложнений кровотечения при выполнении синус-лифтинга. Более того, предложенный здесь хирургический подход является модификацией методики Лундгрена: изменения, внесенные в оригинальную методику, позволяют получить костное окно менее травматично, как для синусовой оболочки, так и для сосудистых структур.
Альвеоло-антральная артерия (ААА) представляет собой внутрикостный анастомоз между задней верхней альвеолярной артерией (a.alveolaris superior posterior) и инфраорбитальной артерией (a. infraorbitalis) [1]. Он обеспечивает кровоснабжение шнейдеровой мембраны, верхнечелюстной пазухи и надкостницы. ААА легко повреждается при хирургических вмешательствах, требующих вскрытия боковой стенки верхнечелюстной пазухи. В частности, перфорация синусовой оболочки и поражение ААА являются наиболее частыми интраоперационными осложнениями при подъеме дна верхнечелюстной пазухи [2, 3]. Сохранение целостности ААА может быть затруднено из-за различных вариаций диаметра, анатомических особенностей и расстояния от альвеолярного отростка.
Согласно оригинальной методике Лундгрена [4], после обнажения стенки пазухи костное окно маркируется небольшим круглым бором, а затем вырезается микропилой возвратно-поступательными движениями. Пилу наклоняют во время остеотомии для создания конуса, чтобы провести репозицию вырезанного участка после операции. Синусовая мембрана рассекается для создания ложа под имплантаты. В данном случае для выполнения остеотомии использовалась пьезохирургия, с помощью пилы, которую наклоняли, как в оригинальной методике, но без маркировки окна круглым бором, что снижает риск перфорации мягких тканей. Применение пьезохирургии позволяет в дальнейшем сохранить сосудистые и нервные структуры.
Более того, в данном случае операция планировалась с использованием данных КЛКТ. Часто ААА имеет переменный диаметр, и ее внутрикостное течение также может меняться, поэтому КТ необходимо для правильного проектирования костного окна и снижения риска интраоперационных осложнений, таких как повреждение антральной артерии.
Приведенный ниже клинический случай демонстрирует, как связь между использованием предоперационной КЛКТ и модифицированной техникой Лундгрена, выполненной с помощью пьезохирургии, значительно снижает риск травм ААА.
Клинический случай
Мужчина, 38 лет, без отягощенного анамнеза, обратился по поводу отсутствия жевательных зубов с левой стороны на верхней челюсти. Предварительная рентгенографическая оценка показала толщину кости 3–4 мм в короно-апикальном и 6–7 мм в букко-палатинальном направлениях. После предварительной оценки началось планирование операции. Реабилитацию было решено провести с помощью ортопедической конструкции с опорой на три имплантата с одновременным синус-лифтингом без использования графта.
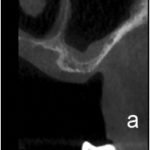
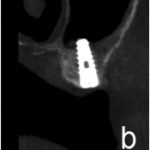
В данном случае для немедленной нагрузки были установлены три имплантата 3,75 х 11,5 (MIS Seven; MIS, Барлев, Израиль). Предоперационная конусно-лучевая компьютерная томография позволила определить диаметр и расположение ААА в передне-латеральной стенке пазухи (рис. 1). Ход сосуда был определен как внутрикостный, а КТ-снимки позволили правильно спланировать костные окна. Ход сосуда обозначали хирургическим карандашом на боковой стенке пазухи после выполнения разреза и откидывания слизисто-надкостничного лоскута.

Рис. 1. Предоперационное КЛКТ-сканирование позволило изучить расположение ААА в переднелатеральной стенке пазухи и вариабельность ее диаметра.
Протокол операции
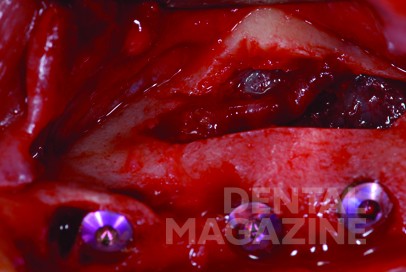
Операция проводилась под местной анестезией (мепивакаин с адреналином 1: 200 000). Методика доступа к верхнечелюстной пазухе заключалась в создании съемного костного окна с помощью пьезоэлектрического инструмента (Mectron, Италия): с помощью насадки OT7 на боковой стенке верхнечелюстной пазухи производилась остеотомия участка диаметром около 13 мм. Этот метод был модификацией метода, описанного Лундгреном и др. [4]. Пьезоэлектрический инструмент для резки кости был наклонен, чтобы произвести коническую остеотомию. Этот вид остеотомии обеспечивает стабильность костного окна при его репозиции после операции. После удаления фрагмента кости сразу же под ААА появилась мембрана Шнейдера (рис. 2).
Благодаря предоперационной маркировке хода сосуда и пьезохирургическому инструменту стало возможным сохранить герметичность мембраны и сосуда. Мембрана Шнайдера была рассечена по краям окна, расширена ниже и приподнята со дна верхнечелюстной пазухи с помощью кюреток. После тщательного рассечения синусовой мембраны были установлены дентальные имплантаты (3,75 х 11,5, MIS Seven). Имплантаты немного выступали в синус, где мембрана образовала своеобразный «шатер» над ними. После установки имплантатов провели репозицию вырезанного участка кости.
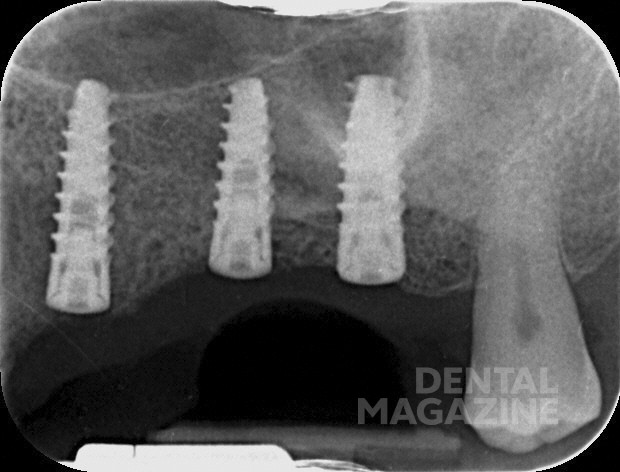
Наконец, после репозиции костного фрагмента слизисто-надкостничный лоскут ушивали. Сравнение до операции и после, заживление верхнечелюстной пазухи и целостность ААА показаны на рис. 3. На рис. 4 представлен послеоперационный вид трех имплантатов.
После операции были даны рекомендации и назначены антибиотики (амоксициллин 875 мг + клавулановая кислота 125 мг, два раза в день) и анальгетики (ибупрофен 400 мг, три раза в день).
- Рис. 3 а. Сравнение предоперационного (а) и послеоперационного (б) состояний, при котором наблюдается хорошее заживление кости верхнечелюстной пазухи, репозиция костного фрагмента и целостность ААА.
- Рис. 3 б. Сравнение предоперационного (а) и послеоперационного (б) состояний, при котором наблюдается хорошее заживление кости верхнечелюстной пазухи, репозиция костного фрагмента и целостность ААА.
Обсуждение результатов
Верхнечелюстной синус-лифтинг является одной из наиболее распространенных процедур при реабилитации пациента с атрофией верхней челюсти. Имплантация может проводиться одномоментно или в ходе отдельной операции. Возможны несколько осложнений, но наиболее частыми являются перфорация синусовой оболочки и травма ААА. Поражение ААА может вызвать массивное кровоизлияние. Существует несколько мер [5], которые могут быть приняты для предотвращения этого осложнения кровотечения, такие как электрокаутеризация, костный воск, использование марлевого тампона с транексамовой кислотой, или частичный костный трансплантат. Однако эти методы не всегда достаточны для сдерживания кровотечения, и часто через несколько часов может произойти гемосинус.
Во время предоперационного рентгенологического исследования необходимо учитывать несколько факторов, чтобы снизить риск повреждения сосуда. О том, что вариабельность его анатомического внутрикостного положения, диаметра и среднего расстояния от альвеолярного гребня может быть оценена с помощью предоперационного КЛКТ, сообщают несколько авторов [1, 5, 6, 7]. В частности, исследование Rahpeyma с соавт. [1] показало, что AAA присутствовал в 67 % КТ-снимков и что, определенно, существует положительная корреляция между толщиной кости и диаметром AAA. В этих случаях КЛКТ позволяет оценить глубину вмешательства при большом внутрикостном калибре AAA.
Danesh-Sani с соавт. [6] с помощью предоперационного КЛКТ-сканирования показали, что существуют различные типы расположения ААА, из которых наиболее частым является внутрикостный (70 %), затем интрасинусальный (24 %) и, наконец, поверхностный (6 %); однако ход артерии может быть обнаружен только в 61 % случаев.
Varela-Centelles с соавт. [7] отмечали, как уменьшается среднее расстояние ААА от альвеолярного гребня при его атрофии и как этот фактор значительно увеличивает риск повреждения сосуда и кровоизлияния.
Во время операции, особенно если ожидается вмешательство в сосуд, настоятельно рекомендуется использовать пьезоэлектрическую пилу, также для сохранения мембраны Шнейдера, как это было предложено несколькими авторами [8–11]. Мы считаем, что безопаснее модифицировать оригинальную технику Лундгрена и не маркировать костное окно круглым бором, чтобы не перфорировать мембрану или ААА. Пьезоэлектрическая пила была наклонена во время остеотомии, чтобы стабильно закрыть окно после операции. Эти меры, по сути, оказались полезными при сохранении как ААА, так и мембраны, хотя они находились в тесном контакте с удаляемым костным фрагментом.
Выводы
Учитывая результаты нашего опыта, можно выделить некоторые факторы снижения риска поражения ААА, кровотечения и перфорации мембраны:
-
- В предоперационном периоде — проведение исследования с помощью конусно-лучевой компьютерной томографии с целью выявления внутрикостного хода сосуда, вариабельности калибра и расстояния от альвеолярного отростка.
- В ходе операции настоятельно рекомендуется применение пьезохирургии для сохранения сосудистых структур и мягких тканей. Мы считаем полезным выполнить модифицированную методику Лундгрена, поскольку она позволяет избежать использования круглого бора и тем самым снижает риск перфорации нижележащих структур. Это может быть полезно, особенно в случае очень тонкой переднелатеральной стенки пазухи или когда ААА и/или оболочки придаточных пазух плотно прилежат к костной стенке.
-
- Rahpeyma A, Khajehahmadi S, Amini P. Alveolar Antral Artery: does its diameter correlate with maxillary lateral wall thickness in dentate patients? Iran J Otorhinolaryngol 2014 Jul; 26(76):163–7.
- Solar P, Geyerhofer U, Traxler H, Windisch A, Ulm C, Watzek G. Blood supply to the maxillary sinus relevant to sinus floor elevation procedures. Clin Oral Implants Res 1999 Feb; 10(1):34–44.
- Maridati P, Stoffella E, Speroni S, Cicciu M, Maiorana C. Alveolar antral artery isolation during sinus lift procedure with the double window technique. Open Dent J 2014 May 30; 8:95–103.
- Lundgren S, Andersson S, Gualini F, Sennerby L. Bone reformation with sinus membrane elevation: a new surgical technique for maxillary sinus floor augmentation. Clin Implant Dent Relat Res 2004; 6(3):165–73.
- Valente NA. Anatomical Considerations on the Alveolar Antral Artery as Related to the Sinus Augmentation Surgical Procedure. Clin Implant Dent Relat Res 2016 Oct; 18(5):1042–1050.
- Danesh-Sani SA, Movahed A, ElChaar ES, Chong Chan K, Amintavakoli N. Radiographic Evaluation of Maxillary Sinus Lateral Wall and Posterior Superior Alveolar Artery Anatomy: A Cone-Beam Computed Tomographic Study. Clin Implant Dent Relat Res 2017 Feb; 19(1):151–160.
- Varela-Centelles P, Loira-Gago M, Gonzalez-Mosquera A, Seoane-Romero JM, Garcia-Martin JM, Seoane J. Distance of the alveolar antral artery from the alveolar crest. Related factors and surgical considerations in sinus floor elevation. Med Oral Patol Oral Cir Bucal 2016 Nov 1; 21(6):e758-e765.8).
- Vercellotti T, De Paoli S, Nevins M. The piezoelectric bony window osteotomy and sinus membrane elevation: introduction of a new technique for simplification of the sinus augmentation procedure. Int J Periodontics Restorative Dent. 2001 Dec; 21(6):561–7.
- D’Amato S, Sgaramella N, Vanore L, Piombino P, Orabona GD, Santagata M. Piezoelectric bone surgery in the treatment of an osteoma associated with an impacted inferior third molar: a case report. Clin Cases Miner Bone Metab. 2014 Jan; 11(1):73–6.
- Itro A et al. The piezoelectric osteotomy technique compared to the one with rotary instruments in the surgery of included third molars. A clinical study. Minerva Stomatol. 2012 Jun; 61(6):247–53.
- Rossi F, Pasqualini ME, Grivet Brancot L, Colombo D, Corradini M, Lorè B, Calabrese L. Minimally invasive piezosurgery for a safe placement of blade dental implants in jaws with severe bone loss. J Osseointegr 2014; 6(3):56–60.
Сальваторе Д’Амато, доктор медицинских наук, магистр стоматологической хирургии, доктор философии, отделение челюстно-лицевой хирургии многопрофильного департамента медико-хирургических и стоматологических специальностей, AOU (Университет Кампаньи им. Луиджи Вантинелли), Неаполь, Италия
Salvatore D’Amato, MD, MDS, PhD, division of Oral and Maxillofacial Surgery, Multidisciplinary Department of Medical-Surgical and Dental Specialties. AOU — University of Campania «Luigi Vanvitelli», Naples, Italy
Никола Сгарамелла, доктор медицинских наук, доктор стоматологии, отделение челюстно-лицевой хирургии многопрофильного департамента медико-хирургических и стоматологических специальностей, AOU (Университет Кампаньи им. Луиджи Вантинелли), Неаполь, Италия
Nicola Sgaramella, MD, DDS, division of Oral and Maxillofacial Surgery, Multidisciplinary Department of Medical-Surgical and Dental Specialties. AOU — University of Campania «Luigi Vanvitelli», Naples, Italy
Джанпаоло Тартаро, доктор медицинских наук, магистр стоматологической хирургии, доктор философии, отделение челюстно-лицевой хирургии многопрофильного департамента медико-хирургических и стоматологических специальностей, AOU (Университет Кампаньи им. Луиджи Вантинелли), Неаполь, Италия
Gianpaolo Tartaro, MD, MDS, PhD, division of Oral and Maxillofacial Surgery, Multidisciplinary Department of Medical-Surgical and Dental Specialties. AOU — University of Campania «Luigi Vanvitelli», Naples, Italy
Марио Сантагата, доктор медицинских наук, магистр стоматологической хирургии, доктор философии, отделение челюстно-лицевой хирургии многопрофильного департамента медико-хирургических и стоматологических специальностей, AOU (Университет Кампаньи им. Луиджи Вантинелли), Неаполь, Италия
Mario Santagata, MD, MDS, PhD, division of Oral and Maxillofacial Surgery, Multidisciplinary Department of Medical-Surgical and Dental Specialties. AOU — University of Campania «Luigi Vanvitelli», Naples, Italy
Модифицированный синус-лифтинг без использования графта
A modified graftless sinus lift: case report
Аннотация. Повреждение ААА (альвеолярно-антральной артерии) является наиболее частым интраоперационным осложнением, возникающим во время операции на верхнечелюстной пазухе. Целью данной статьи является оценка роли предоперационной КЛКТ и эффективности пьезохирургии для профилактики кровотечений. Кроме того, представлена модифицированная методика Лундгрена, позволяющая значительно снизить риск кровотечений и повреждений структур гайморовой пазухи. Сообщается о случае верхнечелюстного синус-лифтинга с немедленной установкой имплантатов. Предоперационное КЛКТ-сканирование позволило изучить ход ААА в переднебоковой стенке пазухи и вариабельность ее диаметра. Антростому выполняли пьезохирургическим аппаратом. Благодаря предоперационной идентификации хода артерии и модифицированной пьезохирургической технике удалось сохранить целостность мембраны и артерии. Поэтому мембрану Шнайдера отсоединили от дна пазухи и установили три имплантата.
В предоперационном периоде предложено исследование с помощью КЛКТ-сканирования с целью выявления внутрикостного артериального русла, вариабельности диаметра и удаленности от альвеолярного отростка. Кроме того, настоятельно рекомендуется применение пьезохирургии для сохранения сосудистых структур и мягких тканей. Модифицированная методика Лундгрена может быть полезна для того, чтобы избежать использования круглого бора и тем самым снизить риск перфорации нижележащих структур.
Annotation. AAA (Alveolar Antral Artery) injuries are the most frequent intra-operative lesions occurring during maxillary sinus surgery. The aim of this work is to evaluate the role of preoperative CBCT and the effectiveness of piezosurgery to prevent bleeding. Furthermore, a modified Lundgren technique is presented, that can significantly reduce the risk of bleeding and of damages to maxillary sinus structures. A case of maxillary sinus lift with immediate implants placement is reported. Preoperative CBCT scan allowed to study the course in the anterior-lateral sinus wall of the AAA and the variability of its patency. Antrostomy was performed with piezosurgery device. Through preoperative identification of the course of the artery and trough this modified piezosurgery technique, it was possible to preserve membrane and artery integrity. Schneider membrane therefore was detached from the sinus floor, and contextually three implants were positioned.
In the preoperative phase, a study with CBCT scan is suggested, in order to identify intraosseous arterial course, patency variability and the distance from alveolar ridge. Furthermore, it is strongly recommended the use of piezosurgery, to preserve vascular structures and soft tissues. A modified Lundgren technique can be useful to avoid the use of round bur and thus reduce the risk of perforation of the underlying structures.
Ключевые слова: синус-лифтинг, антральная артерия; модифицированная методика Лундгрена.
Keywords: sinus lift; antral artery; modified Lundgren technique.
Литература