Оценка верхних дыхательных путей лучевыми методами диагностики при хронической дыхательной недостаточности. Часть 1-я.
А. И. Яременко
д. м. н., профессор, заведующий кафедрой стоматологии хирургической и челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
С. А. Карпищенко
д. м. н., профессор, заведующий кафедрой отоларингологии с клиникой ГБОУ ВПО «ПГМУ имени И. П. Павлова»
Г. А. Хацкевич
заслуженный врач РФ, д. м. н., профессор кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
Р. А. Фадеев
д. м. н., профессор кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
В. Н. Матина
к. м. н., доцент кафедры стоматологии хирургической и челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
А. Э. Шахназаров
заведующий оториноларингологическим отделением поликлиники с КДЦ ГБОУ ВПО «ПГМУ имени И. П. Павлова»
А. Н. Викторов
ассистент кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
С. С. Васильков
врач-рентгенолог клиники челюстно-лицевой хирургии Научно-исследователького института стоматологии и челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
Хроническая дыхательная недостаточность (ХДН) — патологическое состояние нарушения газообменной функции в организме человека, которое может развиваться как в течение нескольких месяцев, так и на протяжении многих лет.
Из-за подключения резервных компенсаторных механизмов ХДН длительное время остается незаметной для самого больного и проявляется только одышкой при повышенной, а потом и при стандартной физической нагрузке (ХДН I и II ст.). То есть ХДН включает в себя патологические состояния, при которых не обеспечивается поддержание нормального газового состава крови либо оно достигается за счет более интенсивной работы системы внешнего дыхания и сердечно-сосудистой системы (ССС), что приводит к снижению функциональных возможностей организма. Необходимо отметить тесную взаимосвязь функции аппарата внешнего дыхания с функцией системы кровообращения: при недостаточности внешнего дыхания усиленная работа сердца и изменения тонуса сосудов — один из важных элементов ее компенсации.
В зависимости от этиологических причин ХДН подразделяют на первичную и вторичную, а также обструктивную, рестриктивную (гиповентиляционную) и шунто-диффузионную.
При оценке верхних дыхательных путей (ВДП) диагностический поиск направлен преимущественно на выявление обструктивных причин ХДН. По своему характеру воздействия на дыхание эти факторы разделяют на две группы: постоянного воздействия и периодические (временные).
Непостоянно действующим факторам обструкции ВДП в настоящее время придается также огромное значение. Так, довольно много работ в иностранной и в русскоязычной литературе посвящено изучению состояния больного и возможных методов лечения при ХДН за счет синдрома обструктивного гипо- и апноэ во сне (СОАС) и синдрома повышенного сопротивления верхних дыхательных путей (ронхопатия). СОАС, сопровождающийся повышенным сопротивлением проходящего воздуха в ВДП, может возникать как у взрослых, так и у детей.
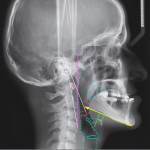
- Рис. 1. ТРГ: основные косвенные параметры, влияющие на обструкцию ВДП.
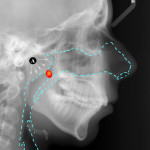
- Рис. 2. ТРГ, гиперплазия носоглоточной миндалины 3-й степени.
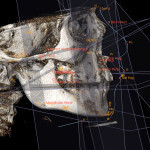
- Рис. 3. 3D-цефалометрия по данным ДКТ (КЛКТ).
У детей с нарушением дыхания во сне наблюдается целый спектр вторичных проблем, связанных с приспособительными нарушениями роста как отдельных костей челюстно-лицевой области, так и в целом скелета. Выявлена также корреляция между СОАС и синдромом повышенного сопротивления верхних дыхательных путей у детей с возникновением нейрокогнитивной недостаточности, реже с другими патологическими изменениями и сердечно-сосудистыми заболеваниями.
У взрослых наличие СОАС и синдрома повышенного сопротивления верхних дыхательных путей чаще провоцирует нарушения со стороны системы кровообращения вплоть до инфарктов, инсультов и даже внезапной смерти во сне; стимулирует развитие диабета второго типа (дефицит кислорода ингибирует продукцию инсулина) и ухудшает прогноз течения всех имеющихся (хронических) и развивающихся заболеваний. У мужчин СОАС, кроме вышеперечисленного, вызывает уменьшение продукции тестостерона и может преждевременно снизить половую функцию. Нужно также отметить и влияние нарушения дыхания у спящего человека на ухудшение сна, приводящее к возникновению головных болей, повышенной сонливости и раздражительности, снижению внимания и памяти. В конечном итоге СОАС даже с невыраженной степенью тяжести ХДН приводит к нарушению работоспособности, изменению психологического состояния человека и значительному ухудшению качества жизни.
Таким образом, значение клинической диагностики ХДН на ранних стадиях развития патологического состояния трудно переоценить, а оценка ВДП и выявление причин, вызывающих ХДН, лучевыми методами диагностики являются основными объективными методами визуализации патологии дыхательной системы и оценки динамики их состояния в ходе лечения.
В практике из лучевых методов обследования при заболеваниях ВДП чаще применяются телерентгенография (ТРГ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Реже, когда это становится необходимым, они дополняются ультразвуковыми диагностическими исследованиями (УЗД), радионуклидными (радиоизотопными), интервенционными (с ангиографией и т. д.) и интеграционными методами обследования (ПЭТ-КТ, ПЭТ-МРТ и др.).
Цель исследования
Целью данного исследования являлись изучение и анализ лучевых методов и методик, применяемых для оценки ВДП при ХДН, выработка правильного алгоритма диагностики изменений ВДП.
Материалы и методы
Основным направлением работы были обобщение, соотношение и компиляция опыта своей работы с литературными данными, а также анализ и оценка возможностей и соотношение полученных данных по ТРГ и ДКТ. Для этого из архивных данных было отобрано 50 пациентов с выполненными им единовременно ТРГ и ДКТ (КЛКТ).
Телерентгенография (от греч. tele — удаленно + grapho — запись) — изначально метод удаленной (длиннофокусной) рентгенографии, при котором использовалась техника съемки «параллельными лучами». Такой метод рентгенографии позволяет устранить проекционное искажение деталей снимаемого объекта при получении изображения. В настоящее время в лучевой диагностике сохранилась методика получения телерентгенограммы как прямым способом, так и с помощью преобразования трехмерного цифрового объекта в плоскостное изображение.
Телерентгенография головы (ТРГ) — методика рентгенологического обследования черепа в прямой (фронтальной, фасной) и в боковой (сагиттальной) проекциях, позволяющая получить изображение анатомических структур головы без искажений линейных и угловых размеров . На практике чаще используется ТРГ в боковой проекции.
На ТРГ (рис. 1, где голубая пунктирная линия — контуры ВДП; фиолетовая линия — вертикальная ось по передней поверхности тела С4 позвонка; желтая стрелка — длина тела нижней челюсти; зеленые линии — перпендикулярно измеренное расстояние от нижней челюсти до верхней точки тела подъязычной кости и до точки основания надгортанника; красные дуги — углы нижней челюсти и отклонения от вертикальной оси С4) должны быть видны не только костные структуры, но и мягкие ткани челюстно-лицевой области и шеи: мягкое небо, язык, задняя стенка глотки, кожа и подкожно-жировая клетчатка, и в том числе ВДП. ТРГ широко и активно используется как важный диагностический метод в ортодонтии, ортопедической стоматологии и ортогнатической хирургии и дает возможность выполнить профилометрические, краниометрические и гнатометрические измерения.
Клиническая ценность ТРГ для оценки ВДП заключается в том, что сформировавшиеся анатомические особенности и аномалии развития костей челюстно-лицевой области, являющихся опорными пунктами для мягких тканей, могут иметь различные комбинации и протяженность, учитывая которые, можно выявить причины сужения ВДП и, соответственно, причины развития ХДН. В свою очередь, изменение (обструкция) просвета ВДП, особенно в детском возрасте, может приводить к компенсаторному смещению и деформации челюстей, которые могут способствовать развитию деформации других элементов лицевого скелета — носовых раковин и перегородки, скуловых костей, суставных впадин ВНЧС на основании черепа. За счет влияния их на ВДП изменяется дыхание, как бы замыкая патогенетический круг. При этом диагностика различных вариантов отклонений и патологии меняет тактику врача, которая должна быть разной в каждом случае, соответствующей локализации и тяжести деформаций. Для их выявления и оценки необходим тщательный анализ данных ТРГ.
Раньше анализ ТРГ выполнялся преимущественно на кальке, куда переносились основные точки и ориентиры с ТРГ на экране негатоскопа. В настоящее время в практике в основном применяется разнообразное компьютерное программное обеспечение для расчета и анализа ТРГ, значительно упрощающее эту задачу. С каждым годом их количество увеличивается, а возможности расширяются. Наиболее распространенные программы, используемые для анализа ТРГ в России, — OnyxCeph, Vceph.Dolphin Imaging, Dental Vision, Orthodont Magic, O—Line, QuickCeph, Romexis CephAnalizing, AudaxCeph. Во многих из них можно заменять стандартные параметры оценки ТРГ на другие варианты или даже индивидуально-авторские.
Проанализировав широко известные и наиболее информативные, на наш взгляд, методики анализа ТРГ (Korkhaus, Wylie, Downs, Steiner, Coster, Schwarz, Miller, Frankel, Bjork, Sassouni, Ricketts, Tweed, Эль-Нофели, WITS, Proffit, McNamara, Slavicek, Jacobson, Sato, Колотков А. П., Трезубов В. Н., Жулев Е. Н., Фадеев Р. А. и др.), мы выделили основные пункты, которые применимы для оценки ВДП и выявления причин, вызывающих их обструкцию.
Так, по нашему опыту и данным литературы, можно выделить три основных пункта и три дополнительных, являющихся зонами риска развития синдрома повышенного сопротивления ВДП (ронхопатии) и СОАС.
Три основных пункта
-
Зона носоглотки по ее задней стенке
-
Мягкое небо
-
Язычно-мягкотканевой массив
Три дополнительных пункта
-
Постуральные нарушения
-
Повышенный индекс массы тела («толстая» шея)
-
Остеохондроз ШОП
Зона носоглотки по ее задней стенке — как раз в этом месте ВДП на прямом пути движения воздуха возникает первое препятствие (задняя стенка носоглотки) и происходит угловое (около 90°) смещение оси его направления из горизонтального перемещения в вертикальное. Это приводит к появлению реверсивных вихревых потоков в этой области ВДП. В норме диаметр просвета ВДП носоглотки позволяет вдыхаемому объему беспрепятственно передвигаться далее, но часто на пути движения атмосферного воздуха возникает дополнительное препятствие в виде гиперплазии миндалины — аденоидных вегетаций. На практике зачастую эта патология встречается у пациентов в детском и юношеском возрасте, но может наблюдаться и у людей в зрелом и пожилом возрасте в комплекте с гиперплазией слизистой нижних носовых раковин в дорзальной их части.
Степени увеличения носоглоточной миндалины по ТРГ:
-
1-я степень — незначительная гиперплазия: миндалина увеличена в размерах и перекрывает до ⅓ диаметра ВДП;
-
2-я степень — значительная гиперплазия: миндалина перекрывает до ½ диаметра ВДП;
-
3-я степень — выраженная гиперплазия: просвет сужен более чем на ½ (рис. 3).
Мягкое небо (palatum molle) образует заднюю стенку ротовой полости и выглядит как «занавеска», в центре которой имеется выступ — язычок (uvula). В норме мягкое небо и его язычок за счет тонуса имеющихся в них 5 мышц не пролабируют в ротоглотку и не вызывают затруднения дыхания, но при нейродегенеративных процессах и (или) нарушениях их иннервации и при увеличении размеров язычка мягкого неба возникают состояния, приводящие к ронхопатии и развитию СОАС.
Язычно-мягкотканевой массив — комплекс мышц языка и прилежащих мягких тканей, расположенных на уровне нижней челюсти; суммарно их можно представить как объем яйцевидной формы. В случаях ассоциированного (равномерного) развития нижней челюсти и этого язычно-мягкотканевого массива его положение не влияет на просвет ВДП на уровне ротоглотки. При нарушении соотношения роста (когда рост мягких тканей в силу разных причин преобладает над скоростью роста костей) мягкие ткани под действием возникающего давления со стороны более плотных и твердых костей, занимающих относительно стабильное положение, смещаются дорзально и несколько вниз. Такое перемещение массива мягких тканей приводит к сужению просвета ВДП на этом уровне. При этом происходит смещение подъязычной кости и уровня надгортанника относительно края тела нижней челюсти с увеличением этого расстояния.
Постуральные нарушения (положение шейного отдела позвоночника). При правильной осанке и без патологических изменений в шейном отделе позвоночника (ШОП) имеется физиологический лордоз. В вертикальном положении стоя у человека в норме угол отклонения С1—С7 суммарно составляет 19—25°. При функциональных нарушениях и органических изменениях в ШОП чаще всего происходит уплощение (выпрямление) физиологического лордоза и возникновение патологического кифоза. С изменением положения позвоночника меняется соотношение всех мягких тканей, что влияет на состояние проходимости ВДП. Смещение верхней части ШОП в сегментах С1—С3 вперед без его сгибания приводит к расширению диаметра ВДП. Изменение положения позвоночника не всегда связано с нарушениями мышечно-связочного аппарата ШОП и дегенеративно-дистрофическими изменениями его костных структур. Часто это обусловлено компенсаторными приспособительными причинами при обструкции ВДП — постуральной компенсацией. Это приспособительное положение ШОП возникает при ОДН и постепенно развивается на фоне ХДН при СОАС и синдроме повышенного сопротивления ВДП.
Повышенный индекс массы тела пациента (ожирение). С возрастом или при наличии гормональных изменений у человека может увеличиваться масса тела. При этом накопление жировых отложений и увеличение объема жировой ткани опосредованно могут способствовать сдавливанию ВДП. Многими исследователями замечена взаимосвязь между увеличением объема (периметра охвата) шеи и появлением «второго подбородка» с развитием СОАС.
Остеохондроз (снижение высоты межпозвонковых дисков и краевые костные разрастания). Опосредованно на сужение и сдавление ВДП во время сна может оказывать укорочение высоты шеи при сохранении обычного объема мягких тканей шеи и тем более — при его увеличении. Это часто происходит при дегенеративно-дистрофических изменениях в шейном отделе позвоночника. При таких процессах происходит значительное снижение высоты межпозвонковых дисков и появляются краевые костные разрастания, деформирующие тела шейных позвонков, которые, в свою очередь, могут смещать прилежащие мягкие ткани, тем самым вызывая сужение просвета ВДП. При снижении высоты шейного отдела позвоночника также может запускаться механизм регулировки тонуса мышц шеи за счет уменьшения их длины.
Обязательным условием достоверной оценки ВДП по ТРГ является правильная установка пациента с сохранением свободного горизонтального уровня визарной (визуальной) оси и привычного положения ШОП без наклонов головы и подъема подбородка.
К сожалению, на точность показателей при оценке ТРГ также влияет точность (пунктуальность) определения топографо-анатомических ориентиров и построенных дополнительных точек, часть которых определяется врачами с относительной аккуратностью. Молодыми специалистами из-за этого часто допускаются ошибки измерения линейных и угловых параметров. Опыт расчета и анализа ТРГ позволяет снизить их количество, но полностью избежать неточностей не удается из-за объективных трудностей — наслоения прилежащих структур и тканей.
Несмотря на погрешности, возникающие при анализе ТРГ, методика широко применяется в ортодонтии и может быть использована для оценки ВДП и выявления причин ХДН, а также для объективной оценки и контроля в ходе лечения. Для уменьшения погрешностей в используемых антропометрических показателях может использоваться 3D-цефалометрия по данным КТ (ДКТ, МДКТ).
Выводы
- ТРГ может использоваться для оценки ВДП и выявления причин их сужения (аномалии строения и развития костей черепа, патологические изменения) при ХДН.
- Оценка параметров измерений по ТРГ при ХДН является объективным методом контроля изменений, происходящих в костях и их соотношениях, и может применяться для контроля динамики изменений, происходящих в ВДП в ходе лечения.
- При оценке результатов исследования ВДП при ХДН необходимо обязательно включать в алгоритм анализа и учитывать состояние трех основных и трех добавочных зон риска возникновения основных причин, вызывающих СОАС.
- 3D-цефалометрические параметры оценки ВДП при ХДН, полученные при ДКТ (КЛКТ), являются более точными и исключают погрешности традиционной ТРГ (рис. 3). Точность определения положения опорных пунктов (точек) увеличивается в десятки раз даже у неопытного пользователя.
Продолжение статьи — в следующих выпусках журнала Dental Magazine.