Оценка верхних дыхательных путей лучевыми методами диагностики при хронической дыхательной недостаточности. Часть 2-я
А. И. Яременко
д. м. н., профессор, заведующий кафедрой стоматологии хирургической и челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
С. А. Карпищенко
д. м. н., профессор, заведующий кафедрой отоларингологии с клиникой ГБОУ ВПО «ПГМУ имени И. П. Павлова»
Г. А. Хацкевич
заслуженный врач РФ, д. м. н., профессор кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
Р. А. Фадеев
д. м. н., профессор кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
В. Н. Матина
к. м. н., доцент кафедры стоматологии хирургической и челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
А. Э. Шахназаров
заведующий оториноларингологическим отделением поликлиники с КДЦ ГБОУ ВПО «ПГМУ имени И. П. Павлова»
А. Н. Викторов
ассистент кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
С. С. Васильков
врач-рентгенолог клиники челюстно-лицевой хирургии Научно-исследователького института стоматологии и челюстно-лицевой хирургии ГБОУ ВПО «ПГМУ имени И. П. Павлова»
Современные научные достижения и технологические новинки достаточно активно внедряются в медицинскую область применения. Так, в настоящее время с использованием компьютерных разработок в лучевой диагностике от рентгенологических аналоговых методов получения внутренней структуры и тканей человеческого организма (линейная томография) перешли к непрямому получению изображений с помощью математического анализа и синтеза с проекционным построением (компьютерная томография).
Значительно лучше по многим критериям выглядит в наше время диагностика традиционными 2D-методами изучения состояния верхних дыхательных путей, но кардинальным изменением стало появление лучевых методик диагностики, сохраняющих трехмерное восприятие обследуемых объектов. С активным внедрением компьютерных технологий в медицинскую визуализацию к настоящему периоду времени плоскостное изображение уже не является исчерпывающим стандартом. Развитие высокотехнологических методов диагностики, в том числе и верхних дыхательных путей, не стоит на месте и направляется по пути от оценки отдельных тонких аксиальных срезов через многоплоскостную реконструкцию к реформатам отдельных зон и объемному рендерингу. Кроме того, 3D — сохраняющие технологии все чаще дополняются и функционально-динамическими, так называемыми 4D- и 5D-исследованиями. А виртуальная эндоскопия верхних дыхательных путей — уже не мечта, а реальность практически повсеместно (рис. 1). Но, несмотря на бурное развитие техники и ее возможностей, в медицинской учебной литературе и публикациях нет единого алгоритма лучевой диагностики состояния верхних дыхательных путей (ВДП), в том числе при хронической дыхательной недостаточности (ХДН).
Целью данного исследования являлись изучение и анализ лучевых методов и методик, применяемых для оценки ВДП при ХДН и выработка системного алгоритма диагностики изменений ВДП.
Материалы и методы
Основным направлением работы были обобщение и компиляция опыта, полученного от работы в этом направлении с литературными данными, а также анализ и оценка возможностей и соотношение полученных данных при компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ). Для этого из архивных данных были отобраны 65 пациентов, имеющих жалобы на ХДН (ронхопатия с синдромом обструктивного апноэ во сне (СОАС), с выполненными им КТ и ДКТ (КЛКТ), МРТ-исследованиями.
По данным литературы, в диагностике состояния ВДП при СОАС из современных методов применяются мультидетекторная спиральная компьютерная томография (МДКТ), дентальная конусно-лучевая компьютерная томография (ДКТ) и магнитно-резонансная томография (МРТ). Возможности их диагностики значительно превышают результаты традиционной рентгенографии, причем даже современных ее цифровых (дигитальных) рентген-аппаратов — радиовизиографов. Основные преимущества КТ и МРТ заключаются в сохранении объемности исследуемого объекта и возможности динамической тонкосрезовой визуализации в любой плоскости. И, хотя в обоих методах заложена 3D-диагностика, при этом нельзя считать КТ и МРТ дающими полностью идентичные результаты, так как в основе получения изображений в одном методе — рентгеновское (радиационное) излучение, а во втором — ядерно-магнитный резонанс. На данном этапе развития технологических процессов диагностики преимущество в диагностике инородных тел, костных структур и их изменений отдают КТ, а мягких тканей и жидкостей — МРТ. Но в каждом из этих методов есть не только преимущества его возможностей, но и ограничения, в том числе и финансово-экономического плана, поэтому их надо рассматривать не как конкурирующие, а как взаимодополняющие методы медицинской диагностики.
Нужно отметить что, кроме этого, в современном арсенале лучевой диагностики в медицине произошло разделение рентгеновской компьютерной томографии на КТ общемедицинской направленности (мультидетекторная спиральная компьютерная томография — МДКТ или МСКТ) и специализированную КТ, предназначенную для исследования только определенной области или в определенной специальности (дентальная компьютерная томография — ДКТ или КЛКТ). Для оценки ВДП и прилежащих тканей может использоваться как МДКТ, так и ДКТ — в зависимости от целей исследования. ДКТ (КЛКТ) в связи с большей доступностью в последнее время и специализированной направленностью в стоматологии приобретает все большее значение.
Общие принципы высокотехнологических методов диагностики ВДП
В практике перед врачами часто стоит вопрос, что лучше назначить из методов лучевой диагностики (КТ или МРТ) в данном конкретном случае для диагностики состояния ВДП при ХДН и в какой последовательности их назначать. Ответ на этот вопрос скрывается в изучении возможностей и ограничений каждого из методов.
Таблица № 1. Группы патологических процессов и основных нозологических заболеваний на уровне ВДП
| 1 | АНАТОМИЧЕСКИЕ ВАРИАНТЫ СТРОЕНИЯ, АНОМАЛИИ И ПОРОКИ РАЗВИТИЯ, А ТАКЖЕ ЗАБОЛЕВАНИЯ ВСЛЕДСТВИЕ ГЕНЕТИЧЕСКИХ НАРУШЕНИЙ |
| Искривление перегородки носа, concha bullosa, дивертикулы (Ценкера) и псевдодивертикулы (Лаймера), синехии и атрезии, агенезия полостей и незаращение твердого неба, а также сужение ротоглотки вследствие врожденных причин: Glossoptosis + микрогнатия (Pierre Robin, Goldenhar, Treacher Collins синдром); макроглоссия (кретинизм, Beckwith-Wiedemann синдром); муковисцидоз и др. | |
| 2 | ТРАВМАТИЧЕСКИЕ ПОРАЖЕНИЯ |
| Повреждения ВДП в результате воздействия поражающего физического, химического или биологического фактора механического, термического, радиационного, бародинамического и др. характера: раны, переломы, инородные тела ВДП, гематомы и др. последствия травмирующего воздействия | |
| 3 | ВОСПАЛИТЕЛЬНЫЕ |
| Инфекционного генеза — бактериальные и вирусные заболевания:
специфические: грипп, дифтерия, корь, коклюш, скарлатина, гонорея, сифилис, ВИЧ-инфекция; неспецифические: риниты, синуситы (гайморит, этмоидит, фронтит и сфеноидит, полисинусит и пансинусит), фарингит, ангина (тонзиллит), паратонзиллит, ларингит, эпиглотит, хондроперихондрит и т. д. |
|
| Микотические поражения | |
| Одонтогенные синуситы и кисты | |
| Осложнения: абсцессы (перегородки носа и прилежащих пространств), флегмоны, периоститы, тромбозы вен и синдром «молчащего» синуса | |
| 4 | ЭНДОКРИННЫЕ, НЕЙРОДИСТРОФИЧЕСКИЕ, АЛЛЕРГИЧЕСКИЕ И ТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ (С НАРУШЕННЫМ КРОВО- И ЛИМФООБРАЩЕНИЕМ) |
| Гипертрофия (гиперплазия) щитовидной железы, гранулематоз Вегенера, озена, атрофический ринит и т. д. | |
| 5 | НОВООБРАЗОВАНИЯ |
| 5.1. Опухолеподобные заболевания:
— доброкачественная лимфоидная гиперплазия глоточного кольца: гипертрофия носоглоточной миндалины (аденоидные вегетации), гипертрофия нёбных миндалин; — остеома, синдром Гарднера, фиброзная остеодисплазия; — кисты, мукоцеле, ларингоцеле, менингоцеле, гигрома; — единичные полипы и диффузные полипозные образования; — певческие или фиброзные узелки гортани |
|
| 5.2. Доброкачественные опухоли:
— папилломы, аденомы, миксома; — невринома, шваннома, ангиомы, фибромы и ангиофибромы (юношеская (ювенильная) ангиофиброма) и др. |
|
| 5.3. Злокачественные опухоли | |
| 5.3.1. Первичные опухоли:
— опухоли различных гистологических типов тканей: эпителиальные — плоскоклеточный рак (лимфоэпителиомы, цитобластомы, ретикулоцитомы, смешанные опухоли); мезенхимальные — саркома (саркома Капоши); — опухоли нервной системы и оболочек мозга, опухоли системы крови: лимфома, тератомы и др. |
|
| 5.3.2. Вторичные опухоли — метастазы злокачественных опухолей кожи (меланома)> почек> молочных желез> легких> простаты> ободочной кишки> желудка> яичников | |
| 6 | ЯТРОГЕННЫЕ — послеоперационные и другие изменения ВДП вследствие врачебных манипуляций |
| Перфорация перегородки носа, синехии, инородые тела ВДП, стеноз и т. д. |
Компьютерная томография. В сравнении с МРТ считается более простым методом и имеет меньше ограничений, поэтому для диагностики верхних и нижних дыхательных путей, а также легких применяется значительно чаще. Из отрицательных моментов нужно отметить лучевую (радиационную) нагрузку, которая значительно снижена в современном поколении компьютерных томографов, основанных на конусно-лучевой технологии. Конусно-лучевая компьютерная томография нашла широкое распространение в стоматологической практике (дентальная КТ) и набирает все большую популярность среди оториноларингологов. Метод КТ в целом построен на денситометрической (радиационной) плотности тканей человека (и любых других веществ и элементов таблицы Менделеева), в зависимости от которых проницаемость рентгеновских лучей снижается в различной степени, проходя через них. Полипозиционное обследование объекта с последующей реконструкцией полученных данных позволяет в компьютерной томографии сохранять его масштабный объем. Точность КТ достаточно высокая, так разрешающая способность при исследовании на современных томографах стандартно составляет 0,2 мм/V, а при некоторых исследованиях она еще более высока. Одно из новых направлений в ортодонтической диагностике — 3D-цефалометрия — развивается как раз благодаря такой точности и также используется в выявлении некоторых причин патологии ВДП (рис. 2).
Магнитно-резонансная томография — метод более дорогой и сложный в сравнении с КТ. Он до сих пор продолжает изучаться и развиваться, в нем визуализация тканей организма построена на возможностях изменения энергетического уровня протонов при намагничивании. Этот метод имеет преимущество в визуализации и дифференцировке мягких тканей организма (рис. 3), но и некоторые существенные ограничения. Так, на МРТ нельзя направлять пациентов, имеющих имплантированный искусственный водитель ритма (электронный кардиостимулятор), кохлеарный слуховой аппарат и инсулиновые помпы, а также если в тканях пациента имеются послеоперационные пластины, клипсы или скрепки и ферромагнитные инородные тела (осколки и т. д.). У стоматологических пациентов противопоказанием для МРТ иногда является наличие дентальных имплантатов и металлических ортопедических протезов. Кроме этого, есть еще целый ряд относительных противопоказаний для проведения МРТ, поэтому данное исследование проводится только после консультации у врача-специалиста. КТ и МРТ ВДП дополняются, когда это становится необходимым, другими высокотехнологическими методами диагностики: ультразвуковыми диагностическими исследованиями (УЗД), а также радионуклидными (радиоизотопными), интервенционными (с ангиографией и т. д.) и интеграционными методами обследования (ПЭТ-КТ, ПЭТ-МРТ и др.).
Алгоритм диагностики патологии ВДП
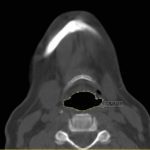
- Рис. 1. МДКТ, виртуальная эндоскопия ВДП, визуализация надгортанника.
- Рис. 2. ДКТ, 3D-цефалометрия.
Для врачей-клиницистов диагноз заболевания ВДП важен не только с точки зрения лучшего прогноза и лечения патологии: он должен соответствовать и Международной статистической классификации болезней, травм и проблем, связанных со здоровьем (МКБ-10), для достоверного статистического анализа заболеваемости населения России и достижения сопоставимости с зарубежными странами. Клинический диагноз заболеваний ВДП, так же как и другие, должен быть построен с выделением основного заболевания, осложнений и сопутствующих заболеваний. Основными критериями выбора названия нозологических форм при этом являются его специфичность, отсутствие двусмысленности, простота, выражение сущности болезни и, насколько это возможно, вызывающей ее причины. Для этого в арсенале врачей клинического звена имеются клинические и другие методы обследования пациентов, в том числе лучевые методы диагностики, и поэтому задачей лучевых диагностов является предоставление максимально полной и объективной информации о болезни и ее течении в динамике.
Специалисты в области лучевой визуализации не всегда могут однозначно расценить заболевания у больных, так как ограничены возможностями методов диагностики и их развития на современном уровне, но использование алгоритма диагностики приводит к максимальному и безошибочному их использованию.
Проверенным во времени (Медицинская рентгенология. Линденбратен Л. Д., Наумов Л. Б., 1974) общим алгоритмом диагностики остается:
— разделение нормы и патологии;
— описание выявленных отклонений от нормы по схеме мнемонического правила «ПоЧиФоРа ИнРиКоС»;
— выделение скиалогических симптомов и синдромов;
— соотношение их с патологическими процессами и нозологиями.
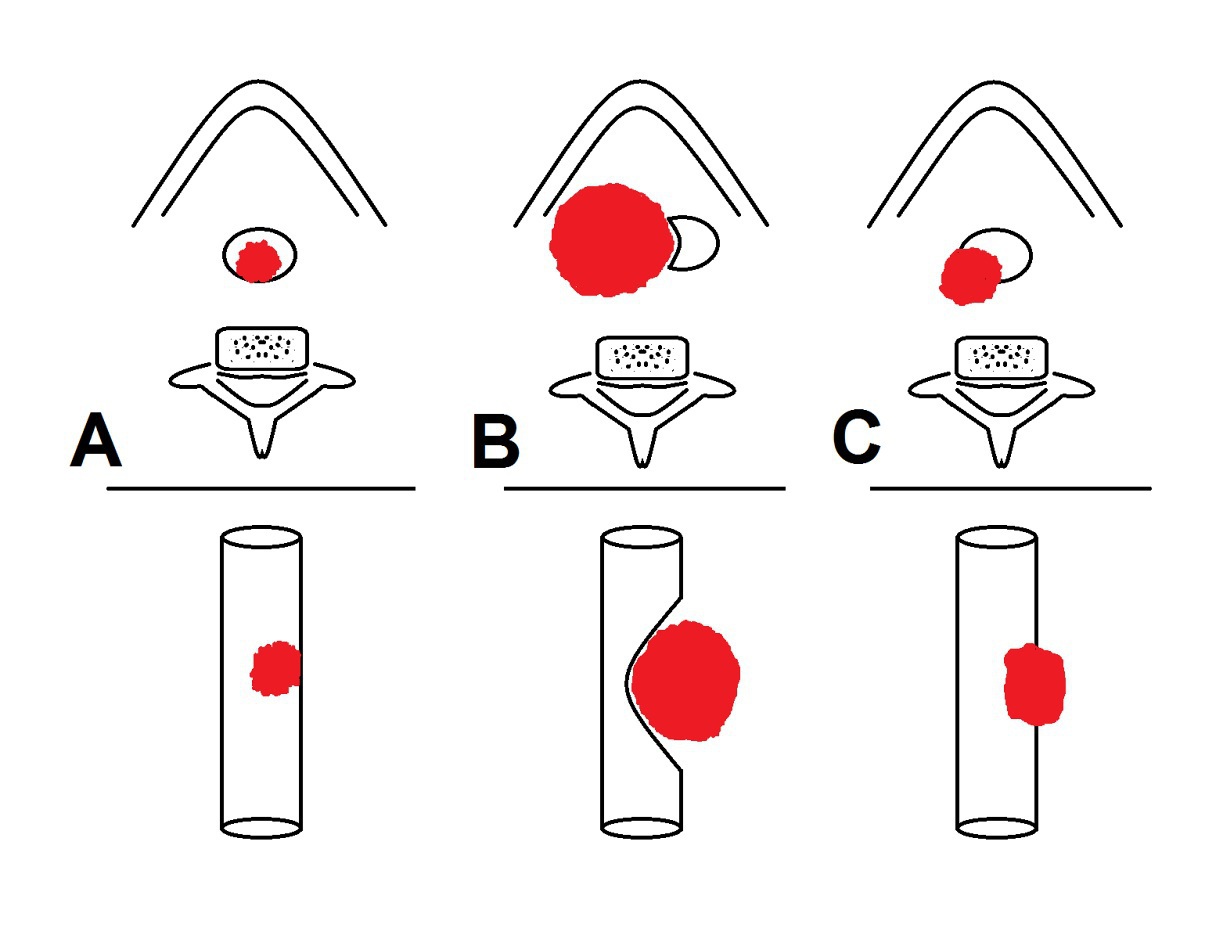
При лучевой диагностике состояния ВДП при ХДН основное направление — выявление причин обструкции, которые приводят к постоянно происходящему или временному (во время сна — при ронхопатии и СОАС) нарушению воздухопроводной функции. Клинически признаки обструкции ВДП обычно проявляются при уменьшении площади просвета от 40 % и более, а при КТ такие изменения можно выявить в значительно более ранней стадии болезни. Скиалогическую картину с патогномоничными проявлениями обструкции ВДП на диагностических изображениях можно разделить на три основных варианта (схема № 1).
1. В первом варианте (А) заболевание поражает слизистую или собственно стенку ВДП и просвет их закрывается за счет экспансивного роста образования внутрь просвета ВДП — экзофитный рост. Как правило, при таком типе роста новообразования угол между стенкой ВДП и прилежащей массы опухоли будет острым. Аналогично будет выглядеть и инородное тело ВДП, прилежащее к стенке.
2. Во втором варианте (В) ткани образования находятся за пределами стенок ВДП, не повреждая их, но за счет давления прогибают, деформируют и сдавливают извне, тем самым уменьшая площадь свободного просвета ВДП. В данном случае механизм воздействия новообразования носит название «масс-эффект», так как возникает только при очень больших размерах образования. Угол между стенкой дыхательных путей и выбухающей части в просвет будет тупым, и в большинстве случаев при таком варианте поражения ВДП обнаруживается также смещение положения ВДП от срединной оси.
3. В третьем варианте (С) опухоль инфильтративно поражает все окружающие ткани, разрушая их, и может исходить как из стенки ВДП (эндофитный рост), так и из прилежащих к ней тканей. Данный вариант характерен для высокозлокачественных опухолей с гистологически низкой степенью дифференцировки их клеток.
Анализ результатов лучевых методов исследования даже среди высокотехнологических 3D- и 4D-исследований включает в себя изучение клинической картины и анамнеза заболевания, а также сбор информации о ранее выполненных исследованиях. На основании изучения всех этих дополнительных данных в ходе оценки изменений, выявленных при медицинской визулизации, первичное предположение (мнение) о патологическом процессе ВДП может быть достаточным и подтверждаться ими, а может и отвергаться (и) или продвигаться в направлении поиска истинной причины обструкции или другой патологии. Наиболее правильным вариантом алгоритма диагностики является выбор из всех патологических процессов (табл. № 1), возможных при выявленной скиалогической картине изменений, в сопоставлении с дополнительными сведениями. Как уже отмечалось выше, клинические проявления поражения ВДП в вариантах «В» и «С», указанных на схеме основных вариантов лучевой семиотики обструкции дыхательных путей, как правило, не связаны с затруднением дыхания, а проявляются первично болевыми ощущениями и (или) нарушением функции других органов и систем, и лишь вторично на поздних стадиях развития появляются признаки дыхательной недостаточности.

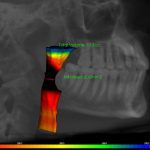
В настоящее время немалая доля внимания специалистов обращена на изменения состояния ВДП с временной ХДН — синдром повышенного сопротивления дыханию при ронхопатии (храпе) и синдроме обструктивного апноэ во сне (СОАС). Лучевой диагностики состояния ВДП при этих состояниях мы уже коснулись, разбирая возможности традиционной рентгенографии и ТРГ (см. № 1, 2017). При 3D-визуализации высокотехнологичными методами диагностики общие принципы остаются теми же, но возможности их значительно шире. Так, стало возможным измерить и рассчитать площадь поперечного сечения на любом уровне ВДП с учетом четкого соответствия контурам просвета дыхательных путей и их изменения (рис. 4). В компьютерной томографии появились программы для автоматической оценки ВДП, в частности объема и площади поперечного сечения, в том числе с различными графическими и цветовыми схемами отображения информации, что значительно упрощает обработку таких исследований и делает эти данные более наглядными и показательными (рис. 5). Перспективна возможность 3D-цефалометрических исследований для выявления причин изменений состояния ВДП, приводящих к СОАС, и контроля при лечении и воздействии на них (рис. 2).
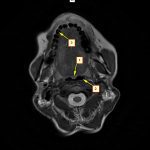
- Рис. 3. МРТ, аксиальный срез. 1 — язычок мягкого неба, 2 — просвет ВДП в горизонтальном сечении, 3 — пульпа зуба.
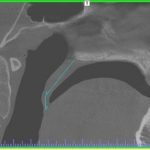
- Рис. 4. МДКТ, аксиальный вид. Площадь сечения ВДП на уровне подъязычной кости 412 кв. мм.
Кроме того, использование в практике 3D-методик визуализации изменяет уровень мышления и оценки некоторых состояний ВДП, открываются интересные возможности и решаются проблемные загадки. Так, при проведении ранее анализа состояния ВДП при СОАС по ТРГ у пациентов с гиперплазией небных миндалин было неясно, почему оцениваемый передне-задний размер ВДП оставался достаточно большим, несмотря на выраженные клинические проявления ХДН. Но, посмотрев даже на одно 3D-исследование того же пациента, выявили причину: площадь сечения просвета была уменьшенной, а переднедорзальный размер оставался большим за счет давления увеличенных миндалин. Еще одним открытием стало несоответствие длины язычка мягкого неба при измерениях его по ТРГ. Нами был проведен сравнительный анализ точности измерений при ТРГ и ДКТ. Сравнение показало, что данные, полученные при измерениях язычка мягкого неба, были уменьшены от 17 до 40 %, в отличие от истинных размеров, потому что не учитывалась (не определялась) нижняя 1/4 часть из-за суммации с тенью ветвей нижней челюсти (рис. 6).
Количество отображаемых артефактов и шума индивидуально для каждого КТ-аппарата и пациента и также может влиять на пороговое значение и измерения объема.
Особенности оценки ВДП при работе с данными 3D-исследований
Несмотря на достигнутые успехи в диагностике ВДП высокотехнологичными методами диагностики, необходимо помнить об ограничениях (пределах возможностей) и артефактах при каждом методе обследования пациентов.

Так, врачами-специалистами не всегда учитываются технические указания производителей томографов и программного обеспечения, невыполнение которых может значительно искажать получаемые результаты. Ниже приведены основные из них.
Предупреждение об ответственности. Измерения объема ВДП необходимо выполнять аккуратно, с использованием надлежащей техники, поскольку изменения измерений зависят от выбранного для изображения порогового значения. Количество отображаемых артефактов и шума индивидуально для каждого КТ-аппарата и пациента и также может влиять на пороговое значение и измерения объема. Конечный пользователь несет ответственность за правильное выполнение и интерпретацию измерений объема в случае их использования в клинических и исследовательских целях.
- Рис. 5. ДКТ, анализ объема и площади ВДП в программе InVivo 5. Объем 10,3 куб. см, минимальная площадь сечения 60,0 кв. мм.
- Рис. 6. ДКТ, сагиттальная плоскость. Язычок мягкого неба при измерении 34,9 мм.
Что означают эти предупреждения? Дело в том, что ДКТ (КЛКТ) компьютерные томографы могут иметь разное напряжение на рентгеновской трубке и даже разные настройки в одинаковых моделях, а в МРТ могут использоваться разные последовательности и сила намагничивания протонов. А компьютерные программы обработки изображений не могут точно определить и рассчитать все нюансы такого разнообразия. Кроме этого, необходимо заметить точность и повторяемость размещения ориентиров для программ, которые проводятся вручную и напрямую зависят от обученности и умений работы оператора. Поэтому точность измерений ВДП может колебаться в больших пределах.
В наших исследованиях при получении КТ разного качества (при появлении артефактов и т. д.) и на разных томографах у одного и того же пациента даже при точных измерениях это часто приводило к значительным искажениям значений объема ВДП при автоматическом алгоритме его определения. Это, наверное, частично объясняет, почему, при достаточно большом количестве работ по оценке ВДП, нет общепринятых критериев и норм лучевой диагностики.

Еще один момент, на который хотелось бы обратить внимание специалистов, оценивающих ВДП лучевыми методами диагностики, — это положение пациента и головы. Многие специалисты считают оценку ВДП при СОАС недостоверной при положении обследуемых пациентов стоя или сидя из-за гравитационного смещения мягких тканей. Другими даже исследования пациентов в положении лежа расцениваются как неполноценно отражающие состояние ВДП из-за нарушения нейромышечного состояния мягких тканей, для которого больше бы подошло состояние медицинского сна.
В наших исследованиях мы получили большую разницу значений измерения ВДП в зависимости от наклона головы и положения шейного отдела позвоночника, а также положения языка, которые нужно учитывать для получения достоверных показателей.
Но, несмотря на множество условий для правильной оценки ВДП при современных высокотехнологических методах их исследования, в литературе указывается (и это соответствует нашему мнению) на большие перспективы этого направления при дальнейших исследованиях и обобщении полученного материала.
Выводы
1. Оценка ВДП при ХДН по данным высокотехнологических лучевых методов исследований (ДКТ, МРТ) приобрела действительно объективный характер, так как оценивается их размер во всех направлениях с учетом неровностей контуров и во всех отделах ВДП.
2. Предложенный алгоритм оценки ВДП при изучении их современными лучевыми методами исследования (КТ и МРТ) обеспечит более высокую точность и результативность такого обследования.
3. Учет особенностей работы программ автоматической обработки данных при оценке ВДП позволит избежать многих ошибок интерпретации, а дальнейшие развитие и использование данных методик представляют большие перспективы для своевременной диагностики и правильного лечения патологии ВДП при ХДН.