Определение оптимальных сроков функциональной нагрузки в дентальной имплантологии
Ж. А. Ашуев
д. м. н., ст. н. с. ФГУ «ЦНИИС и ЧЛХ» Минздравсоцразвития, главный врач стоматологической клиники «Стоматология доктора Джорджа» (Москва)
Фундаментальным периодом развития зубной имплантации можно назвать период 1890—1910 гг. В те далекие времена для изготовления имплантата использовались разные материалы: дерево, различные металлы, включая золото, фарфор. Именно этот период стал для России значимым, поскольку в 1891 г. приват-врач Н. Н. Знаменский на IV Пироговском съезде врачей доложил о своем эксперименте, выполненном на собаках.
На корнях имплантированных зубов автор делал специальные насечки для врастания в них грануляционной ткани. Именно Знаменским было впервые высказано предположение, что зубы с окончательными корнями будут приготовляться фабричным путем и что различная толщина корней будет обозначаться номерами [7]. В то время, когда небо над Россией было затянуто революционными тучами, угрожающими самому существованию самодержавия, взгляды Знаменского не получили своего развития.
В середине ХХ века в Советском Союзе начались новые разработки в дентальной имплантологии [3].
В. Г. Елисеев и Э. Я. Варес в своих экспериментальных исследованиях наблюдали за всеми тканями, окружающими имплантат на гистологическом уровне. Авторы устанавливали в удаленную лунку зуба имплантат и обнаруживали, как имплантат соединялся с костью фиброзной тканью, которая также врастала в сформированные каналы в корневой части, и в отдельных местах отмечалось ее преобразование в костную ткань [3].
Кандидатская диссертация по имплантологии впервые в СССР была защищена в 1955 г. Э. Я. Варесом, в ней автор обосновал применение полиметилметакрилатных имплантатов непосредственно после удаления зубов. Однако по клиническим наблюдениям и гистологическим исследованиям подсаженные зубы оказались непригодными для функции и очень быстро отторгались [3].
Именно эти неудачи послужили поводом для официального запрета дентальной имплантации в Советском Союзе и отодвинули на многие годы дальнейшее развитие отечественной имплантологии до 1986 года.
На сегодняшний день зубная имплантация достигла таких высот, что реабилитация пациентов с частичной и полной утратой зубов с использованием зубных имплантатов является обычным традиционным лечением.
Основной проблемой современной дентальной имплантологии является выжидательная тактика после хирургической установки имплантата до начала ортопедического этапа [1].
Именно выжидательная тактика вводит в заблуждение многих пациентов, более того, они хотят видеть результат лечения.
Известно, что большинство современных имплантационных систем базируются на концепции прошлых трех десятилетий, признающей отсроченный метод имплантации наиболее надежным и прогнозируемым [10, 14].
Поэтому многие врачи отдают предпочтение традиционному отсроченному методу лечения с применением дентальных имплантатов, хотя понимают, что обрекают пациентов на длительный дискомфорт и на постоянный врачебный контроль.
В настоящее время существует две точки зрения на влияние ранней функциональной нагрузки на систему «имплантат — костная ткань». По мнению одних авторов, ранние функциональные нагрузки являются активатором репаративного остеогенеза [8, 6, 11].
Другие же специалисты полагают, что преждевременная нагрузка индуцирует формирование фиброзной соединительной ткани между имплантатом и костью [9, 13, 12].
Планировать и осуществлять имплантацию, не имея ответов на этот далеко не полный перечень вопросов, весьма рискованно.
В связи с вышесказанным для дальнейшего изучения механизмов остеоинтеграции в зависимости от сроков функциональной нагрузки нами были проведены экспериментальные исследования.
Материал и методика
В эксперименте использовали 7 мини-свиней Светлогорской популяции в возрасте 3 лет массой тела 40—60 кг. Под тиопенталовым наркозом удаляли премоляры на верхней и нижней челюстях и непосредственно с помощью специальных боров формировали ложе в лунках удаленных зубов для установки имплантатов. Анатомическое строение альвеолярных отростков челюстей мини-свиньи позволяло производить установку внутрикостных неразборных винтовых имплантатов длиной 12 мм и диаметром цилиндрической части 3,5 и 4,5 мм в зависимости от толщины гребня. После инсталляции имплантата непосредственно в полости рта изготавливали временные коронки из отечественной пластмассы «Акродент» и сразу начинали функциональную нагрузку.
В запланированный срок после проведения операции внутрикостной имплантации мини-свиней под наркозом выводили из эксперимента через 1 месяц (2 животных), через 3 месяца (3 животных) и через 6 месяцев (2 животных).
После макроскопического изучения блоки челюстей с имплантатами фиксировались в 10 % нейтральном формалине и подвергались декальцинации в 10%-ном растворе трилона Б в течение 4 месяцев. После этого из декальцинированной кости вывинчивали винтообразный имплантат, разделяли блоки на отдельные фрагменты с окружающей альвеолярной тканью. С целью изучения архитектоники формирующейся вокруг имплантата капсулы образцы тканей после проводки заливали в парафин и готовили как поперечные, так и сагиттальные срезы толщиной 6—8 мк. Срезы окрашивали гематоксилином и эозином, пикрофуксином по Ван-Гизону, часть срезов окрашивали толуидиновым синим для выявления кислых гликозаминогликанов (ГАГ). Всего изучена 21 альвеолярная лунка с окружающей тканью.
Результаты эксперимента
Морфологическое исследование показало, что через один месяц после операции вокруг имплантатов происходит образование соединительнотканной капсулы, состоящее из зрелой фиброзной ткани. Коллагеновые волокна и веретеновидные фибробласты вблизи внутренней поверхности капсулы расположены циркулярно, а в глубине — косо и продольно. Плотные пучки коллагена отсутствуют, в глубоких слоях капсулы отмечается периваскулярный лимфомакрофагальный инфильтрат с примесью плазматических клеток (рис. 1).

Рис. 1. 1 месяц после операции. Вокруг имплантатов происходит образование грубоволокнистой соединительной ткани. Коллагеновые волокна и веретеновидные фибробласты вблизи внутренней поверхности расположены циркулярно, а в глубине — косо и продольно. Плотные пучки коллагена отсутствуют, в глубоких слоях капсулы отмечается периваскулярный лимфомакрофагальный и плазмоклеточные инфильтраты. Окраска гематоксилином и эозином, увеличение Х 200
В области пришеечной части имплантата происходило врастание тонкого эпителиального пласта из эпителия десны, что вело к образованию неглубокого физиологического кармана (рис. 2).

Рис. 2. 1 месяц после операции. В области пришеечной части имплантата по ходу его стержня происходит врастание тонкого эпителиального пласта из эпителия десны, что вело к образованию неглубокого физиологического кармана. Окраска гематоксилином и эозином, увеличение Х 200
Однако большая часть поверхности имплантата была интимно соединена с соединительной тканью капсулы, причем на границе местами были видны небольшие скопления макрофагов. В глубоких слоях капсулы наблюдалось формирование новообразованных костных балок с фиброзной тканью между ними (рис. 3).
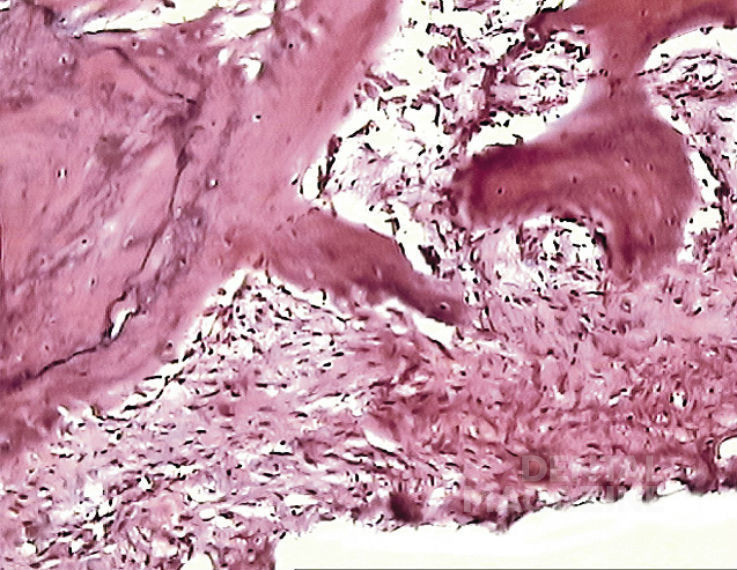
Рис. 3. 1 месяц после операции. Происходит активное новообразование костных балок разной степени зрелости. В глубоких отделах лунки новообразованная костная ткань замещает соединительную ткань капсулы, что приводит к сужению последней. Окраска гематоксилином и эозином, увеличение Х 200
Через 3 месяца после операции происходит существенное, уплотнение и истончение фиброзной капсулы вокруг имплантата (рис. 4).
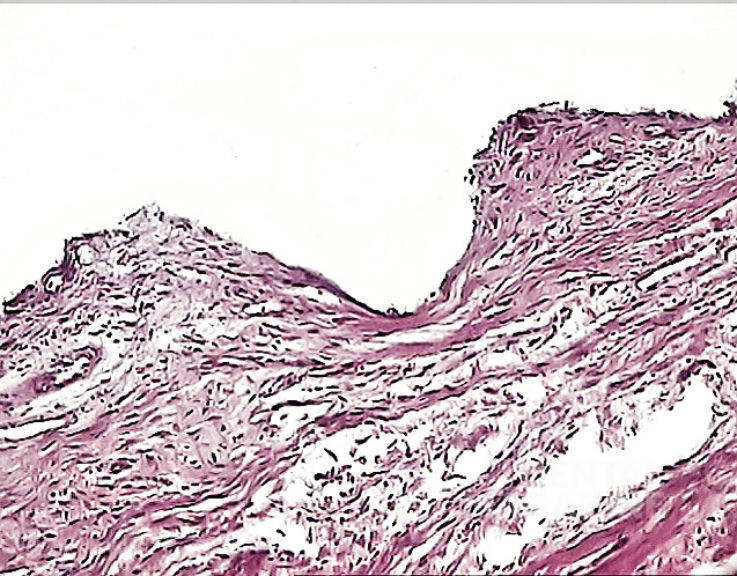
Рис. 4. 3 месяца после операции. Прорастание эпителия в пришеечном отделе имплантата. Соединительнотканная капсула выстлана тонким эпителиальным слоем из нескольких рядов клеток. В капсуле преобладают коллагеновые волокна и веретеновидные фибробласты. Воспалительная инфильтрация отсутствует. Окраска гематоксилином и эозином, увеличение Х 400
Отмечается разнонаправленность пучков коллагена в капсуле с преобладанием циркулярной ориентации.
Причем в нижней челюсти мини-свиньи разнонаправленность коллагеновых пучков выражена более четко, чем в верхней челюсти. Истончение капсулы связано с усилением остеогенеза и наращиванием костной массы в стенке альвеолярной лунки. Незрелых костных балок становится значительно меньше, преобладает губчатая кость, которая подвергается компактизации (рис. 5).
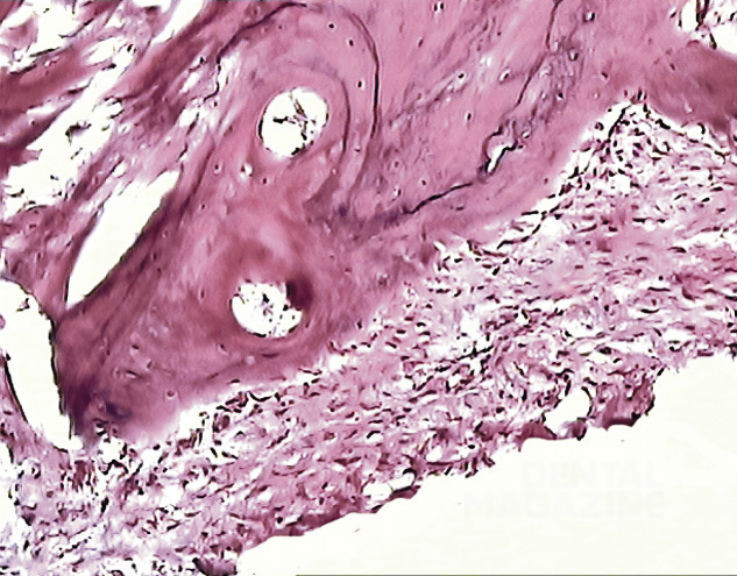
Рис. 5. 3 месяца после операции. Происходит постепенное истончение капсулы и наращивание костной массы в стенке альвеолярной лунки. Незрелых костных балок становится значительно меньше. Капсула в основном граничит либо со зрелой губчатой костью (чаще в верхнем отделе лунки), либо с компактизированной костной тканью остеонной структуры. Окраска гематоксилином и эозином, увеличение Х 200
Через 6 месяцев после операции принципиальных изменений по сравнению с трехмесячным сроком уже не происходит, так как перестройка костной ткани альвеолярного отростка и формирование капсулы вокруг имплантата в основном заканчиваются. Костная стенка лунки в большей степени компактизируется, хотя местами остается еще губчатая кость. Костная ткань появляется также в зубцах, соответствующих углублениям в имплантате. Местами процесс расширения костной ткани за счет новообразования костных балок продолжается, но значительно меньше, чем в трехмесячный срок. Фиброзная капсула резко истончается, но полностью не исчезает. Воспалительная инфильтрация в капсуле и слизистой оболочке десны уменьшается или исчезает (рис. 6).
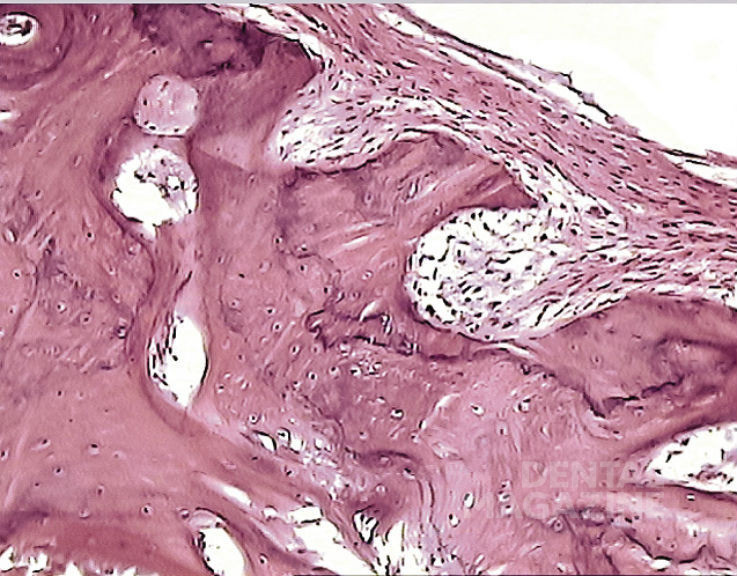
Рис. 6. 6 месяцев после операции. Перестройка костной ткани альвеолярного отростка и формирование капсулы вокруг имплантата в основном заканчиваются. Костная стенка лунки в большей степени компактизируется, хотя местами остается губчатая кость. Костная ткань появляется также в зубцах, соответствующих углублениям в имплантате. Окраска гематоксилином и эозином, увеличение Х 200
Наши исследования показали, что при одномоментной установке винтовых титановых имплантатов при ранней функциональной нагрузке быстро созревает, уплотняется, фиброзируется, а затем истончается соединительнотканная капсула вокруг имплантатов. Одновременно происходит новообразование, созревание и компактизация костной ткани в альвеолярных лунках вокруг имплантата.
Наличие тонкой соединительнотканной капсулы, по-видимому, является благоприятным фактором, способствующим смягчению механического стресса во время функциональной нагрузки. К тому же формирование разнонаправленных коллагеновых пучков в капсуле способствует равномерному распределению нагрузки при жевании. Под влиянием ранней нагрузки происходит растяжение и сжатие коллагеновых волокон, имплантат быстрее адаптируется в лунке, физиологическое механическое давление ускоряет перестройку и утолщение костной ткани альвеолярного отростка, происходит процесс фиброостеоинтеграции, который в связи с тонкостью фиброзной капсулы близок к остеоинтеграции.
Таким образом, полученные экспериментальные результаты свидетельствуют о возможности ранней реабилитации пациентов с частичной и полной утратой зубов с применением зубных имплантатов за счет одномоментной или непосредственной имплантации в сочетании с ранней функциональной нагрузкой.
- Ашуев Ж. А. 2008 г. Автореферат на соискание ученой степени доктора медицинских наук.
- Балуда И. В. Состояние тканей протезного ложа у больных с концевыми дефектами зубных рядов при лечении с использованием имплантатов: Автореф. дис. канд. мед. наук. — М., 1990. — 22 с.
- Гветадзе Р. Ш. Комплексная оценка отдаленных результатов дентальной имплантации: Автореф. дис. канд. мед. наук. — М., 1996. — 25 с.
- Знаменский Н. Хирургическая клиника и техника имплантации искусственных зубов // Клиническая имплантология и стоматология. — 1997, № 1. — С. 21—28.

















