Ортоградная ревизия при персистирующем апикальном периодонтите
Бернгард Алберс (Bernhard Albers)
доктор (Нордерштедт, Германия)
Перед изготовлением новых реставраций коронковой части зуба всегда встает вопрос, следует ли предварительно провести ревизию некачественно запломбированных корневых каналов. Если после проведения эндодонтического лечения наблюдаются боли или персистирующий апикальный периодонтит, то вполне возможно провести повторное лечение при помощи применяемых в современной эндодонтии методов [1—3].
Поскольку в имеющихся на сегодняшний день публикациях представлены отдельные клинические случаи [4], статистически подтвердить успех проведения ортоградной ревизии корневых каналов при персистирующем периодонтите после резекции верхушки корня можно будет только с помощью последующих исследований. В детском возрасте, к сожалению, часто происходят травмы фронтальных зубов. Каждый четвертый подросток перенес в своей жизни травму постоянных зубов [5—7], c наибольшей вероятностью, в области первых верхних резцов [8]. Часто ситуация бывает сложной, поэтому квалифицированная помощь не оказывается, и последствия травмы в некоторых случаях бывают непредвиденными. Результаты первичного эндодонтического лечения таких зубов могут быть неудачными. Реставрации коронковой части зуба также не всегда отвечают функциональным и эстетическим требованиям.
При потере зубов возможны различные варианты лечения:
- ортодонтические методы;
- протезирование;
- трансплантация зуба;
- установка имплантатов.
Однако установить имплантаты у юных пациентов не представляется возможным в связи с незавершившимся ростом челюстей. Такой метод применим только у взрослых пациентов [9].
Клинический случай
Анамнез и данные обследования.
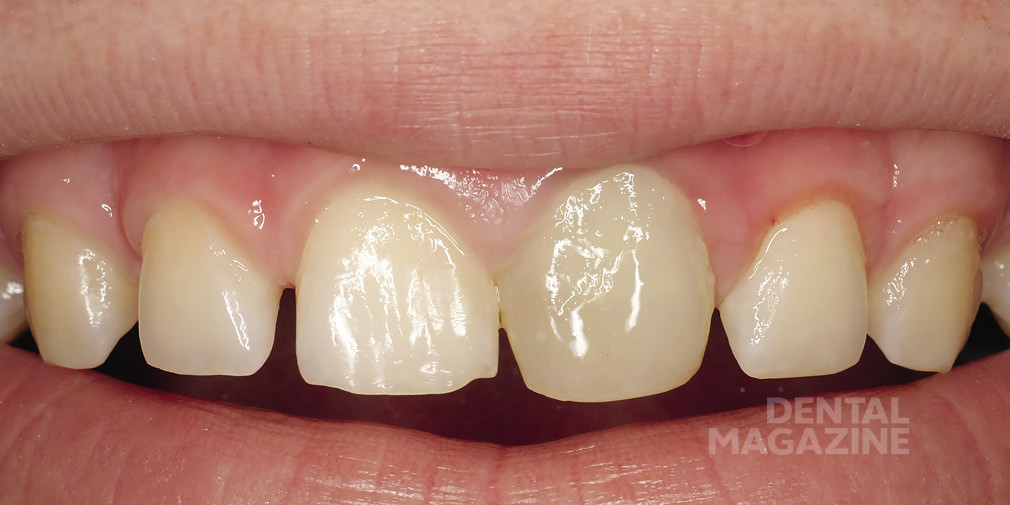
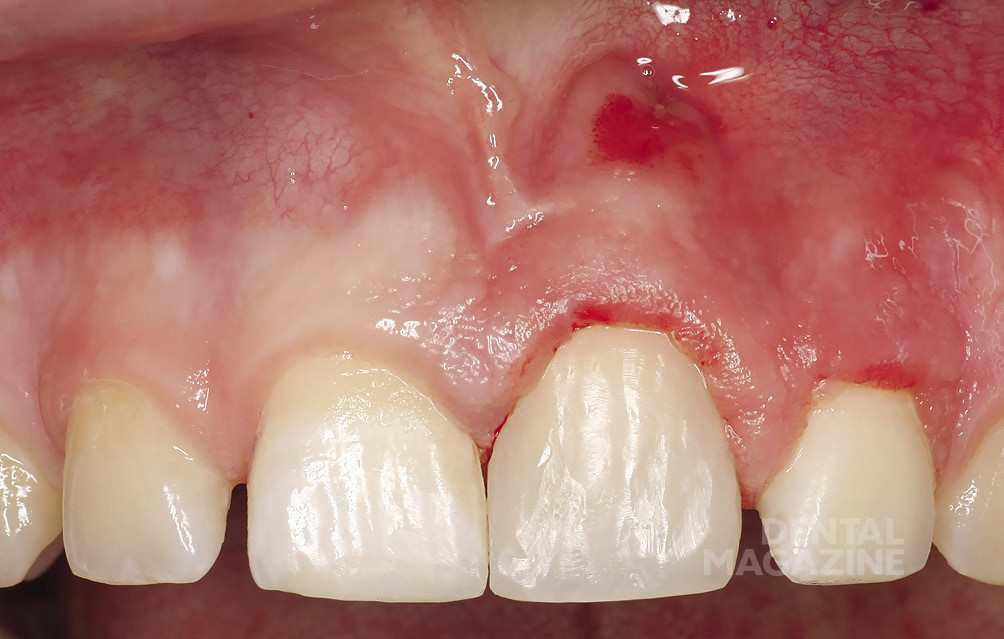
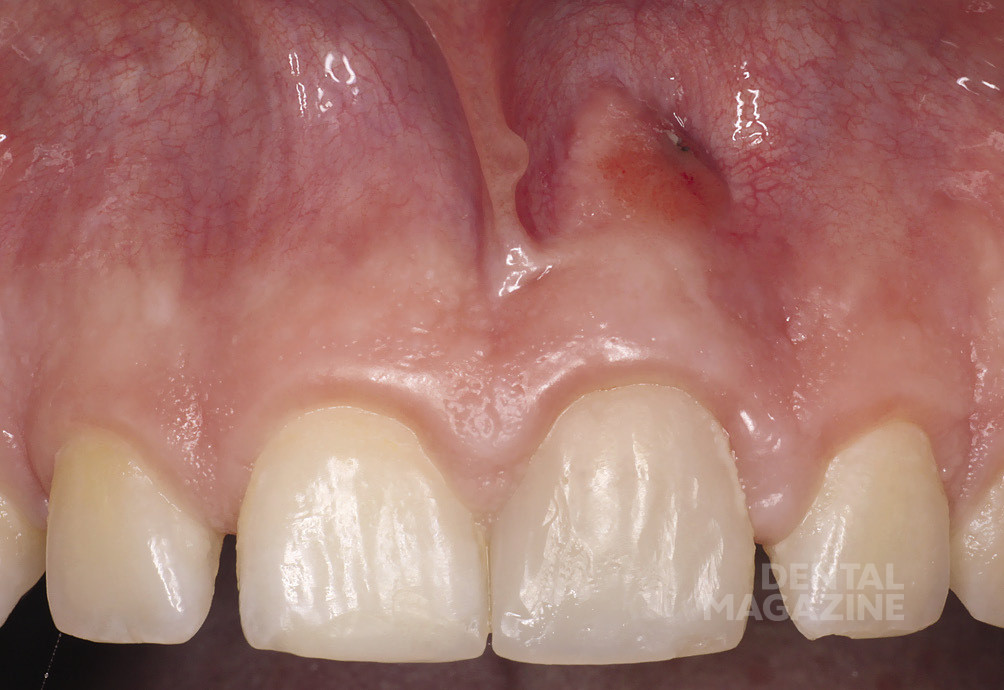
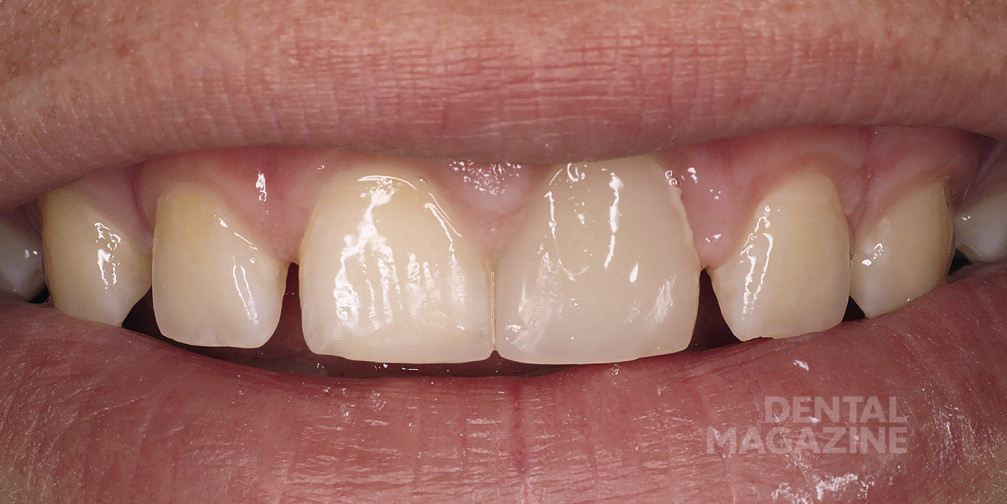
Пятнадцатилетний подросток в сопровождении мамы обратился в нашу стоматологическую клинику с целью улучшения эстетики в области фронтальных зубов верхней челюсти (рис. 1,2).
Общий анамнез без особенностей.
Специальный анамнез.
Травма в области фронтальных зубов верхней челюсти с фрактурами коронок 11 и 21 зубов, перенесенная в возрасте 11 лет.
После травмы было проведено эндодонтическое лечение 21 и 22 зубов alio loco (у другого врача-стоматолога). Поскольку результаты лечения были неудачными, в возрасте 12 лет была проведена резекция верхушек корней этих зубов.
Данные объективного осмотра.
Гигиена полости рта недостаточная, большое количество зубного налета.
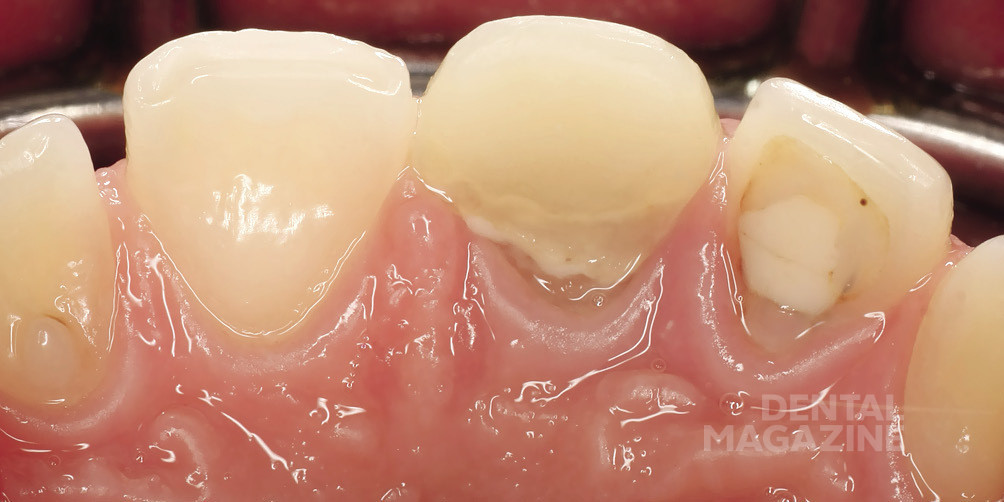
11 зуб. Дефект в области режущего края мезиально.
21 зуб. Временная реставрация с плохим краевым прилеганием. Композитный винир. Дефект на небной поверхности зуба распространяется в субгингивальную область на 1 мм.
22 зуб. Композитная пломба на небной поверхности зуба, плохое краевое прилегание.
Результаты зондирования зубодесневых карманов в области всех фронтальных зубов без особенностей (менее 2 мм). Патологической подвижности зубов не определяется: 0—1-я степень подвижности.
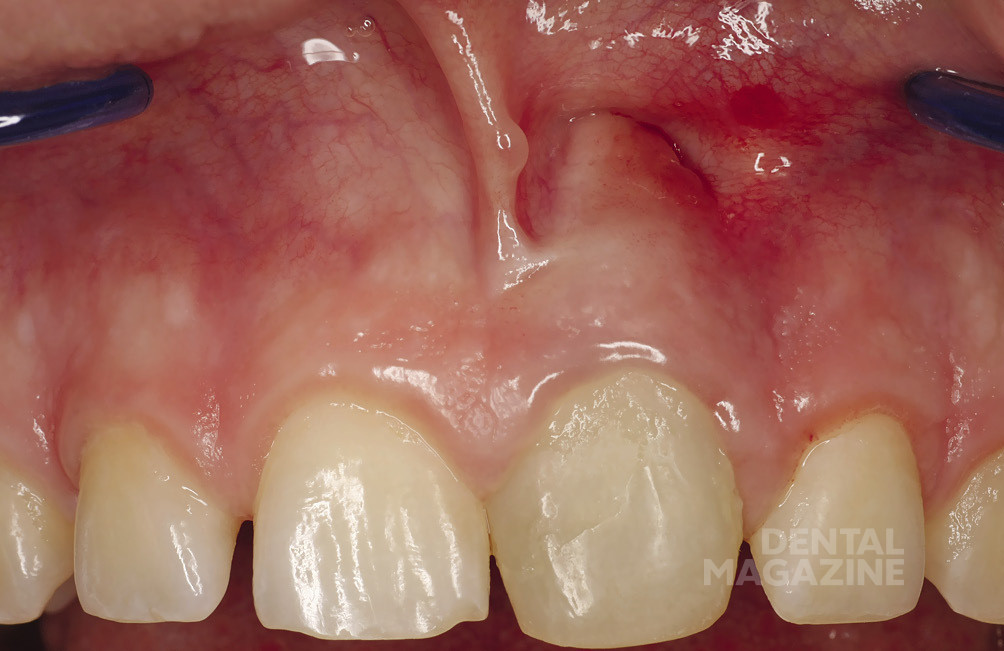
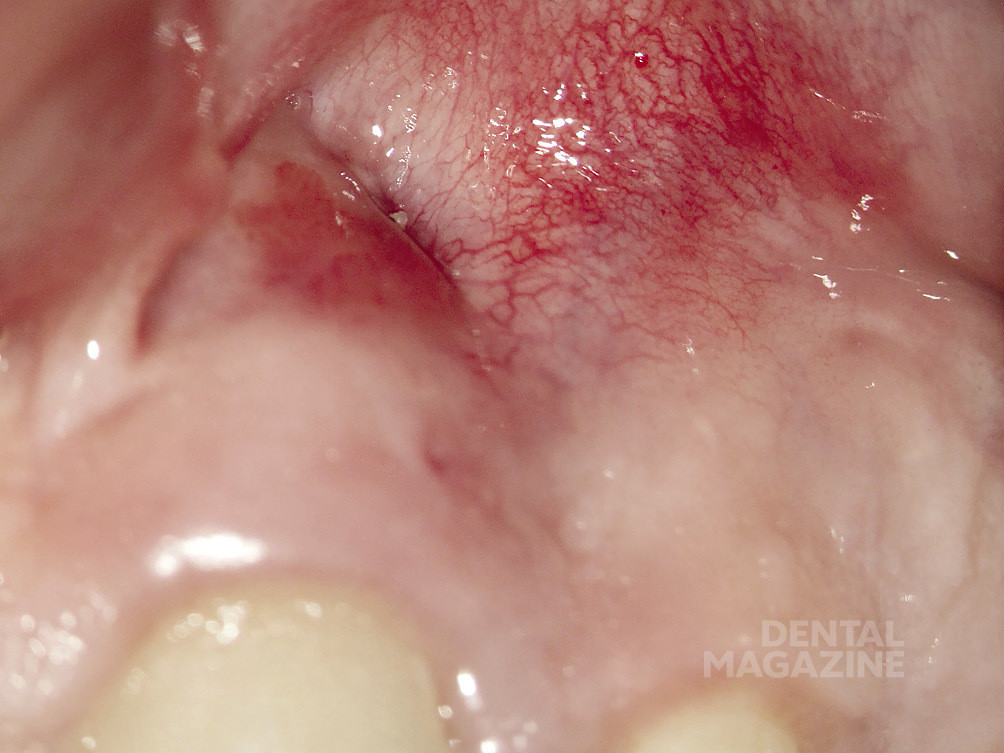
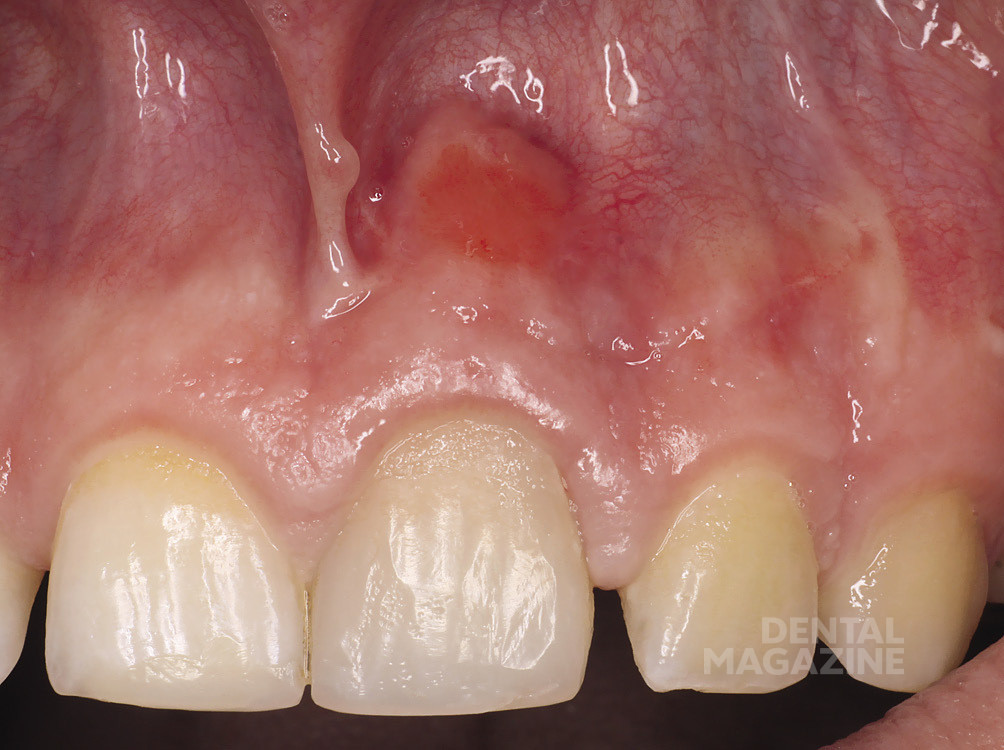
Слизистая оболочка в области проекции Neo-Аpex 21 зуба гиперемированна, значительно втянута, очень истончена и в одном месте перфорирована (рис. 3).
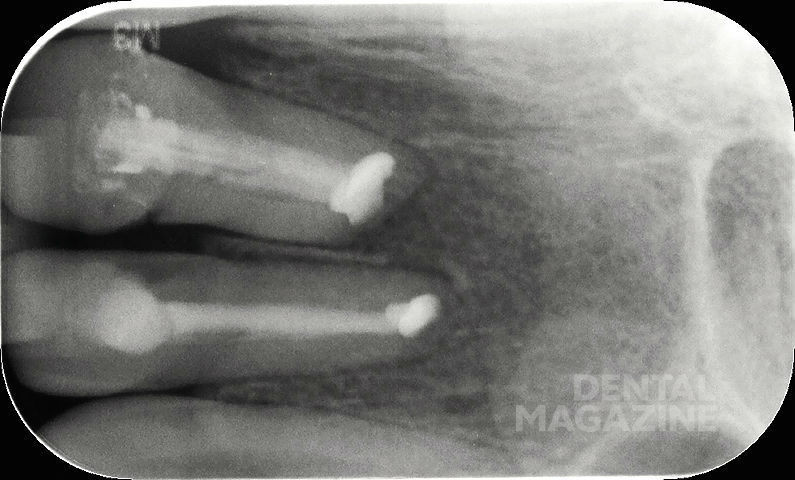
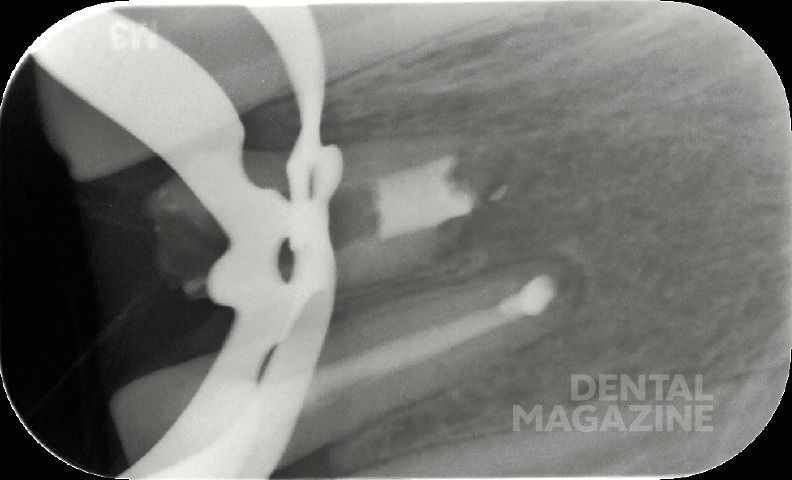
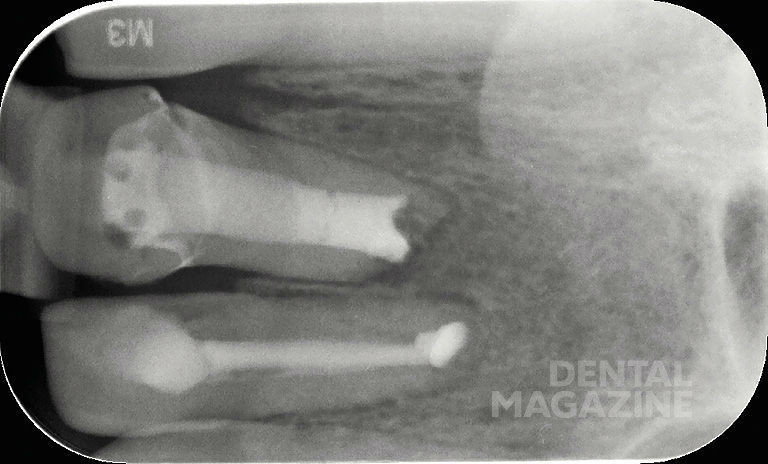
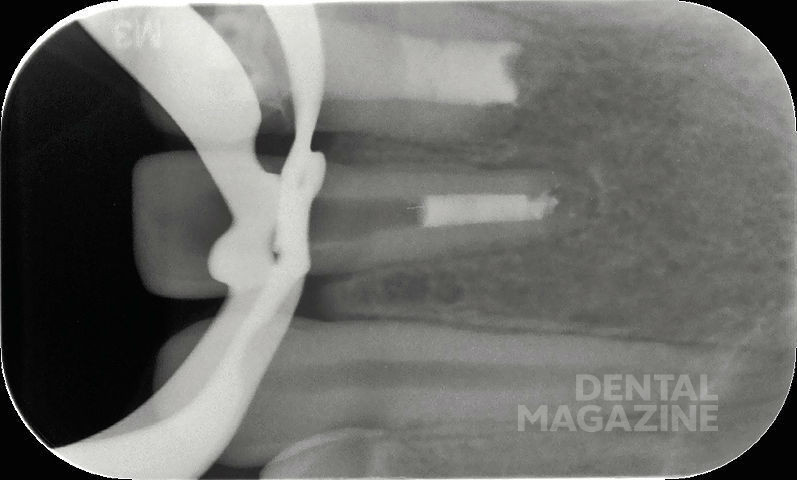
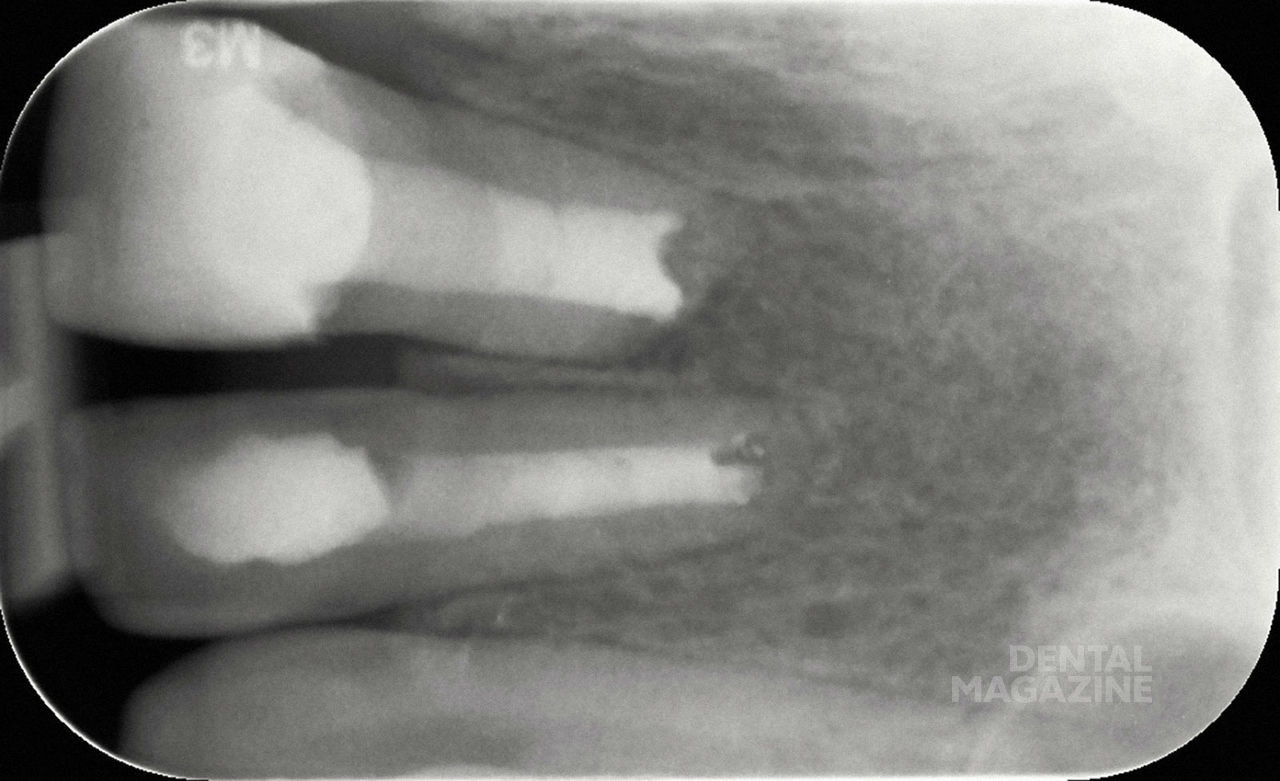
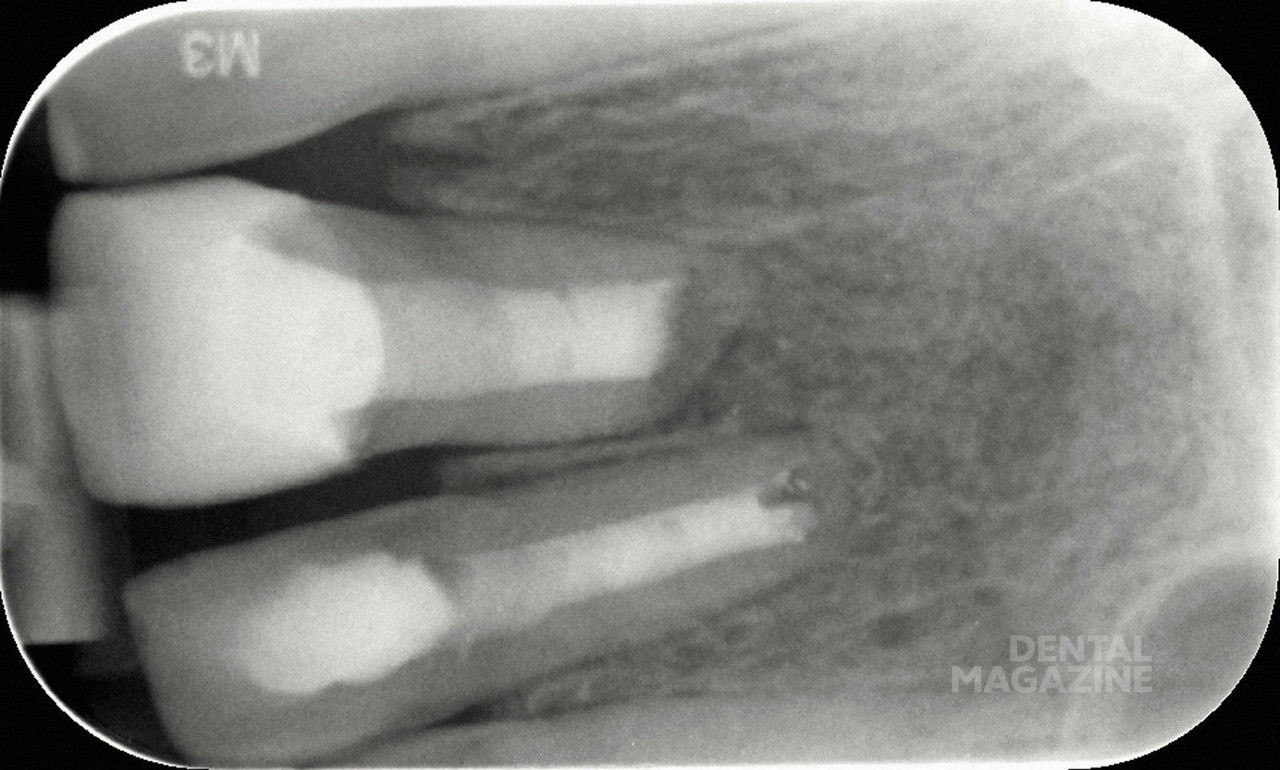
Предварительная рентгенограмма (рис. 4).
Состояние после резекции верхушек корней 21 и 22 зубов, в области Neo-Apex рентгеноконтрастные тени, соответствующие по плотности цементу.
Апикальное разрежение в области корня 21 зуба. Негомогенные затемнения в области корневых каналов 21 и 22 зубов, не достигающие стенок корневого канала и распространяющиеся до коронарной области.
На основании рентгенограммы можно было сделать следующее заключение. Корневые каналы запломбированы, неоднородные корневые пломбы. После резекции верхушек корней было проведено ретроградное пломбирование при помощи цемента.
Диагноз
11—22 зубы: состояние после перенесенной в прошлом травмы.
21, 22 зубы: состояние после проведенного ортоградного эндодонтического лечения корневых каналов с последующей резекцией верхушек корней. Некачественные неоднородные корневые пломбы и плохо прилегающие реставрации в области коронковой части зубов, открытые для проникновения бактерий. На основании данных обследования можно было заключить, что на момент обследования эндодонт в области 21, 22 зубов был полностью инфицирован.
План лечения
Пациенту и его маме были разъяснены диагноз и план лечения. С учетом возраста пациента, было рекомендовано попытаться сохранить оба зуба всеми имеющимися методами на максимальный период времени, поскольку при потере зубов установка имплантатов возможна была бы только во взрослом возрасте. Согласно опубликованным в специальной литературе актуальным данным, в данном случае рекомендовано было провести ортоградную ревизию корневых каналов в области обоих зубов, а в заключение при необходимости дополнительную резекцию верхушек корней.
После этого следовало провести эстетическую реставрацию 21 зуба при помощи композита с использованием адгезивной техники. Было подчеркнуто, что несмотря на то, что для выбранной концепции лечения нет подтвержденных доказательной медициной данных о положительных результатах, она все же является наиболее целесообразной. Было получено информированное добровольное согласие пациента и его матери в отношении плана лечения.
Лечение
При первом посещении было проведено лечение 21 зуба (рис. 5—9).
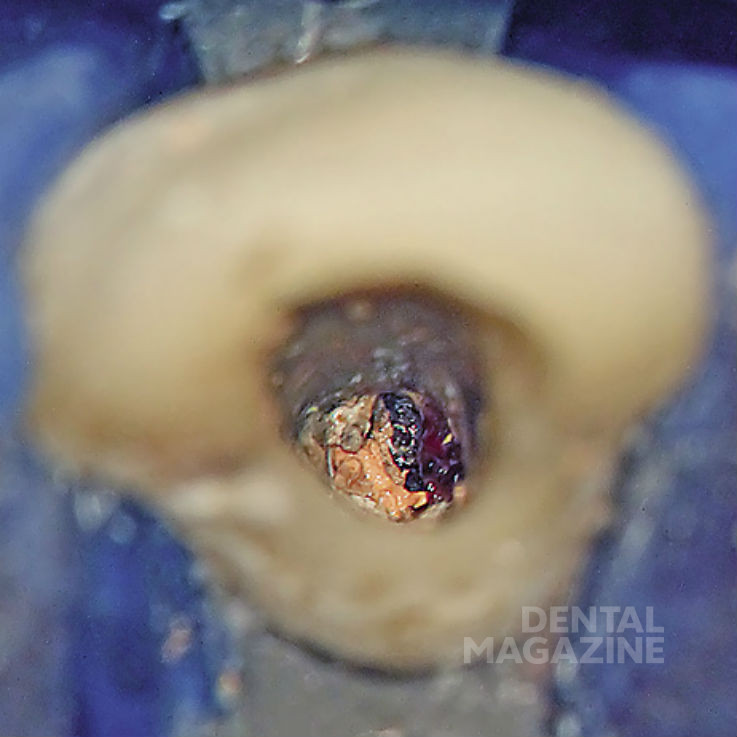
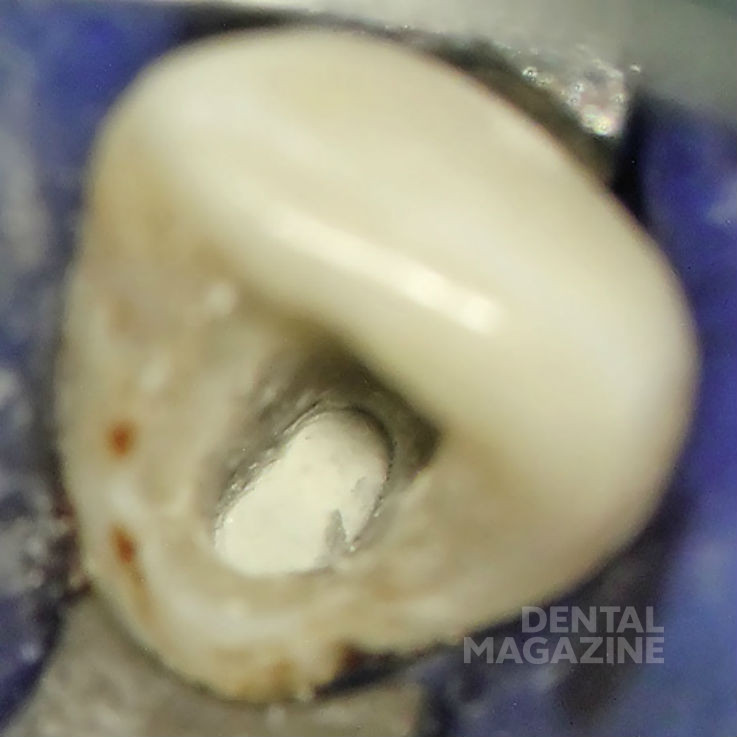
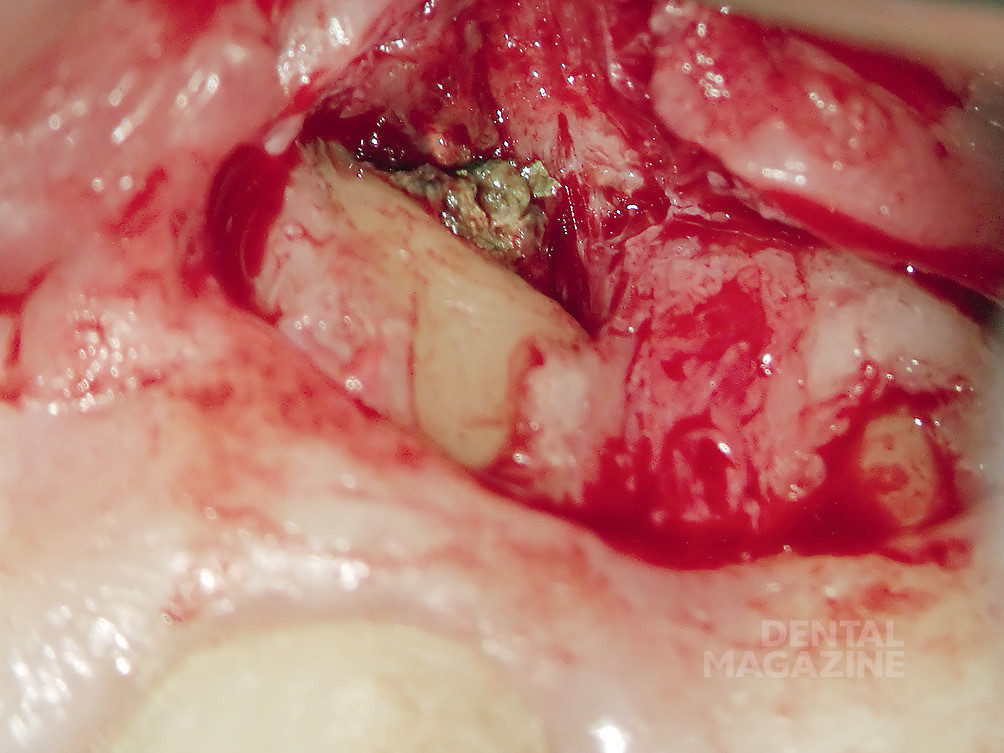
Сначала под местной анестезией при помощи шаровидного бора и ультразвуковых насадок овальной формы с алмазным напылением (Soniflex) было проведено хирургическое удлинение коронки зуба в области небной поверхности. Это дало возможность улучшить фиксацию зажима коффердама и получить необходимую биологическую ширину. После этого был наложен коффердам. Затем были удалены временный композитный винир и кариозные ткани. После этого при помощи бора Мюллера, ультразвуковых насадок (EMS Piezonmaster 400, Endosonore-Feilen, размер 25 по ISO) и насадок для слюноотсоса из корневого канала был полностью извлечен инфицированный материал (рис. 5).
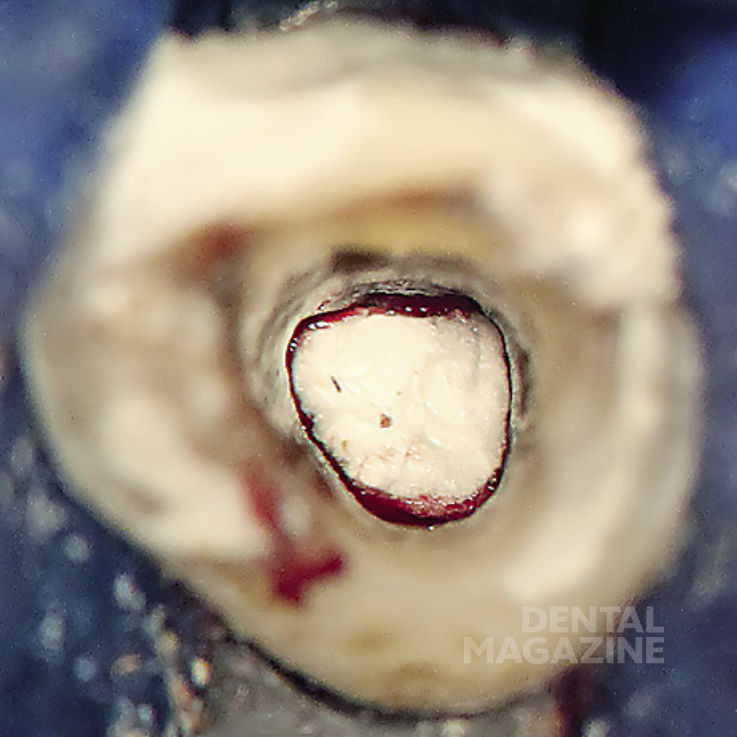
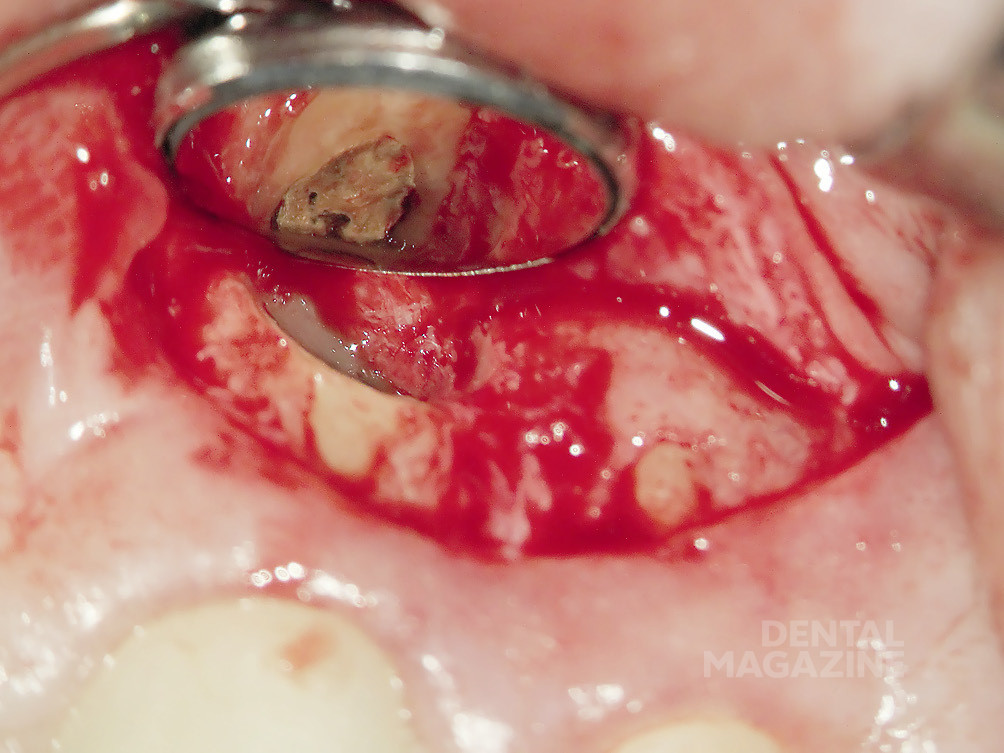
Внутренняя поверхность стенок корневого канала была тщательно обработана до Neo-Аpex при помощи бора Мюллера и ультразвуковых насадок. Ирригация при помощи подогретого 3%-ного раствора гипохлорита натрия проводилась осторожно, поскольку ткани вокруг Neo-Аpex были необычайно истончены. После полной очистки была сформирована заапикальная матрица из коллагеновой губки (Resorba) (рис. 6), а на ее основе сконденсирована «апикальная пробка» из «Минерал Триоксид Агрегата» (MTA, ProRoot) (рис. 7, 8).
Затем была наложена восстанавливающая пломба с применением стеклоиономерного цемента (MaxCem), материала Core-Paste wei? и адгезивной системы Clearfil-Newbond. Старый винир из композита был фиксирован при помощи материала MaxCem.
При втором посещении было проведено лечение 22 зуба (рис. 10—15).
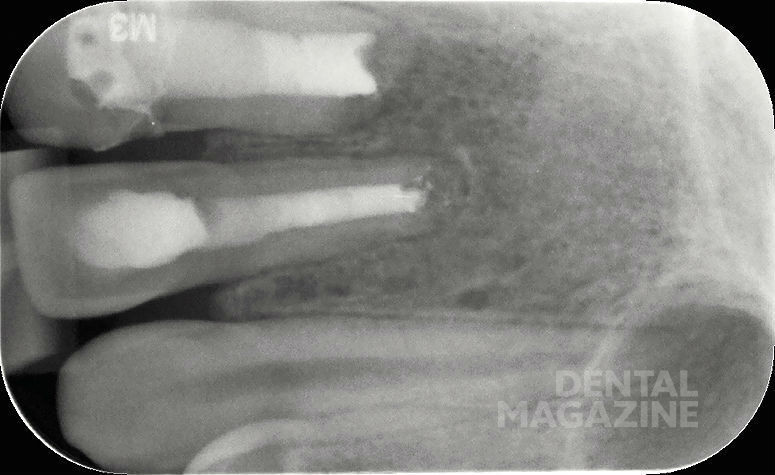
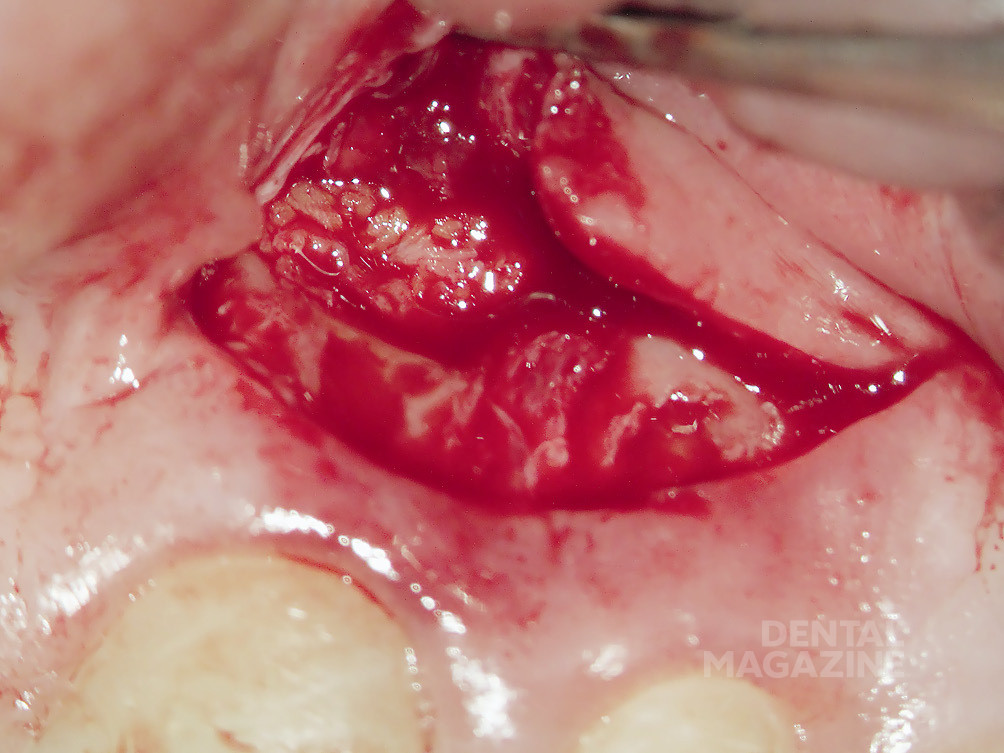
После проведения местной анестезии был наложен коффердам. Затем была удалена старая пломба и кариозные ткани. После этого при помощи бора Мюллера, ультразвуковых насадок и насадок для слюноотсоса из корневого канала был полностью извлечен инфицированный материал. Особенно много времени потребовалось для удаления многочисленных фрагментов старой ретроградной цементной пломбы, которые в процессе обработки ультразвуковыми насадками переместились в заапикальную (трансапикальную) область (рис. 10).
Была проведена интенсивная ирригация при помощи подогретого 3%-ного раствора гипохлорита натрия. При проведении очистки корневого канала стала заметна полоса в апикальной части вестибулярной стенки корневого канала, выглядевшая как вертикальная фрактура (рис. 11).
Поскольку слизистая оболочка в проекции этой области изменена не была, а при зондировании не было выявлено патологических зубодесневых карманов, лечение было продолжено. Пациенту и его маме была разъяснена клиническая ситуация.
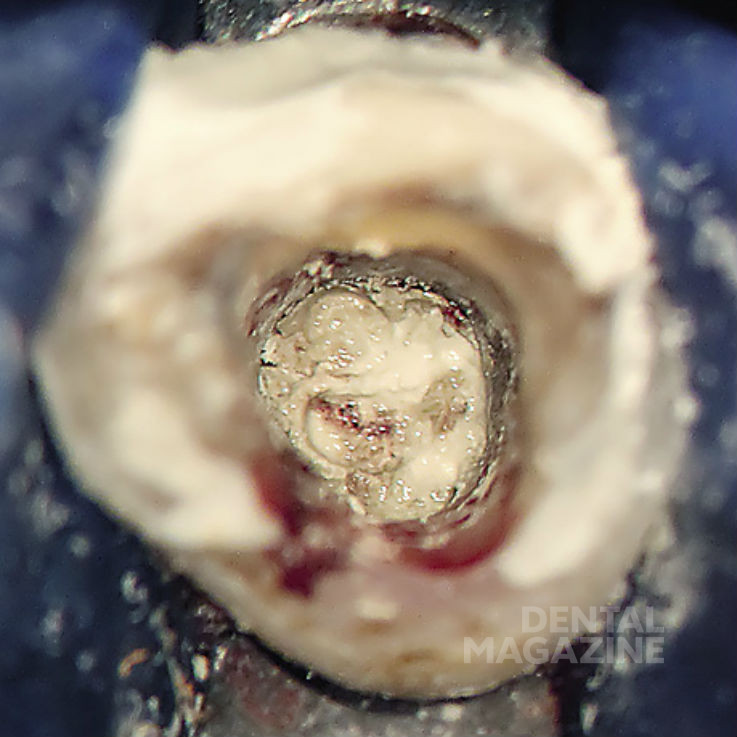
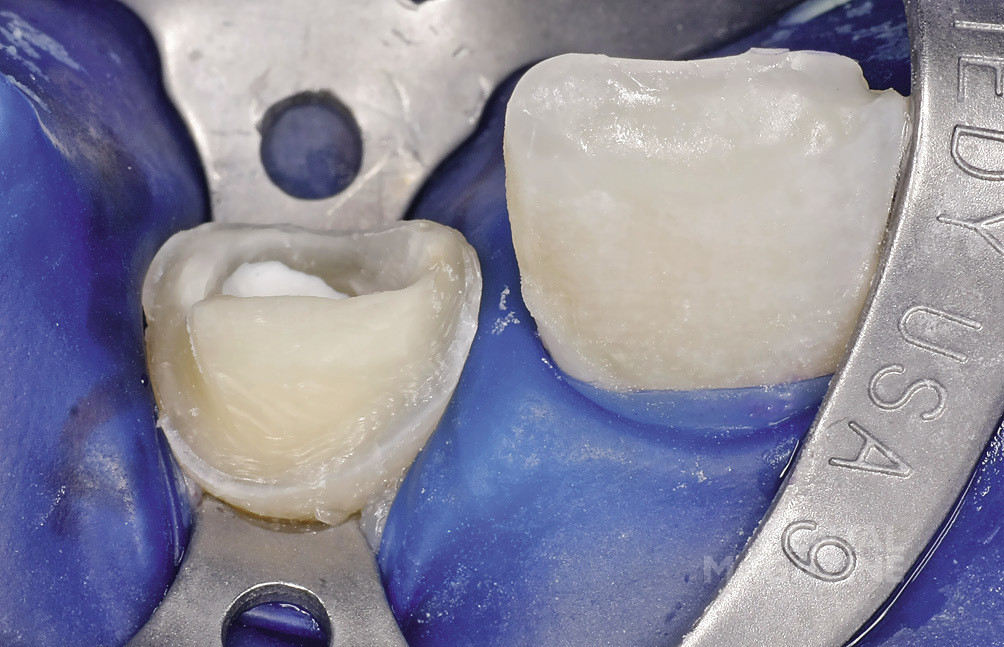
После этого была сформирована заапикальная матрица из коллагеновых волокон RESORBA, (рис. 12). а затем на ее основе сконденсирована «апикальная пробка» из материала ProRoot МТА (рис. 13, 14). В заключение была наложена пломба из материала MaxCem, а затем восстанавливающая пломба с применением материалов Clearfil Newbond, Core-Paste wei?, ScotchBond MP и Tetric Flow.
При третьем посещении после наложения коффердама была проведена эстетическая реставрация в области 11 и 21 зубов адгезивным методом с использованием материалов Scotch Bond MP, Tetric Flow и Empress Direct. Болей в области обоих зубов не отмечалось (рис. 16—18).
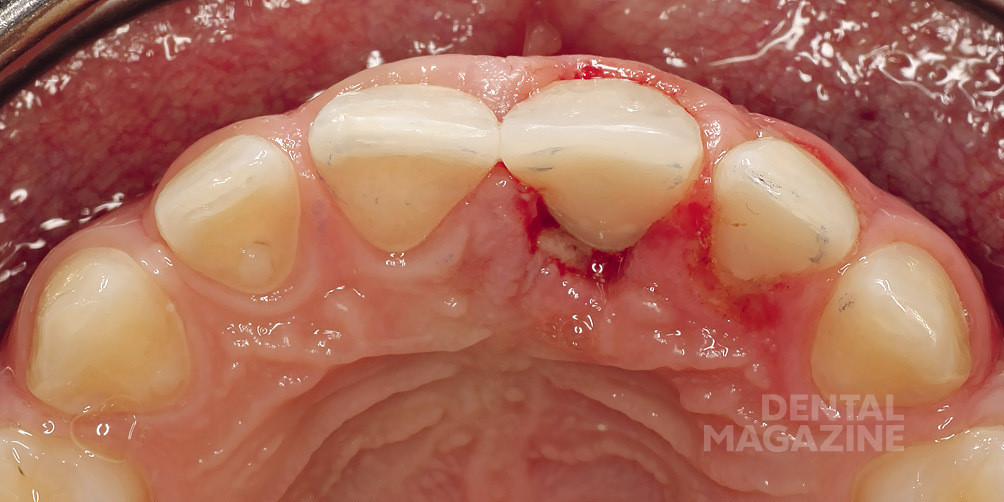
Рис. 18. Состояние после проведения реставрации коронковой части зуба (вид со стороны режущего края)
В заключение была проведена санация в области жевательных зубов, а пациенту были даны рекомендации по гигиене полости рта.
При контрольном осмотре через три месяца было отмечено, что перфорация в области слизистой оболочки в апикальной области 21 зуба была персистирующей. В отверстии (свище) был заметен инородный материал, возможно, МТА (рис. 19).
Ситуация с остающимся открытым перфорационным отверстием в области слизистой оболочки была разъяснена пациенту и его матери. Было указано на необходимость провести удаление излишков материала при помощи оперативного вмешательства в апикальной области 21 зуба, а затем восстановить дефект тканей при помощи соединительнотканного трансплантата. Эта операция была проведена через пять месяцев после ортоградной ревизии корневых каналов (рис. 20—25).
После отслоения слизисто-надкостничного лоскута в апикальной области 21, 22 зубов стали заметны излишки МТА в области 21 зуба (рис. 22). Поверхность МТА была сглажена (рис. 23).
Neo-Арex в области 22 зуба был полностью закрыт костной тканью. Область корня, где ранее предполагалась вертикальная фрактура, также была закрыта костной тканью (рис. 11, 23).
Затем был отпрепарирован небный соединительнотканный трансплантат с противоположной стороны верхней челюсти и установлен в области 21 зуба над Neo-Аpex (рис. 24). После этого были наложены швы (Gore CV6). Заживление раны проходило без осложнений. При контрольном осмотре через 1 месяц было отмечено, что перфорация закрыта (рис. 26, 27).
Пациент жалоб не предъявлял.
Дискуссии
С учетом возраста пациента, альтернативы проведенному лечению, по всей вероятности, не было. При этом можно ссылаться на актуальную информацию из литературы [1—3, 10, 11].
Однако в связи с недостаточными данными в литературе о проверенных методах лечения при данном диагнозе можно было расценивать выбранный план лечения как «попытку провести лечение». Но имеется также много подтвержденных данных об успешном проведении эндодонтического лечения, на основании которых можно составить приемлемый план лечения [12—14]. Особенно важно соблюдать следующие аспекты лечения:
- изготовление герметичных и плотно прилегающих к стенкам корневого канала корневых пломб;
- пломбирование корневого канала на необходимую длину;
- изготовление герметичных коронковых пломб, которые начинаются субкрестально (ниже уровня альвеолярного края) и изготавливаются с использованием адгезивного метода.
Признанным методом лечения также является применение МТА для пломбирования апикальной области после проведения ревизии корневых каналов в зубах с безуспешно проведенной резекцией верхушки корня [15].
В данном клиническом случае инфицированный старый материал ретроградных корневых пломб в обоих зубах можно было полностью извлечь ортоградными методами, после чего оба зуба были покрыты герметичными к проникновению бактерий, начинающимися субкрестально адгезивными пломбами.
Опасения по поводу того, что в области 22 зуба имелась вертикальная фрактура, до сих пор не подтвердились. Однако не исключено, что такая фрактура еще может образоваться. Спорным является вопрос о времени проведения резекции верхушки корня. Ретроспективно можно сделать следующие выводы: для того чтобы заблаговременно предотвратить дальнейшее проникновение бактерий (контаминацию), следовало бы провести резекцию верхушки корня в области 21 зуба непосредственно после отверждения МТА.
Поскольку в области новых реставраций из композита появились сколы, пациенту было рекомендовано уменьшить нагрузку на фронтальные зубы, т. е. постараться по возможности не откусывать ими. При условии проведения последующих регулярных контрольных осмотров и профилактических мероприятий, прогноз в отношении этих зубов, безусловно, более благоприятный, чем в начале лечения. Возможно, что удастся сохранить зубы до того возрастного периода, когда можно будет установить имплантаты в случае потери зубов.
Перевод Инны Бичегкуевой.
Статья предоставлена журналом ENDODONTIE JOURNAL (Oemus Media AG, 3/2012, стр. 12—17).
Список литературы находится в редакции