Ортопедическая реабилитация детей и подростков с врожденной адентией с использованием материалов с памятью формы
Врожденное отсутствие зубов является следствием эндогенных или экзогенных ошибок реализации наследственной программы морфогенеза зубных тканей. В историческом аспекте для обозначения данного патологического состояния применялась различная терминология: Л. В. Ильина-Маркосян (1951) предложила термины «истинная» и «ложная» адентия [15], В. Ю. Курляндский (1957) ввел понятия «первичная» и «вторичная» адентия [20], Д. А. Калвелис (1964) использовал — «гиподонтия» [16], А. И. Бетельман (1965) — «адонтия» [27], С. Х. Агаджанян (1986) — «множественная адентия» [2], Н. В. Бондарец (2001) — «гиполактодентия, олиголактодентия, анолактодентия, анодентия» и др. [5]. В зарубежной литературе фигурируют такие экзотические термины, как «агенез», «апалазия зубов», «олигодонтия», «анодонтия», «неразвившиеся зубы» и др.
Клинические примеры
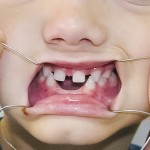
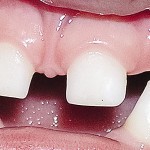
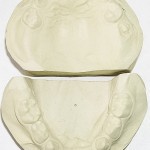
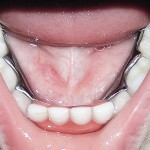
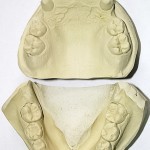
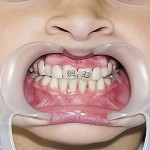
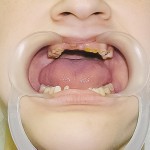
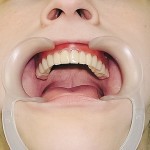
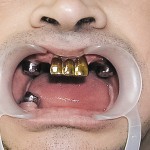
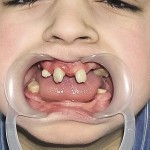
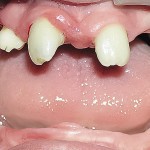
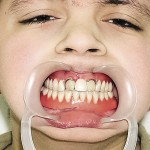
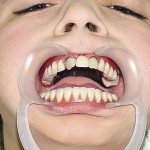
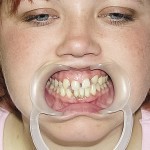
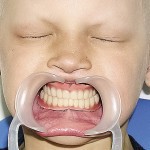
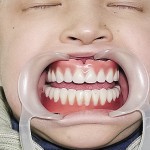
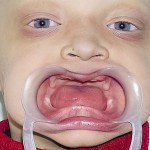
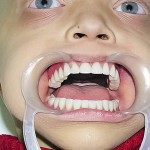
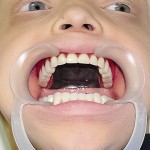
Больной Р., 3,5 года. Родители обратились в связи с отсутствием зубов, затрудненным пережевыванием пищи и эстетическим изъяном у ребенка. Из анамнеза: родился от первой беременности, отец клинически здоров, у матери первичная адентия 12 зуба. Потоотделение у ребенка не нарушено. К врачу генетику не обращались. Ортопедическое и ортодонтическое лечение не проводилось. Внешний осмотр без особенностей. Открывание рта в полном объеме, не затруднено. Слизистая оболочка полости рта бледно-розовая, умеренно влажная. Уздечка верхней губы прикреплена близко к вершине альвеолярного отростка. Зубная формула — 54, 53, 51, 61, 63, 64, 65, 75, 74, 73, 83, 84, 85. Альвеолярная часть нижней челюсти в области отсутствующих фронтальных зубов гипоплазированна, заостренной формы. Форма верхнего зубного ряда — полукруг, нижнего — трапециевидная. Между верхними зубами диастема и тремы, верхние и нижние клыки шиповидной формы (рис. 1, 2).
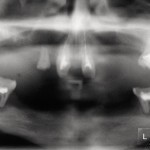
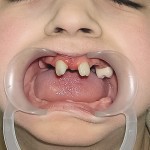
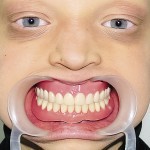
Рентгенологически определялись зачатки 13, 11, 21, 23, 37, 36, 34, 33, 43, 44, 46, 47. DS: синдром Клоустона, временная верхнечелюстная и нижнечелюстная гиподентия, постоянная верхнечелюстная олигодентия и нижнечелюстная гиподентия. Больному изготовлен съемный нижнечелюстной зубной протез согласно разработанной технологии (рис. 3). Адаптация к протезу в течение двух недель, после чего отмечено удовлетворительное функциональное состояние зубочелюстного аппарата. В течение последующих 1,5 года больной жалоб не предъявлял, состояние протеза удовлетворительное.
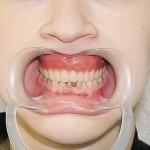
- Рис. 1а. Больной Р. до ортопедического лечения: внешний вид.
- Рис. 1б. Больной Р. до ортопедического лечения: состояние полости рта.
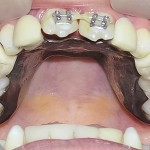
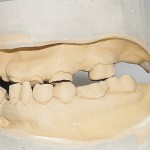
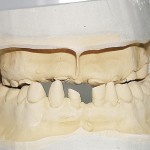
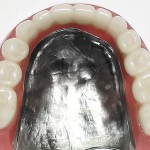
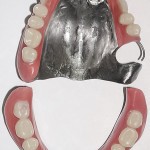
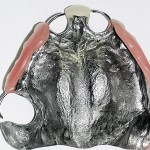
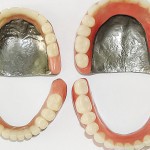
- Рис. 2. Гипсовые модели челюстей больного Р.
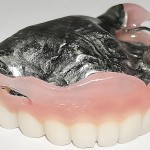
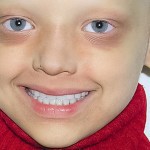
- Рис. 3а. Больной Р. после ортопедического лечения: внешний вид.
- Рис. 3б. Больной Р. после ортопедического лечения: состояние полости рта.
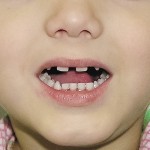
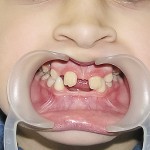
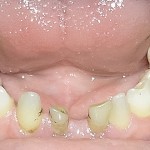
Больной П., 12 лет. Родители обратились в связи с отсутствием зубов, затрудненным пережевыванием пищи и эстетическим изъяном у ребенка. Из анамнеза: родился от первой беременности, отец клинически здоров, 22 года назад проходил курс лучевой терапии по поводу онкологического заболевания, у матери первичная адентия 12 зуба. Потоотделение у ребенка не нарушено. К врачу генетику не обращались. Ортопедическое и ортодонтическое лечение не проводилось. Внешний осмотр без особенностей. Открывание рта в полном объеме, не затруднено. Слизистая оболочка полости рта бледно-розовая, умеренно влажная. Уздечка верхней губы прикреплена близко к вершине альвеолярного отростка. Зубная формула — 16, 55, 13, 11, 21, 23, 65, 26, 36, 75, 74, 73, 83, 84, 84, 46.
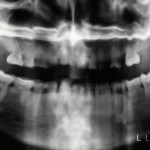
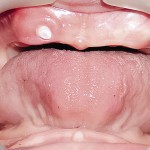
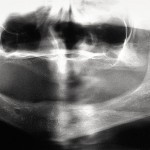
Альвеолярный отросток верхней челюсти и альвеолярная часть нижней челюсти в области отсутствующих зубов гипоплазированны, заостренной формы. Форма верхнего зубного ряда — полуэллипс, нижнего — трапециевидная. Между верхними зубами диастема и тремы, нижние клыки шиповидной формы (рис. 4, 5). Рентгенологически определялись зачатки 17, 15, 25, 27, 37, 34, 33, 43, 47 (рис. 6).
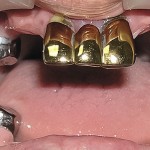
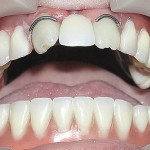
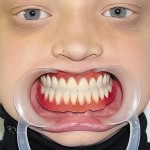
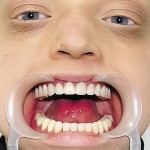
DS: синдром Клоустона, постоянная верхнечелюстная гиподентия и нижнечелюстная олигодентия. Больному ортодонтически устранена диастема между верхними центральными резцами и изготовлены съемные зубные протезы согласно разработанной технологии (рис. 7—10). Адаптация к протезам в течение двух недель, после чего отмечено удовлетворительное функциональное состояние зубочелюстного аппарата. В последующие 3 года больной жалоб не предъявлял, состояние протезов удовлетворительное.
- Рис. 4а. Больной П., до лечения: внешний вид.
- Рис. 4б. Больной П., до лечения: состояние полости рта.
- Рис. 5. Гипсовые модели челюстей больного П.
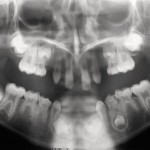
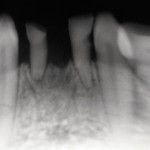
- Рис. 6. Ортопантомограмма больного П.
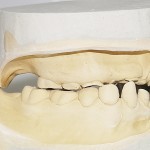
- Рис. 7. Зубные протезы больного П.: верхнечелюстной.
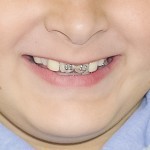
- Рис. 8а. Больной П. после лечения, положение закрытого рта: внешний вид.
- Рис. 8б. Больной П. после лечения, положение закрытого рта: состояние полости рта.
- Рис. 9а. Больной П. после лечения, положение открытого рта: внешний вид.
- Рис. 9б. Больной П. после лечения, положение открытого рта: состояние полости рта.
- Рис. 10. Больной П. после лечения, внешний вид.
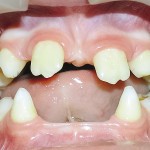
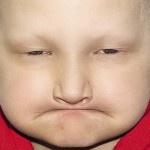
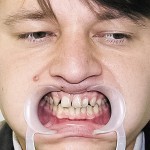
Больная А., 15 лет. Обратилась в связи со стираемостью зубов и эстетическим изъяном лица. Из анамнеза: родители клинически здоровы, к врачу генетику не обращалась, временные зубы прорезались в срок, после чего вскоре отмечалось скалывание эмали и усиленное стирание обнажившегося дентина на верхних зубах. Смена зубов отсутствовала. При внешнем осмотре выявлялось: уменьшение высоты нижнего отдела лица, западение верхней губы и выстояние подбородка вперед, выраженность носогубных и подбородочных складок, опущение углов рта (рис. 11). При пальпации ВНЧС патологические звуковые явления отсутствовали. Открывание рта в полном объеме, не затруднено. Слизистая оболочка полости рта бледно-розовая, умеренно влажная. Прикус прямой.
Смешанная форма патологической стираемости верхних зубов до уровня маргинальной десны. Края эмали верхних зубов острые, поверхность обнаженного дентина блестящая, плоская и гладкая, местами прозрачная, с просвечиванием контуров полости зуба. Межальвеолярная высота и высота нижней трети лица снижены на 5—6 мм (рис. 12, 13). Зубы мало реагировали на механические, химические и температурные раздражители, электровозбудимость пульпы была снижена или отсутствовала. Зубы устойчивы. Зубная формула — 56, 55, 54, 53, 51, 61, 62, 64, 66, 36, 75, 33, 73, 72, 71, 82, 83, 43, 85, 46. Форма верхнего зубного ряда — полукруг, нижнего — парабола (рис. 15). Рентгенологически зачатков постоянных зубов верхних и нижней челюстей не выявлено, полости и каналы временных зубов узкие, местами не проецируемые (рис. 14).
DS: синдром Стентона — Капдепона, верхнечелюстная микрогнатия, полная первичная постоянная верхнечелюстная адентия, постоянная нижнечелюстная олигодентия, патологическая стираемость верхних временных зубов III степени, декомпенсированная форма. Для нормализации пространственного положения нижней челюсти и функции жевательных мышц изготовлена лечебно-диагностическая верхнечелюстная окклюзионная шина и через 3 месяца постоянный съемный зубной протез согласно разработанной технологии, перекрывающий персистентные зубы (рис. 16—18).
При осмотре через 4 года пациентка жалоб не предъявляла, состояние протеза удовлетворительное.
- Рис. 11а. Больная А. до ортопедического лечения: фронтальная проекция.
- Рис. 11б. Больная А. до ортопедического лечения: левая латеральная проекция.
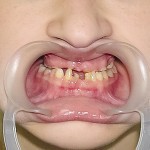
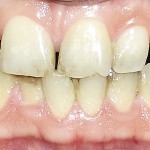
- Рис. 12а. Больная А. до ортопедического лечения, положение закрытого рта: внешний вид.
- Рис. 12б. Больная А. до ортопедического лечения, положение закрытого рта: состояние полости рта.
- Рис. 13а. Больная А. до ортопедического лечения, положение открытого рта: внешний вид.
- Рис. 13б. Больная А. до ортопедического лечения, положение открытого рта: состояние нижнего зубного ряда.
- Рис. 14а. Рентгенологическая характеристика зубочелюстного аппарата больной А.: ортопантомограмма.
- Рис. 14б. Рентгенологическая характеристика зубочелюстного аппарата больной А.: прицельный внутриротовой снимок верхних фронтальных зубов.
- Рис. 14в. Рентгенологическая характеристика зубочелюстного аппарата больной А.: прицельный внутриротовой снимок нижних фронтальных зубов.
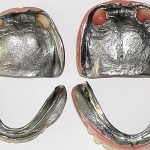
- Рис. 15а. Гипсовые модели челюстей больной А.: левая латеральная проекция в положении центральной окклюзии.
- Рис. 15б. Гипсовые модели челюстей больной А.: фронтальная проекция в положении центральной окклюзии.
- Рис. 15в. Гипсовые модели челюстей больной А.: правая латеральная проекция в положении центральной окклюзии.
- Рис. 15г. Гипсовые модели челюстей больной А.: форма верхнего и нижнего зубных рядов.
- Рис. 16а. Верхний зубной протез больной А.: проекция со стороны полости рта.
- Рис. 16б. Верхний зубной протез больной А.: проекция со стороны протезного ложа.
- Рис. 16в. Верхний зубной протез больной А.: правая фронто-латеральная проекция.
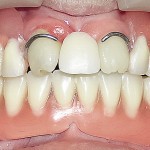
- Рис. 17а. Больная А. после ортопедического лечения: положение закрытого рта.
- Рис. 17б. Больная А. после ортопедического лечения: положение открытого рта.Рис. 17б. Больная А. после ортопедического лечения: положение открытого рта.
- Рис. 18а. Больная А. после ортопедического лечения: фронтальная проекция.Рис. 18а. Больная А. после ортопедического лечения: фронтальная проекция.
- Рис. 18б. Больная А. после ортопедического лечения: левая латеральная проекция.
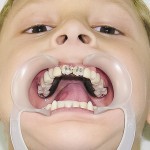
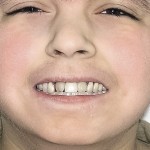
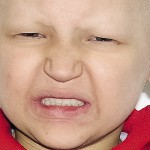
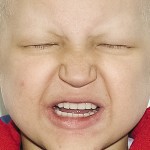
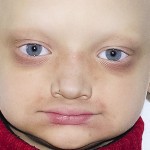
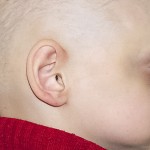
Больной Т., 11 лет. Родители обратились в связи с отсутствием зубов, невозможностью пережевывания пищи и эстетическим изъяном лица у ребенка. Из анамнеза: родился от второй беременности, родился с зубами, мать клинически здорова, у отца постоянная верхнечелюстная и нижнечелюстная олигодентия (рис. 19). Больной находится на учете у врача-генетика по поводу синдрома Корнелии де Ланге. У ребенка олигофрения, потоотделение не нарушено. С целью восстановления жевательной эффективности трижды изготавливались съемные верхнечелюстной и нижнечелюстной зубные протезы из акриловой пластмассы, эффекта не наступило. При внешнем осмотре выявлялось: микробрахиоцефалия, широкие сходящиеся брови, малые размеры носа с открытыми вперед ноздрями, длинные и изогнутые ресницы, низко расположенные аномалийные ушные раковины, низкая линия расположения волос и пушковый волос в лобной области, кожа в периорбитальной области, вокруг носа и рта синюшна с усиленным венозным рисунком, уменьшение высоты нижнего отдела лица, западение верхней губы и выстояние подбородка вперед, выраженность носогубных и подбородочных складок, опущение углов рта (рис. 20).
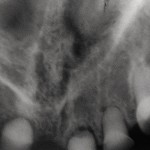
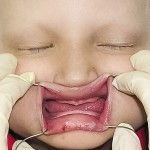
При пальпации ВНЧС патологические звуковые явления отсутствовали. Открывание рта в полном объеме, не затруднено. Зубная формула — 13, 11, 21, 26, 36, 46. Слизистая оболочка полости рта истончена, атрофична, сухая, губные и язычные уздечки, щечные складки прикреплены близко к вершинам альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти, которые гипоплазированны в области отсутствующих зубов и имеют заостренную форму. Небный свод плоский, небный торус выражен, верхнечелюстные альвеолярные бугры не выражены. Форма верхней альвеолярной дуги — полуэллипс, нижней — полукруг (рис. 21). Подвижность 13, 36, 46 зубов третей степени. Рентгенологически зачатков постоянных зубов не выявлено, картина хронического гранулирующего периодонтита 36, 46 зубов (рис. 22).
DS: синдром Корнелии де Ланге, гипоплазия верхней и нижней челюстей, постоянная верхнечелюстная и нижнечелюстная олигодентия. Больному удалены 13, 36, 46 зубы и изготовлены съемные зубные протезы согласно разработанной технологии (рис. 23—28). Адаптация к протезам в течение месяца, после чего отмечено удовлетворительное функциональное состояние зубочелюстного аппарата. В течение последующих 2,5 года больной жалоб не предъявлял, состояние протезов удовлетворительное, через 3 года, в связи с ростом челюстей и уменьшением жевательной эффективности, изготовлены новые зубные протезы. Пациент постоянно пользуется зубными протезами, посещает коррекционную школу.
- Рис. 19а. Отец больного Т.: внешний вид.
- Рис. 19б. Отец больного Т.: состояние полости рта.
- Рис. 20а. Больной Т. до лечения: фронтальная проекция.
- Рис. 20б. Больной Т. до лечения: левая латеральная проекция.
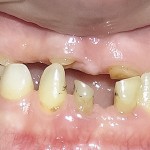
- Рис. 21а. Больной Т. до лечения: внешний вид.
- Рис. 21б. Больной Т. до лечения: состояние полости рта.
- Рис. 22. Ортопантомограмма больного Т.
- Рис. 23а. Больной Т. после хирургической санации полости рта и изготовления металлокерамической коронки на 26 зуб: внешний вид.
- Рис. 23б. Больной Т. после хирургической санации полости рта и изготовления металлокерамической коронки на 26 зуб: состояние полости рта.
- Рис. 24. Гипсовые модели челюстей больного Т.
- Рис. 25а. Зубные протезы больного Т.: проекция со стороны полости рта.
- Рис. 25б. Зубные протезы больного Т.: проекция со стороны протезного ложа.
- Рис. 26а. Больной Т. после лечения, положение закрытого рта: внешний вид.
- Рис. 26б. Верхний зубной протез больного Т.: проекция со стороны протезного ложа.
- Рис. 27а. Больной Т. после лечения, положение открытого рта: внешний вид.
- Рис. 27б. Больной Т. после лечения, положение открытого рта: состояние полости рта.
- Рис. 28а. Больной Т после лечения: фронтальная проекция.
- Рис. 28б. Больной Т после лечения: левая латеральная проекция.
Больной К., 4 лет. Родители обратились в связи с отсутствием зубов, невозможностью пережевывания пищи и эстетическим изъяном лица у ребенка. Из анамнеза: родился от первой беременности в семье с клиническими проявлениями эктодермальной дисплазии у мужчин в четвертом поколении (рис. 29). У матери наблюдалась первичная адентия 12 и 22 зубов, анамалийная форма верхних центральных резцов (зубы Фурнье) (рис. 30). У ребенка нарушено потоотделение, фотофобия, частые респираторные заболевания и бронхиты с астматическим компонентом. К врачу генетику не обращались. Ортопедическое лечение не проводилось.
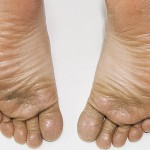
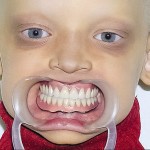
При внешнем осмотре выявлялось: большой высокий лоб с выступающими надбровными дугами и лобными буграми. Гипотрихоз, отсутствие бровей, редкие укороченные ресницы. Увеличенные, деформированные ушные раковины. Западение щек, полнота, выворот верхней и нижней губ с нечетко ограниченной красной каймой. Уменьшение высоты нижнего отдела лица, западение верхней губы и выстояние подбородка вперед, выраженность носогубных и подбородочных складок, опущение углов рта. Истончение, складчатость, мелкоморщинистость, сухость кожи, папулезные высыпания вокруг рта (рис. 31). Ладонно-подошвенный гиперкератоз (рис. 33). Открывание рта в полном объеме, не затруднено. При пальпации ВНЧС патологические звуковые явления отсутствовали. Слизистая оболочка полости рта истончена, атрофична, сухая. Губные и язычные уздечки, щечные складки прикреплены близко к вершине альвеолярного отростка верхней и альвеолярной части нижней челюстей, которые гипоплазированны и имеют заостренную форму. Полная верхнечелюстная и нижнечелюстная адентия, тип беззубой верхней челюсти по Шредеру — III, нижней по Келлеру — IV. Форма верхней и нижней альвеолярных дуг полукруг. Небный свод плоский, верхнечелюстные альвеолярные бугры не выражены (рис. 32). Рентгенологически выявлены зачатки 13 и 23 зубов.
DS: синдром Криста — Сименса — Турена, временная полная первичная верхнечелюстная и нижнечелюстная адентия, постоянная верхнечелюстная олигодентия и полная первичная нижнечелюстная адентия, гипоплазия альвеолярных отростков челюстей. Больному изготовлены полные съемные зубные протезы согласно разработанной технологии (рис. 34). Динамическое наблюдение показало, что адаптация к протезам прошла в течение 30 дней, после чего родители отметили отсутствие жалоб и удовлетворительное функциональное состояние зубочелюстного аппарата ребенка. В последующие сроки наблюдения больной жалоб не предъявлял, состояние протезов удовлетворительное. При осмотре через 2 и 4 года признаки воспаления и прогрессирования атрофии тканей протезного ложа отсутствовали. В связи с ростом челюстей, прорезыванием верхних зубов (рис. 36, 38) и возникшим несоответствием протезов протезному ложу изготовлены новые зубные протезы (рис. 35, 37, 39).
При осмотре в последующие сроки наблюдения больной жалоб не предъявлял, состояние протезов удовлетворительное. Пациент постоянно пользуется зубными протезами, посещает коррекционную школу.
- Рис. 30. Мать больного К.: внешний вид.
- Рис. 31а. Больной К. в возрасте 4 лет до лечения:фронтальная проекция.
- Рис. 31б. Больной К. в возрасте 4 лет до лечения: левая латеральная проекция.
- Рис. 32. Больной К. в возрасте 4 лет до ортопедического лечения: внешний вид и состояние полости рта.
- Рис. 33а. Больной К., гиперкератоз: ладонный.
- Рис. 33б. Больной К., гиперкератоз: подошвенный.
- Рис. 34а. Больной К. в возрасте 4 лет, после ортопедического лечения: фронтальная проекция, положение закрытого рта.
- Рис. 34б. Больной К. в возрасте 4 лет, после ортопедического лечения: фронтальная проекция, положение открытого рта.
- Рис. 34в. Больной К. в возрасте 4 лет, после ортопедического лечения: левая латеральная проекция.
- Рис. 35а. Больной К. в возрасте 6 лет, после ортопедического лечения: положение закрытого рта.
- Рис. 35б. Больной К. в возрасте 6 лет, после ортопедического лечения: положение открытого рта.
- Рис. 35в. Больной К. в возрасте 6 лет, после ортопедического лечения: фронтальная проекция.
- Рис. 35г. Больной К. в возрасте 6 лет, после ортопедического лечения: левая латеральная проекция.
- Рис. 36. Больной К. в возрасте 6 лет, состояние тканей протезного ложа.
- Рис. 37а. Больной К. в возрасте 8 лет, после ортопедического лечения: положение закрытого рта.
- Рис. 37б. Больной К. в возрасте 8 лет, после ортопедического лечения: положение открытого рта.
- Рис. 37в. Больной К. в возрасте 8 лет, после ортопедического лечения: фронтальная проекция.
- Рис. 38. Гипсовые модели челюстей больного К. в возрасте 4 и 8 лет.
- Рис. 39а. Зубные протезы больного К. в возрасте 4 и 8 лет: проекция со стороны ротовой полости.
- Рис. 39б. Зубные протезы больного К. в возрасте 4 и 8 лет: проекция со стороны протезного ложа.
Больной Ю., 6 лет. Родители обратились в связи с отсутствием зубов, невозможностью пережевывания пищи и эстетическим изъяном лица у ребенка. Из анамнеза: родился от первой беременности, родители клинически здоровы, у отца первичная адентия 12 зуба (рис. 40). У ребенка нарушено потоотделение, частые респираторные заболевания, риниты и гаймориты. Больной находится на учете у врача-генетика по поводу эктодермальной дисплазии (синдром Криста — Сименса — Турена). С целью восстановления жевательной эффективности дважды изготавливали полные съемные зубные протезы из акриловой пластмассы, эффекта не наступило. При внешнем осмотре выявлялось: большой высокий лоб с выступающими надбровными дугами и лобными буграми. Гипотрихоз, редкость, укороченность бровей и ресниц.
Западение переносицы, гипоплазия, уменьшение размеров носа. Увеличенные, деформированные ушные раковины. Западение щек, полнота, выворот верхней и нижней губы с нечетко ограниченной красной каймой. Уменьшение высоты нижнего отдела лица, западение верхней губы и выстояние подбородка вперед. Выраженность носогубных и подбородочных складок, опущение углов рта. Истончение, складчатость, мелкоморщинистость, сухость, гиперпигментированность, особенно в периорбитальных зонах и вокруг рта, кожи, папулезные высыпания вокруг рта (рис. 41 а, б). Отсутствие сосков молочных желез (рис. 43а). Ладонно-подошвенный гиперкератоз (рис. 43б,в). Открывание рта в полном объеме, не затруднено. При пальпации ВНЧС патологические звуковые явления отсутствовали. Слизистая оболочка полости рта истончена, атрофична, сухая.
Губные и язычные уздечки, щечные складки прикреплены близко к вершине альвеолярного отростка верхней и альвеолярной части нижней челюстей, которые гипоплазированны и имеют заостренную форму. Полная верхнечелюстная и нижнечелюстная адентия, тип беззубой верхней челюсти по Шредеру — III, нижней по Келлеру — IV. Форма верхней и нижней альвеолярных дуг полукруг. Небный свод плоский, верхнечелюстные альвеолярные бугры не выражены (рис. 41в).
Рентгенологически зачатков временных и постоянных зубов не выявлено (рис. 42).
Диагноз: синдром Криста — Сименса — Турена, полная первичная временная и постоянная верхнечелюстная и нижнечелюстная адентия, гипоплазия альвеолярных отростков челюстей. Больному изготовлены полные съемные зубные протезы согласно разработанной технологии (рис. 44). Динамическое наблюдение показало, что адаптация к протезам прошла в течение 20 дней, после чего родители отметили отсутствие жалоб и удовлетворительное функциональное состояние зубочелюстного аппарата ребенка. В последующие сроки наблюдения больной жалоб не предъявлял, состояние протезов удовлетворительное. При осмотре через 2 и 4 года признаки воспаления и прогрессирования атрофии тканей протезного ложа отсутствовали. В связи с ростом челюстей (рис. 47) и возникшим несоответствием протезов протезному ложу изготовлены новые зубные протезы (рис. 45, 46, 48).
При осмотре в последующие сроки наблюдения больной жалоб не предъявлял, состояние протезов удовлетворительное. Пациент постоянно пользуется зубными протезами, посещает общеобразовательную школу.
- Рис. 40а. Отец больного Ю.: внешний вид.
- Рис. 40б. Отец больного Ю.: состояние полости рта.
- Рис. 41а. Больной Ю. в возрасте 6 лет, до ортопедического лечения: фронтальная проекция.
- Рис. 41б. Больной Ю. в возрасте 6 лет, до ортопедического лечения: правая латеральная проекция.
- Рис. 41в. Больной Ю. в возрасте 6 лет, до ортопедического лечения: состояние полости рта.
- Рис. 42. Рентгенологическая характеристика больного Ю.: ортопантомограмма.
- Рис. 43а. Больной Ю. Внешние клинические проявления заболевания: отсутствие сосков молочных желез.
- Рис. 43б. Больной Ю. Внешние клинические проявления заболевания: ладонный гиперкератоз.
- Рис. 43в. Больной Ю. Внешние клинические проявления заболевания: подошвенный гиперкератоз.
- Рис. 44а. Больной Ю. в возрасте 6 лет, после ортопедического лечения: положение закрытого рта.
- Рис. 44б. Больной Ю. в возрасте 6 лет, после ортопедического лечения: положение открытого рта.
- Рис. 44в. Больной Ю. в возрасте 6 лет, после ортопедического лечения: фронтальная проекция.
- Рис. 44г. Больной Ю. в возрасте 6 лет, после ортопедического лечения: правая латеральная проекция.
- Рис. 45а. Больной Ю. в возрасте 8 лет, после ортопедического лечения: положение закрытого рта.
- Рис. 45б. Больной Ю. в возрасте 8 лет, после ортопедического лечения: положение открытого рта.
- Рис. 45в. Больной Ю. в возрасте 8 лет, после ортопедического лечения: фронтальная проекция.
- Рис. 45г. Больной Ю. в возрасте 8 лет, после ортопедического лечения: правая латеральная проекция.
- Рис. 46а. Больной Ю. в возрасте 10 лет, после ортопедического лечения: положение закрытого рта.
- Рис. 46б. Больной Ю. в возрасте 10 лет, после ортопедического лечения: положение открытого рта.
- Рис. 46в. Больной Ю. в возрасте 10 лет, после ортопедического лечения: фронтальная проекция.
- Рис. 46г. Больной Ю. в возрасте 10 лет, после ортопедического лечения: правая латеральная проекция.
- Рис. 47. Гипсовые модели челюстей больного Ю. в возрасте 6, 8 и 10 лет.
- Рис. 48а. Зубные протезы больного Ю. в возрасте 6, 8 и 10 лет: проекция со стороны ротовой полости.
- Рис. 48б. Зубные протезы больного Ю. в возрасте 6, 8 и 10 лет: проекция со стороны протезного ложа.
Таким образом, применение материалов с памятью формы в соответствии с разработанными технологиями зубного протезирования позволило на качественно новом уровне повысить эффективность ортопедического лечения больных детского и подросткового возраста с врожденной адентией.
Особенности изготовления базиса протеза, исключая контакт пластмассы с опорными тканями протезного ложа, и минимальная усадка литейного стоматологического сплава «Титанид», обеспечивают точность соответствия протеза протезному ложу. Отсутствие макросдвигов на поверхности соприкосновения конструкции с опорными тканями дает возможность равномерному распределению жевательной нагрузки на мало, средне и хорошо податливые ткани протезного ложа, увеличивая эффективную площадь опорных структур, при этом сверхэластичные свойства никелида титана способствуют демпфированию воспринимаемой нагрузки и гармоничному функционированию зубного протеза в организме, замещая отсутствующие анатомические структуры. Эластическое поведение кламмерной системы обеспечивает беспрепятственное наложение, фиксацию и снятие протеза, в том числе в условиях дистопии зубов, предотвращает травматическую перегрузку, напряжение в пародонте опорных зубов и, как следствие, их последующую патологическую подвижность, а повышенная сопротивляемость усталости материала при длительных разновекторных деформациях повышает надежность, срок службы протеза при сохранении достигнутой ретенционной стабильности.
Все вышеотмеченное, в совокупности с биосовместимостью никелида титана с тканями организма, предотвращает воспаление и прогрессирование атрофии тканей протезного ложа, а также стимулирует возрастной рост челюстей.
Список литературы находится в редакции.