Особенности применения костного блока, взятого из зоны скуло-альвеолярного контрфорса
А. А. Долгалев
д. м. н., заведующий кафедрой стоматологии НОУ ВПО «Ставропольский институт непрерывного медицинского и фармацевтического образования» (Ставрополь)
Е. М. Бойко
главный врач ООО «Стоматологическая клиника «Садко» (Пятигорск)
Дефицит кости в челюстно-лицевой области является ситуацией, с которой стоматолог-хирург ежедневно сталкивается на приеме. Такие состояния, как атрофия кости в области верхнечелюстной пазухи, альвеолярного гребня, внутрикостные дефекты челюстей, лунок зубов, дефекты кортикальной пластинки в виде дегисценции и фенестрации, фуркационные дефекты, требуют того или иного вида костной аугментации. При установке имплантатов стоматолог-хирург чаще всего сталкивается с дефицитом кости в области альвеолярного гребня.
В соответствии с классификацией Cawood J. I. & Howell R. A., 1998, 4—6-й классы атрофии альвеолярного гребня требуют костной аугментации не только по горизонтали, но и по вертикали.
На сегодняшний день для реконструкции костных дефектов предложены разнообразные формы и виды костнозамещающих материалов. Для замещения твердых тканей, в дополнение к аутотканям, применяются материалы иного происхождения. Аллокость, ксенографт (денатурированная бычья или свиная кость), биоактивное стекло (коралловые структуры), синтетические заменители кости, такие как гидроксиапатит, трикальцийфосфат, являются возможными альтернативными материалами для использования при аугментации твердых тканей.
Типичные внеротовые донорские зоны — это: гребень подвздошной кости, теменная кость, большеберцовая кость, ребро. С одной стороны, внеротовые донорские зоны позволяют сделать забор кости больших объемов, но, с другой стороны, такие операции требуют проведения общей анестезии, пребывания пациента в стационаре, что делает невозможным применение таких технологий в амбулаторной стоматологической практике.
Забор кости из внутриротовых донорских зон, как правило, не требует проведения наркоза и осуществляется на амбулаторном приеме. Наиболее известными внутриротовыми донорскими зонами являются подбородочный симфиз, зона наружной косой линии нижней челюсти, бугры верхней челюсти. Но забор из этих зон сопряжен с рядом сложностей. Осложнением при заборе кости из области подбородочного симфиза может быть нарушение тактильной чувствительности в области подбородка и косметические дефекты. Забор кости из области наружной косой линии связан с риском повреждения нижнечелюстного нерва, кроме того, сам блок, как правило, является гомогенным, содержащим только кортикальную кость, что существенно ограничивает применение такого блока. Объем кости, взятой в области бугра, очень ограничен и может применяться лишь при малых костных дефектах. Кроме того, забор кости в области бугра приводит к деформации альвеолярного гребня в этой зоне.
Цель нашей работы — продемонстрировать преимущества донорской зоны, описания которой мы не встречали в отечественной литературе. В 2007 году Nils-Claudius Gellrich описал методику забора и применения костного блока, взятого из зоны скулоальвеолярного контрфорса. В наших работах мы несколько видоизменили авторскую методику.
Материалы и методы клинического исследования. В основу настоящего исследования положен клинический анализ результатов применения костного блока, взятого из зоны скулоальвеолярного контрфорса у 8 человек (4 мужчин и 4 женщины) (2011—2013).
Возраст больных составлял от 22 до 48 лет. При этом с дефектами в области фронтального отдела верхней челюсти было 3 пациента, с атрофией альвеолярного гребня 4-го класса по Миш (гребень в виде лезвия ножа) в боковых отделах верхней челюсти было 2 пациента, с седловидными дефектами верхней челюсти (5-й класс) было четыре пациента.
Для выполнения поставленных задач проводили клиническое и лабораторное обследование пациентов, рентгенологическое исследование зубов и челюстей (прицельные внутриротовые снимки, ортопантомограммы, компьютерные томограммы с трехмерной реконструкцией изображения).
Вопрос о размере забираемого блока решался на основании моделирования ситуации, диктуемой условиями в полости рта и состоянием костной ткани воспринимающего ложа. Для этого на моделях определяли величину и топографию дефекта альвеолярного гребня, степень атрофии альвеолярного отростка, вид прикуса, форму окклюзионной поверхности и т. д. А при обследовании с помощью компьютерной томографии оценивали следующие показатели:
- состояние челюстных костей и плотность костной ткани в донорской и реципиентной зонах, характер трабекулярного рисунка и наличие замыкающей пластинки;
- высоту и толщину альвеолярного отростка верхней челюсти по отношению к дну альвеолярной бухты верхнечелюстной пазухи;
- состояние краевых отделов альвеолярного отростка вокруг сохранившихся зубов;
- форму элементов височно-нижнечелюстного сустава.
В предоперационном периоде проводили тщательную санацию полости рта и необходимую ортопедическую подготовку. При этом учитывали будущую локализацию имплантата и его супраструктуры и проводилась она той же бригадой (ортопед — зубной техник), которая осуществляла протезирование после операции дентальной имплантации.
После проведенных исследований и определения диагноза составляли план лечения, включающий операцию костной аугментации, имплантации с последующим ортопедическим лечением.
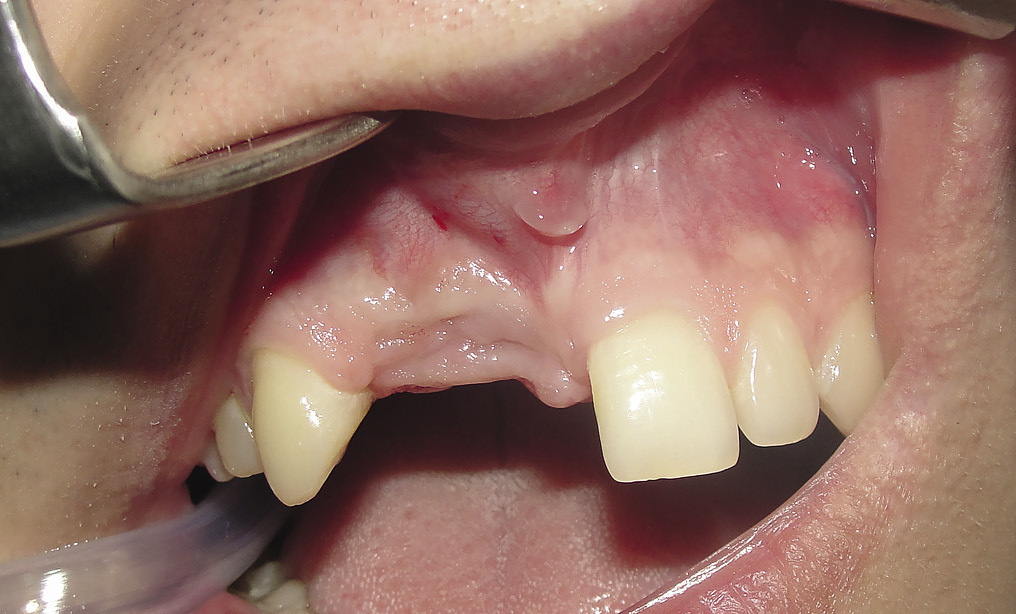
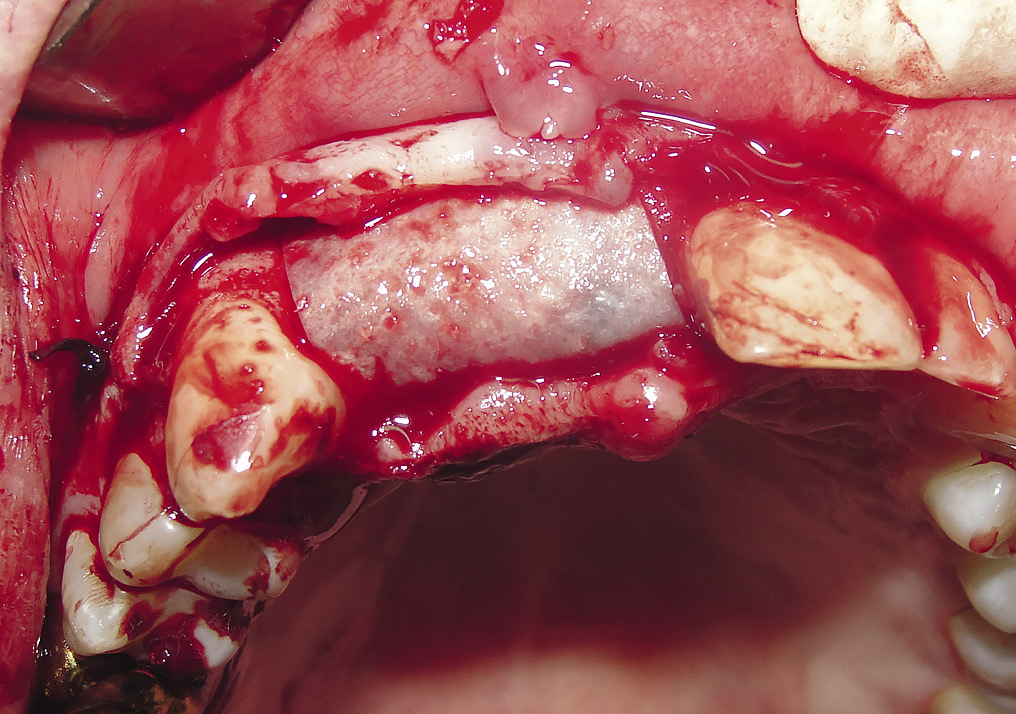
Операция начиналась с визуальной оценки костного дефекта (рис. 1, 2).
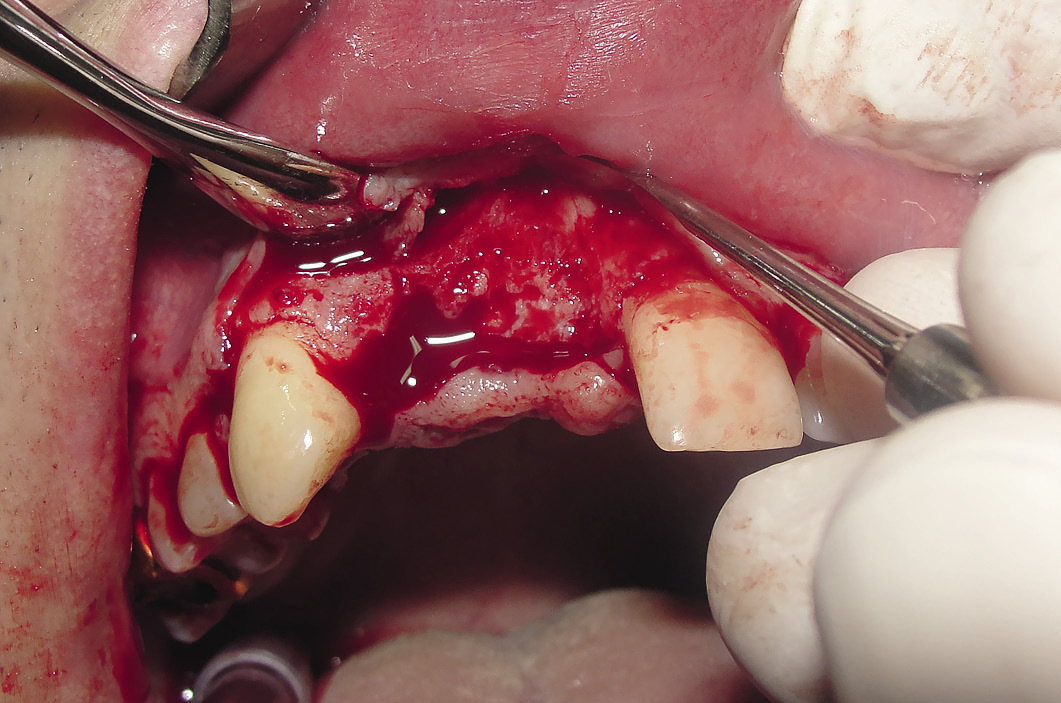
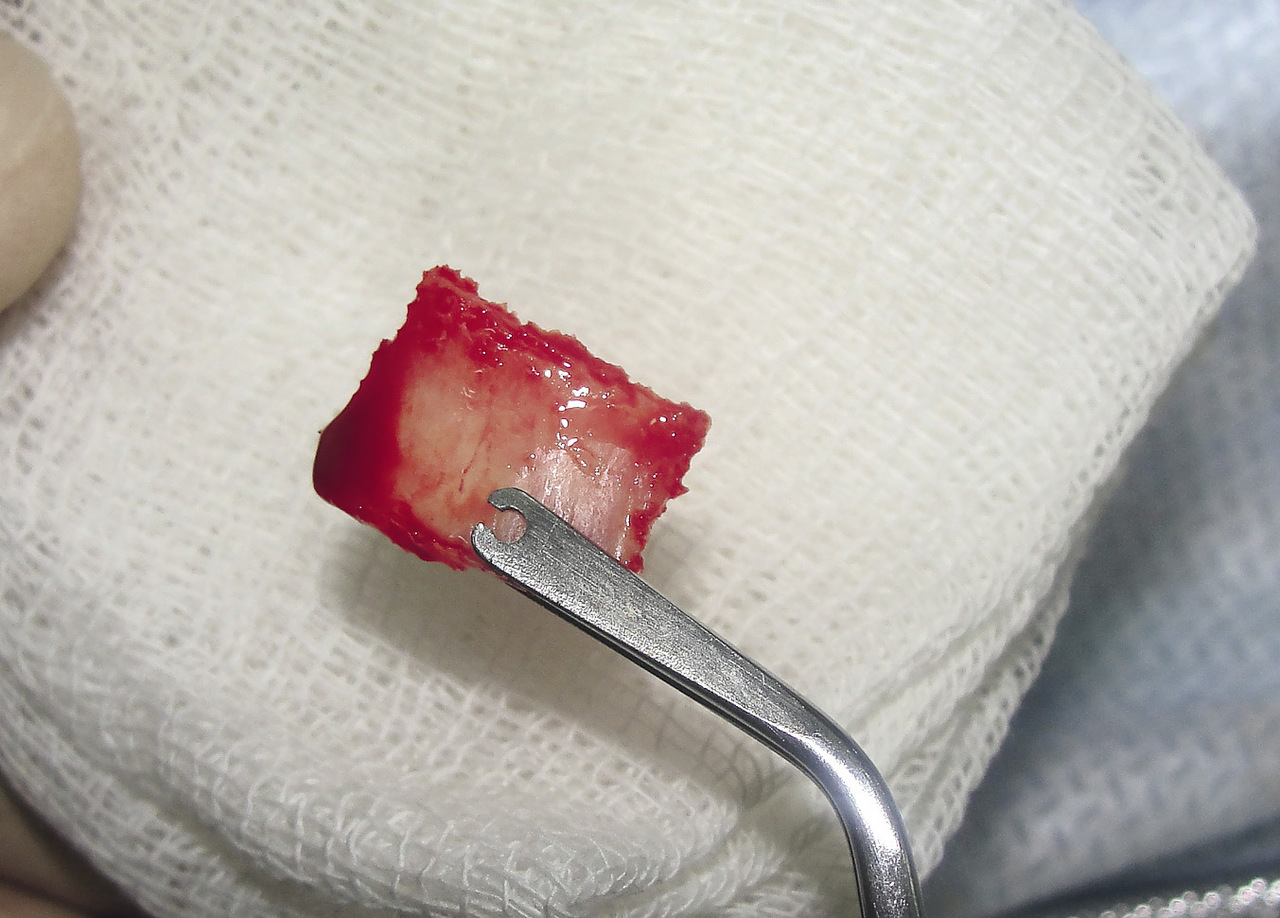
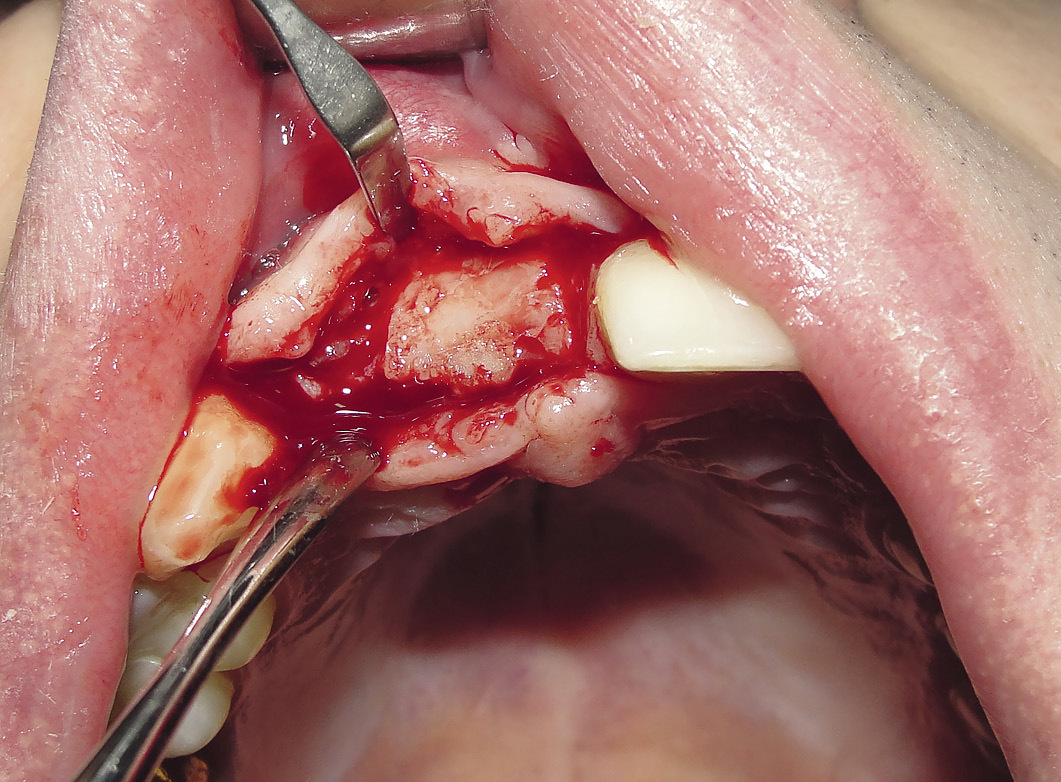
Забор блока осуществляли по следующей методике: с помощью пьезохирургической техники производился забор кортикального костного трансплантата размером 1,5х2,0х0,5 см из зоны скулоальвеолярного контрфорса (рис. 3, 4).
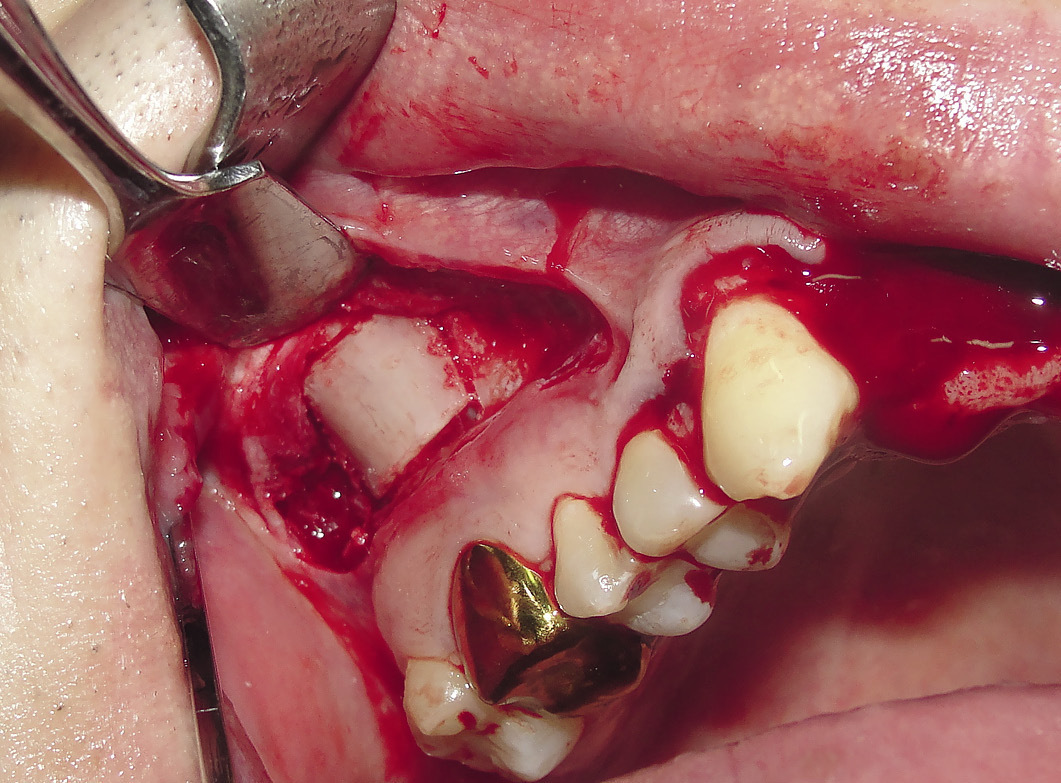
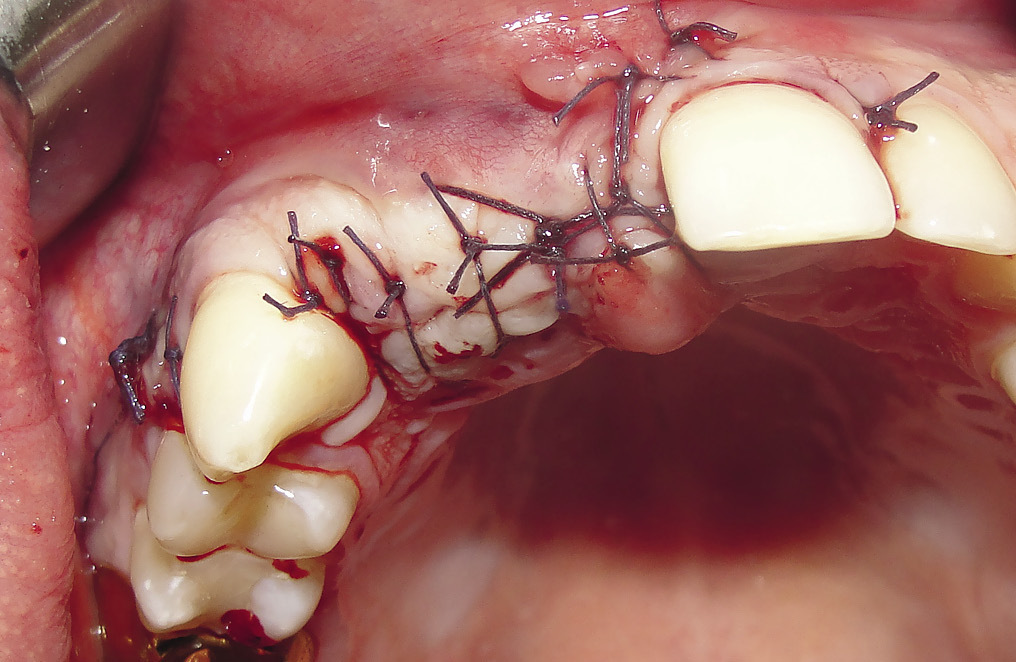
Дном донорской раны при этом является мембрана Шнайдера. При данной технике забора блока риск перфорации мембраны Шнайдера сведен к минимуму. Проводилось скелетирование зоны дефекта. Костный трансплантат фиксировался с помощью мини-винтов. Зазоры между трансплантатом и ложем заполнялись алло- или аутостружкой. Зона аугментации закрывалась коллагеновой мембраной (рис. 5), накладывались швы (рис. 6).
В послеоперационном периоде отмечался умеренный отек мягких тканей, анальгетики применялись не более 2 дней, пациенты чувствовали себя удовлетворительно.
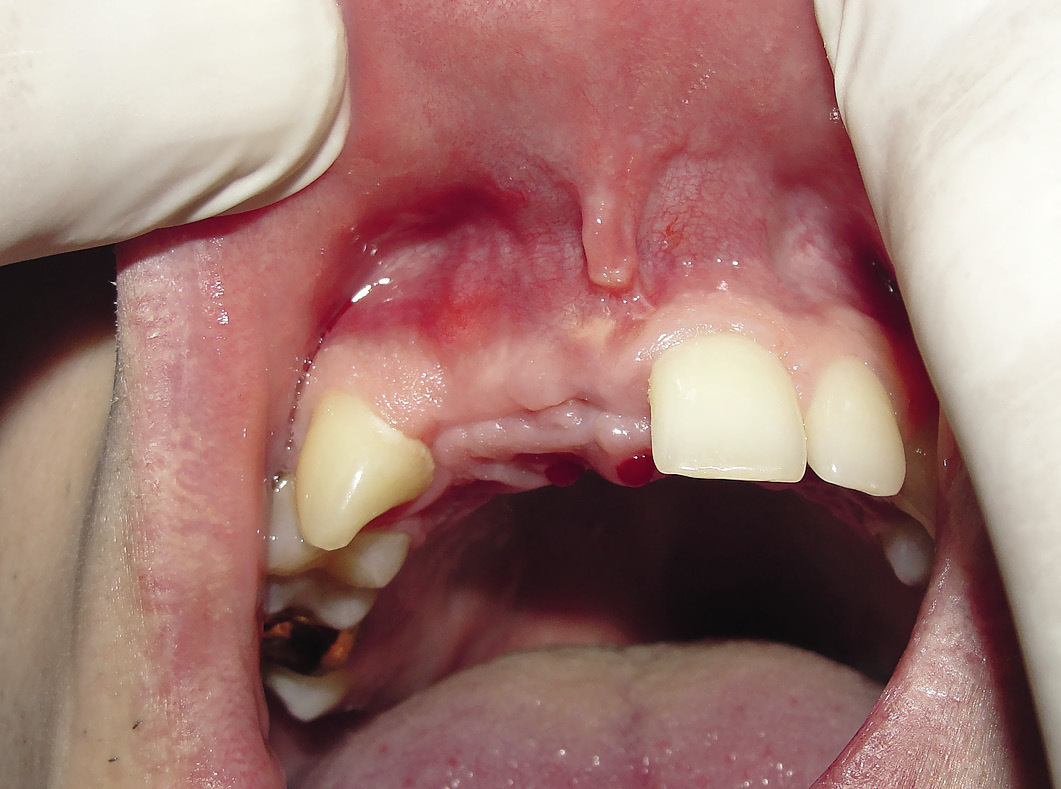
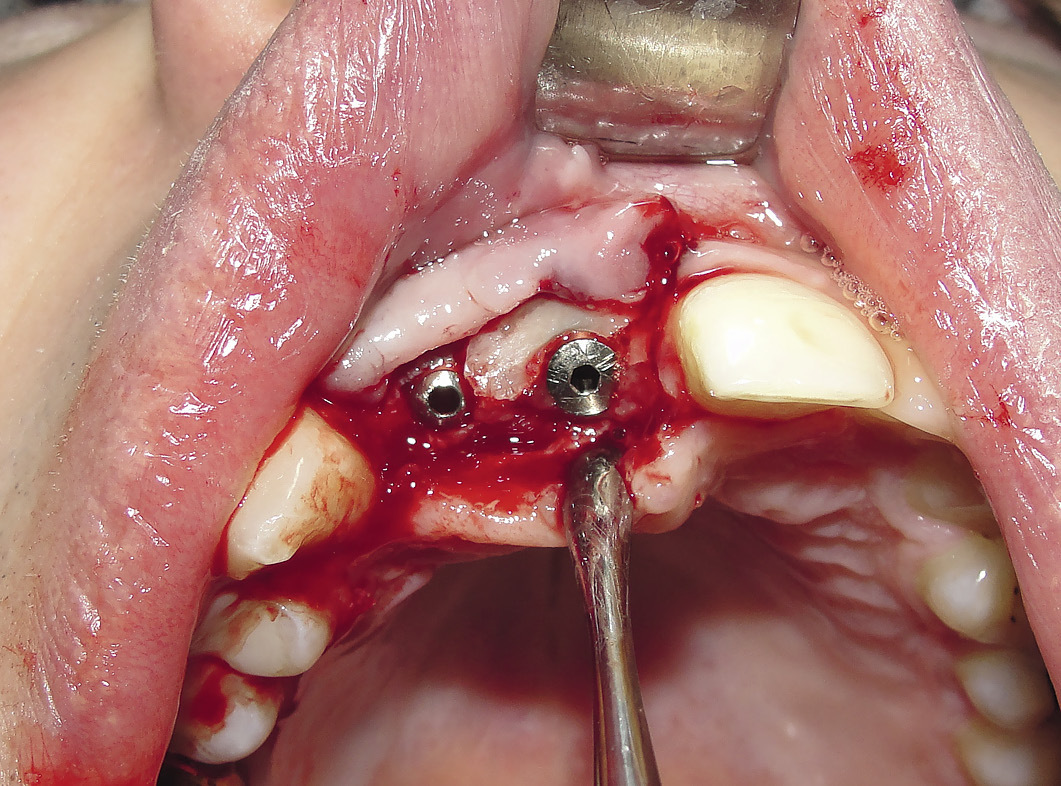
Спустя 3 месяца после аугментации устанавливались имплантаты по двухэтапной методике. При установке имплантатов отмечалось хорошее приживление костных блоков с сохранением объема и формы аугментата (рис. 7, 8). Во время этой операции удалялись мини-винты. Имплантаты устанавливались диаметром до 4,5 мм, длиной до 11 мм (рис. 9).
Заключение
Зона скулоальвеолярного контрфорса предоставляет возможность забора кости естественной выпуклой формы, которая идеально подходит для восстановления как переднего, так и боковых отделов альвеолярного отростка верхней челюсти. При данной методике аугментация возможна как по горизонтали так и по вертикали. Использование пьезохирургической техники сводит к минимуму риск хирургических осложнений.
К тому же данная техника менее травматична, показывает меньшую болезненность и исключены контрактуры. При данной методике пациенты практически не испытывают дискомфорта в послеоперационном периоде. Применение аллогенного костного материала и коллагеновой мембраны предотвращает раннюю резорбцию аутографта. Согласно нашему обзору отечественной литературы, никакая предыдущая публикация не рассматривала область скулоальвеолярного контрфорса как донорскую зону для ограниченной костной аугментации.
Список литературы находится в редакции