Полный цифровой протокол имплантации в дистальном отделе
Тим Джода (Tim Joda)
профессор, доктор стоматологии (Швейцария)
Марко Феррари (Marco Ferrari)
профессор (Италия)
Правильное позиционирование имплантата является ключевым фактором успешного протезирования в дальнейшем. В этом контексте компьютер-ассистированная имплантация (Computer-Assisted Implant Dentistry (CAID)) является мощным инструментом для планирования лечения, проведения хирургического и ортопедического этапов.
В основе полного цифрового протокола имплантации лежит использование CAD/CAM-реставраций в сочетании с фрезеруемыми абатментами, а также обратное планирование и использование 3D-снимков и сканирование рабочей области, что позволяет визуализировать готовую работу и гарантирует предсказуемость результата [1]. Все это упрощает ортопедический этап и позволяет избежать длительных зуботехнических работ, а также улучшает качество конечной конструкции [2].
Ниже приведен клинический случай, который пошагово демонстрирует цифровой протокол установки одиночного имплантата в дистальном отделе. Все этапы лечения, включая изготовление индивидуальной ортопедической конструкции, плавно перетекают от одного к другому.
Клинический случай
Пациент, мужчина 32 года, обратился в наше отделение для протезирования одиночной коронкой с опорой на имплантат. После удаления второго молочного моляра стоматологом общей практики пациенту был поставлен диагноз «агенезия 45 зуба».
Планирование имплантации и протезирования выполнялось в рамках полного цифрового протокола CAID:
Шаг 1. Сбор цифровых данных.
Шаг 2. Виртуальное планирование.
Шаг 3. Имплантация с помощью шаблона.
Шаг 4. Цифровой оттиск.
Шаг 5. Планирование конструкции с помощью CAD/CAM.
Шаг 6. Фрезерование конструкции с помощью CAD/CAM.
Шаг 7. Индивидуализация конструкции.
Шаг 8. Фиксация конструкции в полости рта.
Шаг 1: сбор данных
Чтобы оцифровать ситуацию, в полости рта пациента были проведены осмотр, КЛКТ и 3D-сканирование, на основе собранных данных были получены DICOM в STL-файлы. Мы обошлись без изготовления реальных моделей и применения трафаретов для радиографических снимков.
Шаг 2: планирование
DICOM-файл был загружен в программу для планирования имплантации (coDiagnostiX, Dental Wings, Монреаль, Канада). Первым делом были размечены окклюзионная плоскость и расположение нижнечелюстного канала. Затем в эту же программу был загружен STL-файл и с помощью автоматического алгоритма, методом сопоставления точек, файлы были наложены друг на друга.
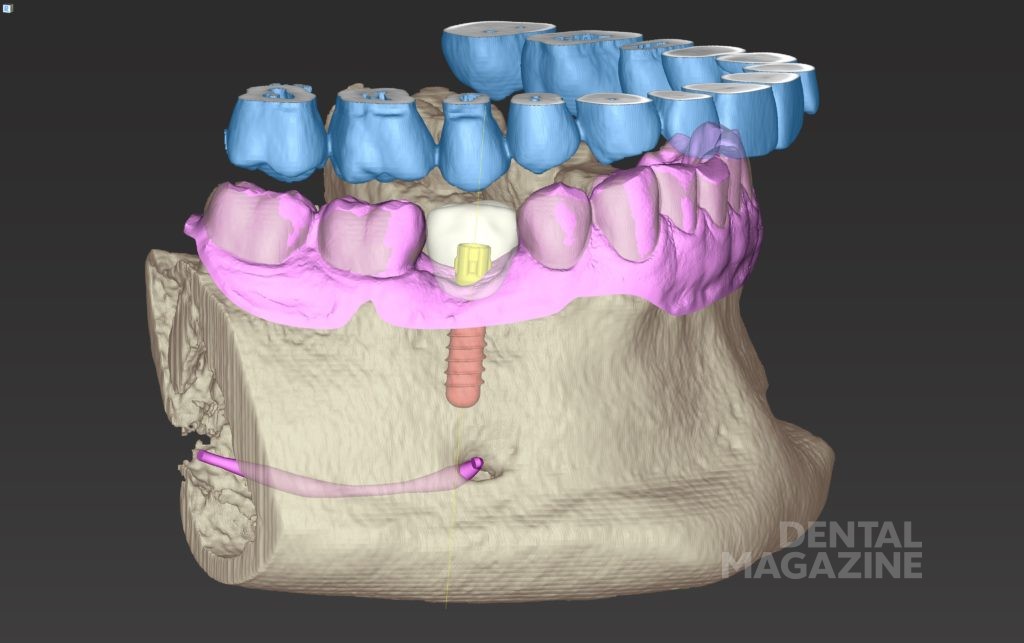
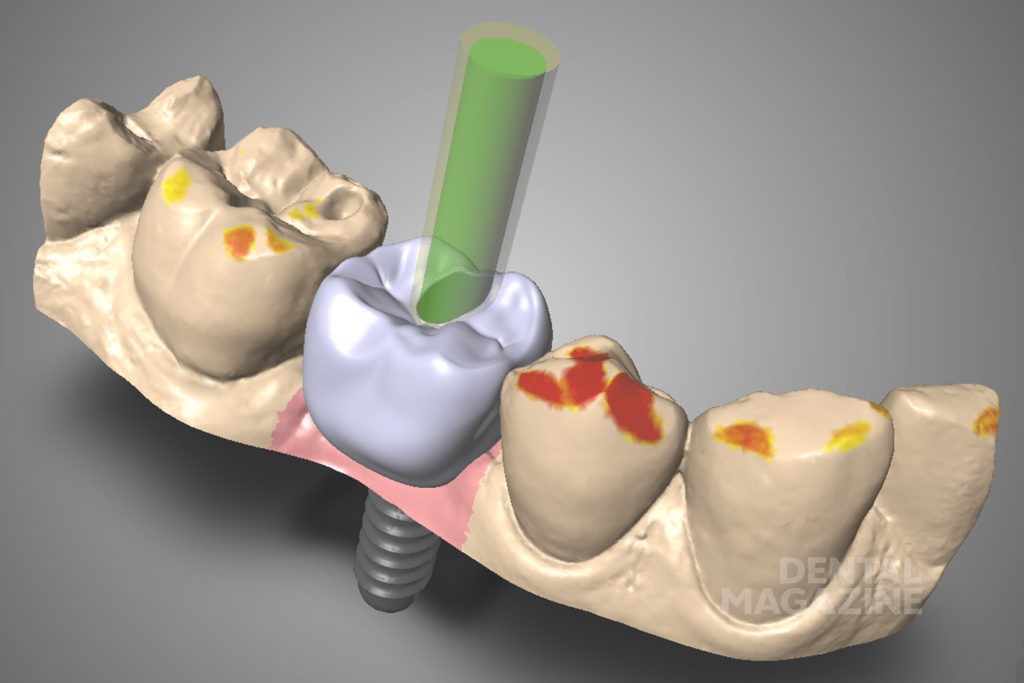
Оптимальное расположение виртуального имплантата и изготовление правильного хирургического шаблона были достигнуты благодаря обратному планированию, исходя из расположения будущей реставрации (рис. 1).
В завершение этапа планирования хирургический шаблон на основе имеющегося STL-файла распечатывался на 3D-принтере без необходимости изготовления реальной модели челюсти.
Программа для планирования имплантации составила протокол сверления с указанием последовательности смены инструментов для безопасной и предсказуемой имплантации.
Шаг 3: хирургический этап
Хирургический протокол включал последовательное сверление с использованием шаблона и установку имплантата 4.1 x 12 мм (Straumann Soft Tissue Level). Согласно виртуальному планированию, использование шаблона обеспечивает безопасность, предсказуемость и упорядочивает рабочий процесс.
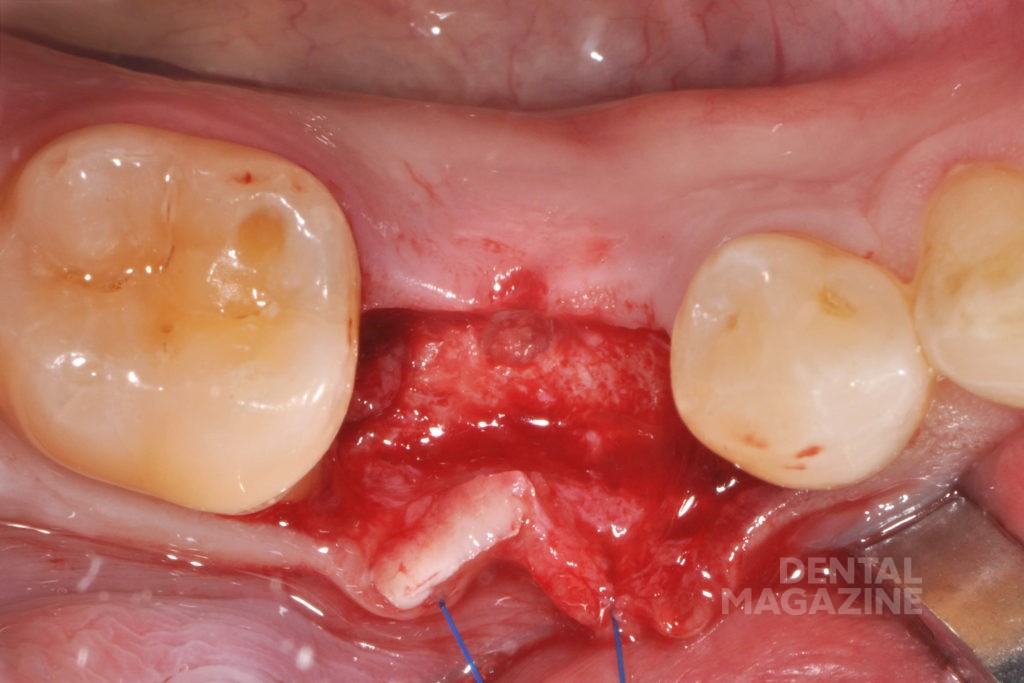
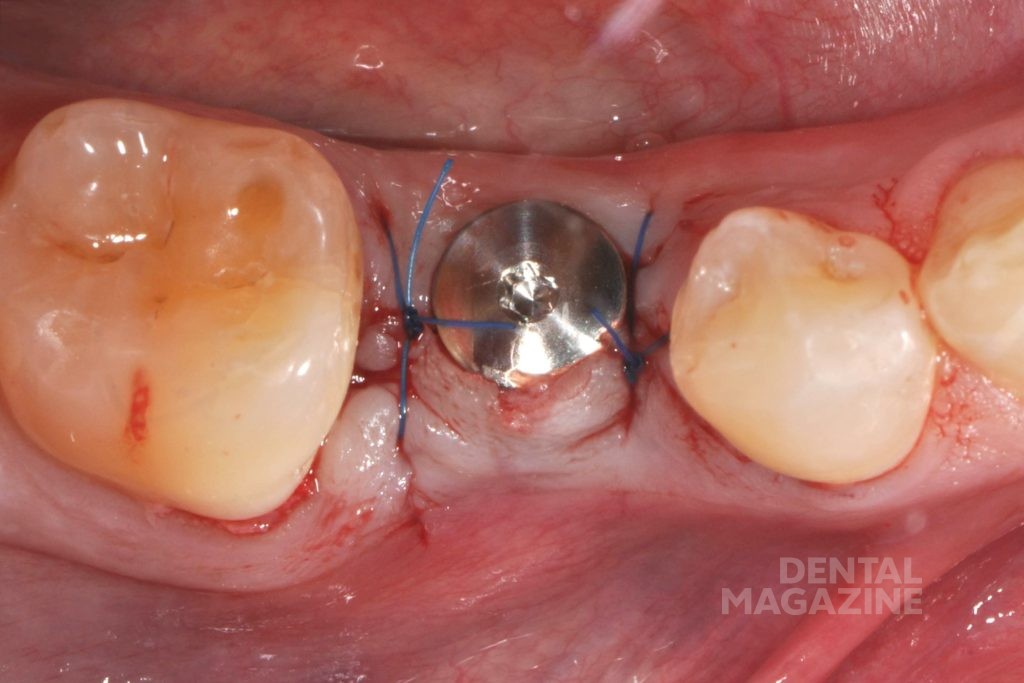
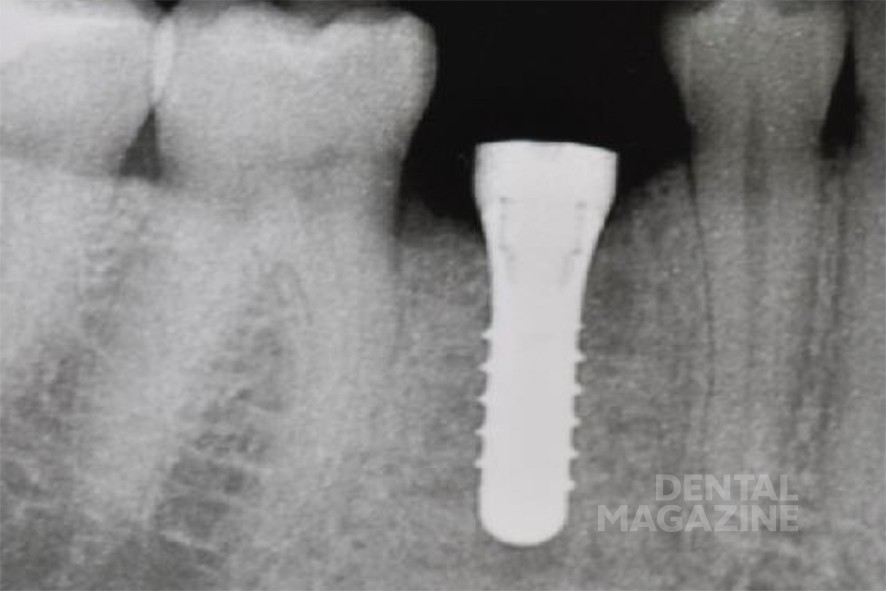
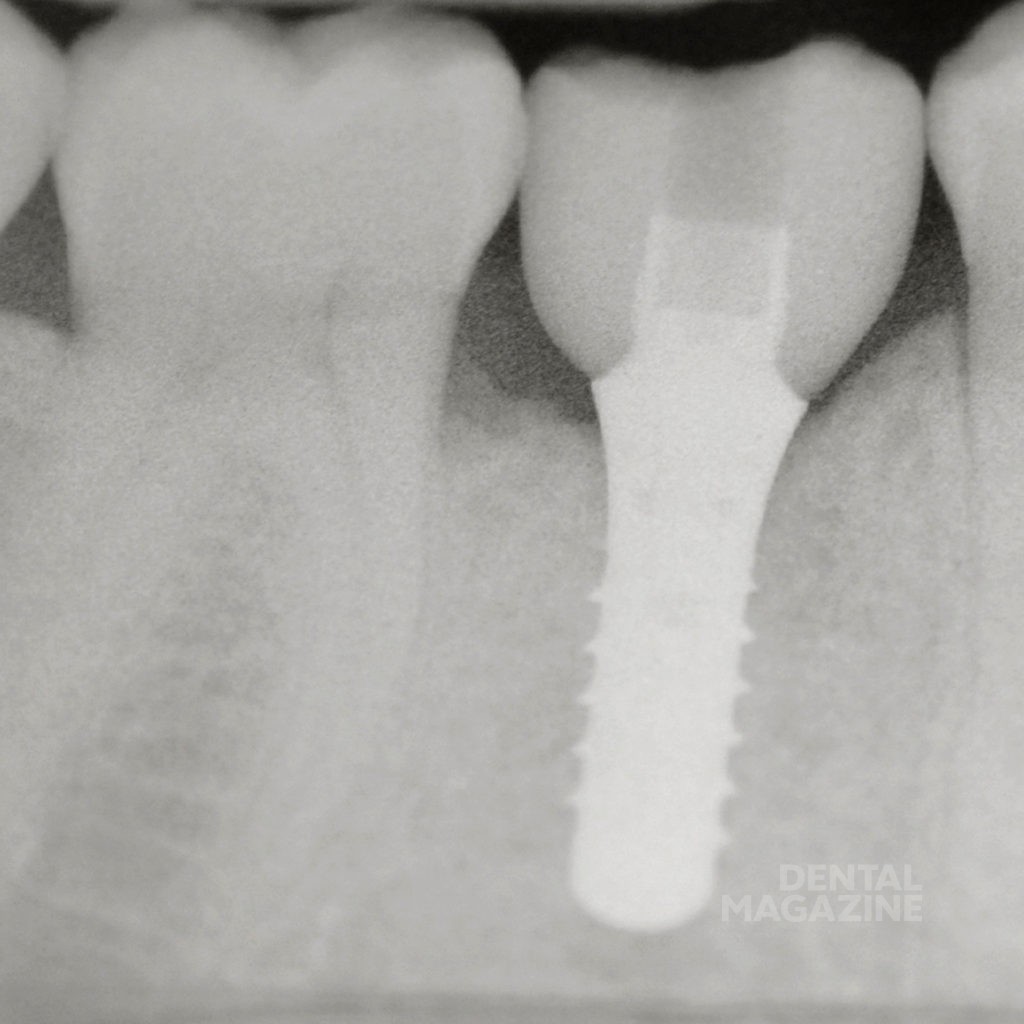
Перед имплантацией плотность прилегания шаблона проверили в полости рта пациента. После анестезии и откидывания слизисто-надкостничного лоскута создали ложе будущего имплантата с помощью последовательной смены втулок шаблона и сверл. Для верификации правильного направления при остеотомии использовали глубиномер. На этом этапе может быть выявлено и исправлено отклонение от заданной траектории имплантата. Установка имплантата производилась через втулку диаметром 5 мм. Послеоперационный снимок показал правильное положение имплантата и достаточное расстояние по отношению к нижнечелюстному каналу и соседним зубам (рис. 2).
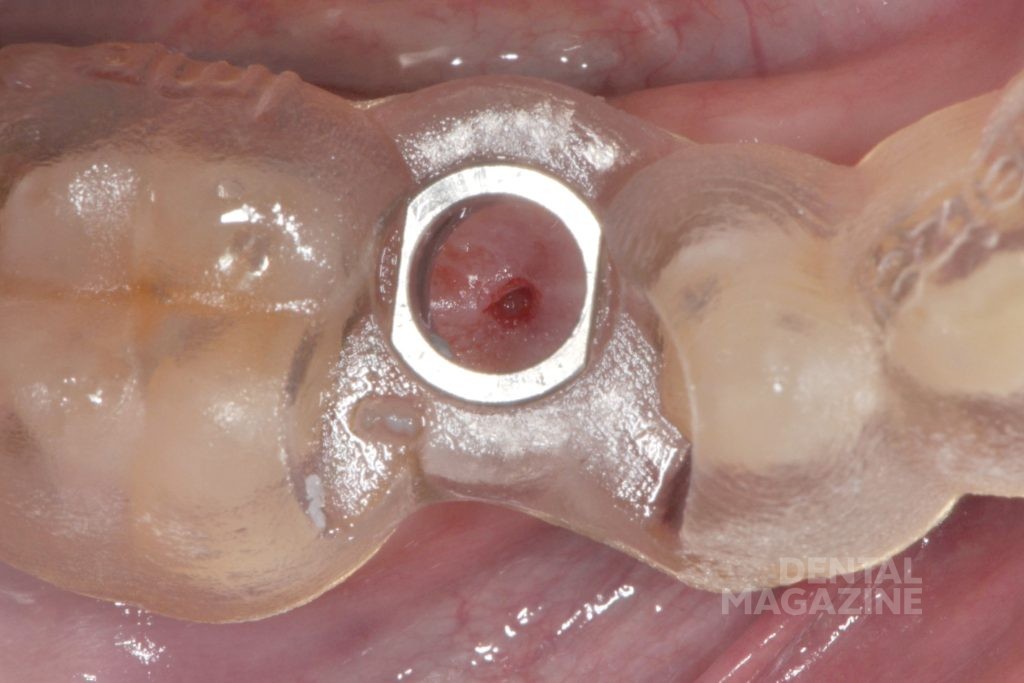
Рис. 2а. Исходная клиническая ситуация в полости рта с установленным шаблоном для имплантации в области 45 зуба.
Шаг 4: цифровой оттиск
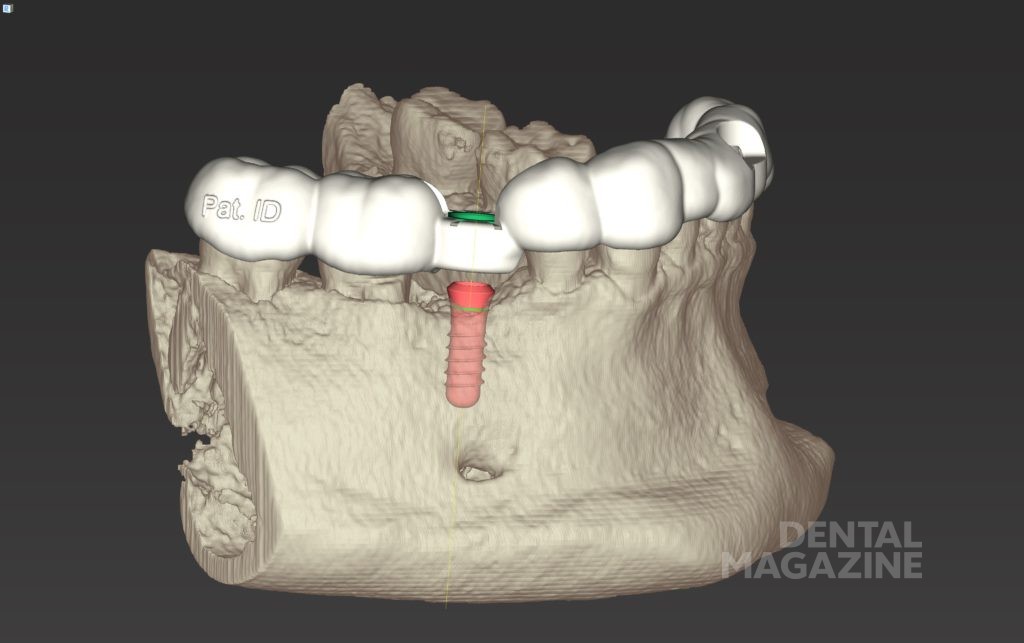
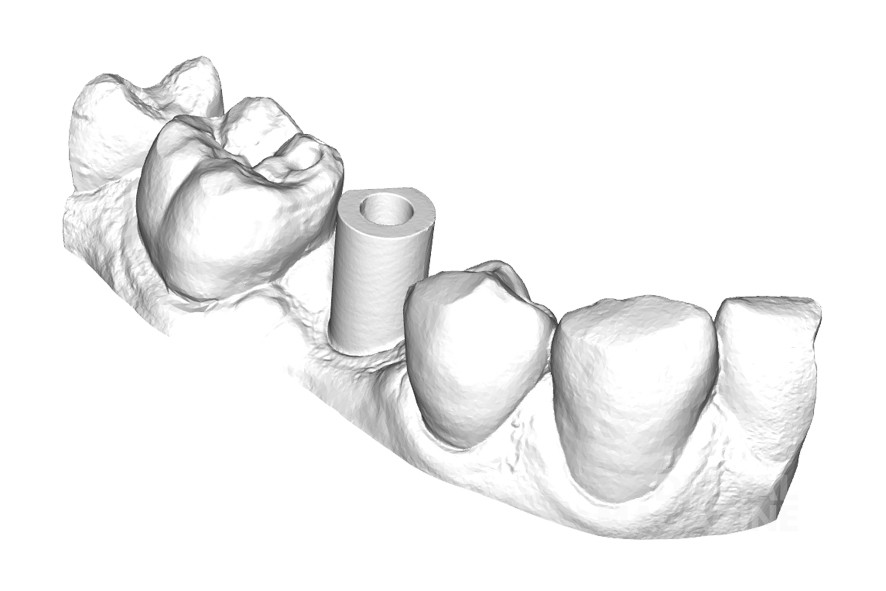
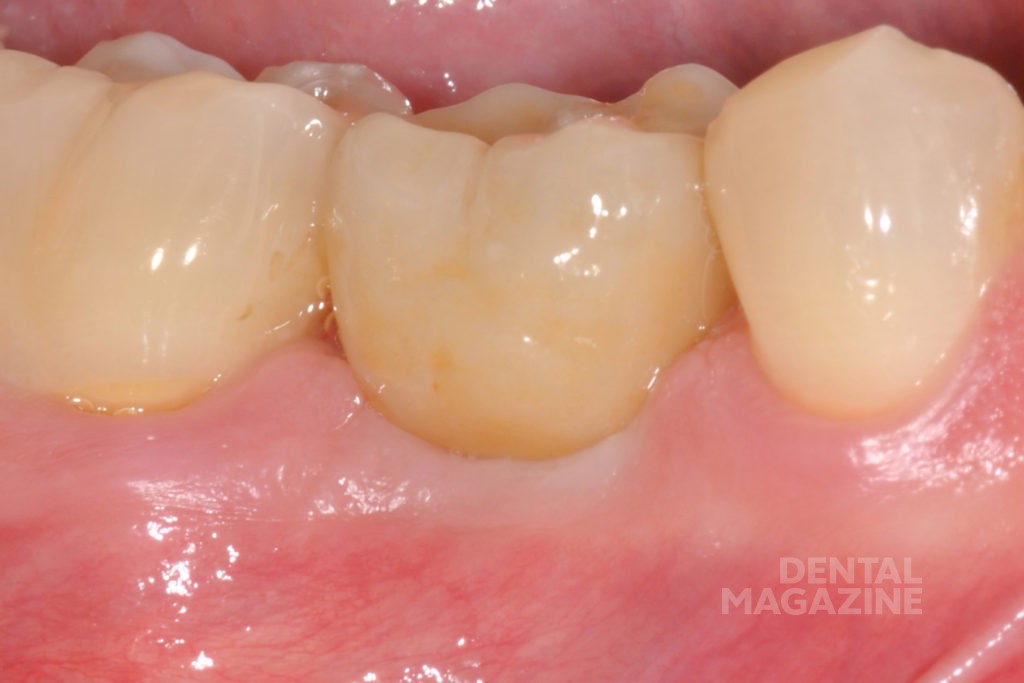
Ортопедический и зуботехнический этапы были оцифрованы благодаря использованию сканера IOS (TRIOS Pod, 3Shape) и CAD/CAM-фрезерованию стандартных титановых абатментов (Variobase RN, Straumann). После имплантации сканировали слизистую вокруг имплантата и соседние зубы в пределах квадранта. Был установлен и отсканирован сканмаркер. Были отсканированы антагонисты и проведена цифровая регистрация прикуса (рис. 3).
Шаг 5: дизайн коронки
В качестве реставрации был выбран фрезеруемый титановый абатмент и коронка с винтовой фиксацией из дисиликата лития (LS2) (n!ce® CAD, Straumann). Все анатомические контуры коронки были созданы на основании STL-файла, без использования реальных моделей. Межзубные и окклюзионные контакты были определены по пороговым значениям с помощью специального программного обеспечения (CARES C-Series, Straumann).
Шаг 6: изготовление
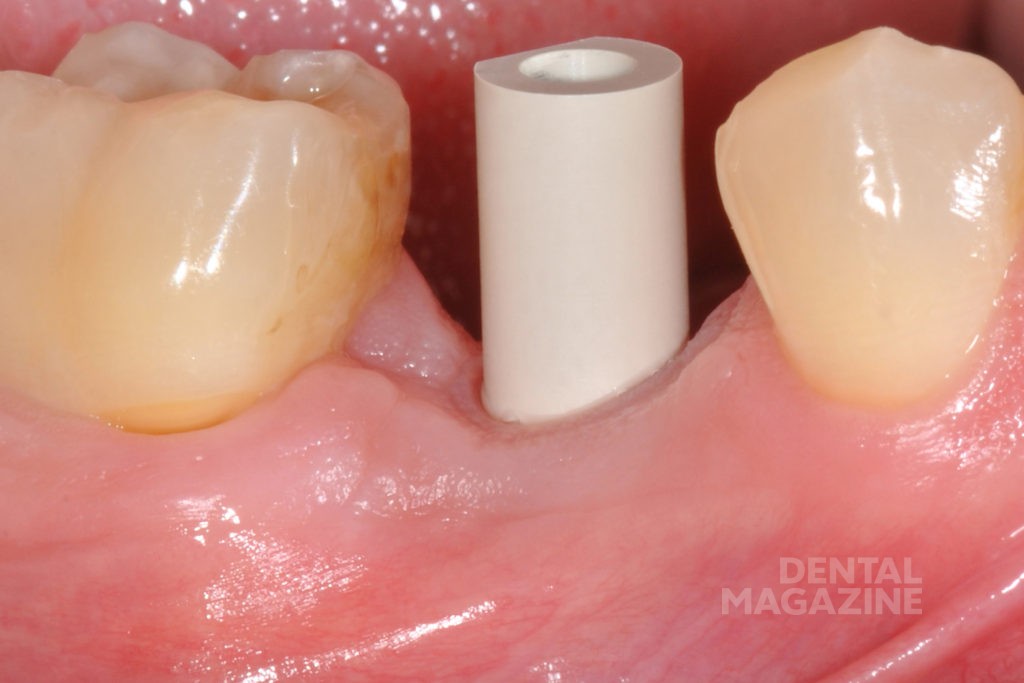
Коронка, смоделированная виртуально, была изготовлена с помощью мокрого фрезерования четырьмя фрезами и последующей шлифовки из моноблока LS2 (рис. 4).
Шаг 7: последующая обработка
После фрезерования коронка была очищена 95%-ным этанолом, отполирована и индивидуализирована. После этого коронка вне полости рта была зафиксирована на стандартном титановом абатменте.
Шаг 8: окончательная реставрация
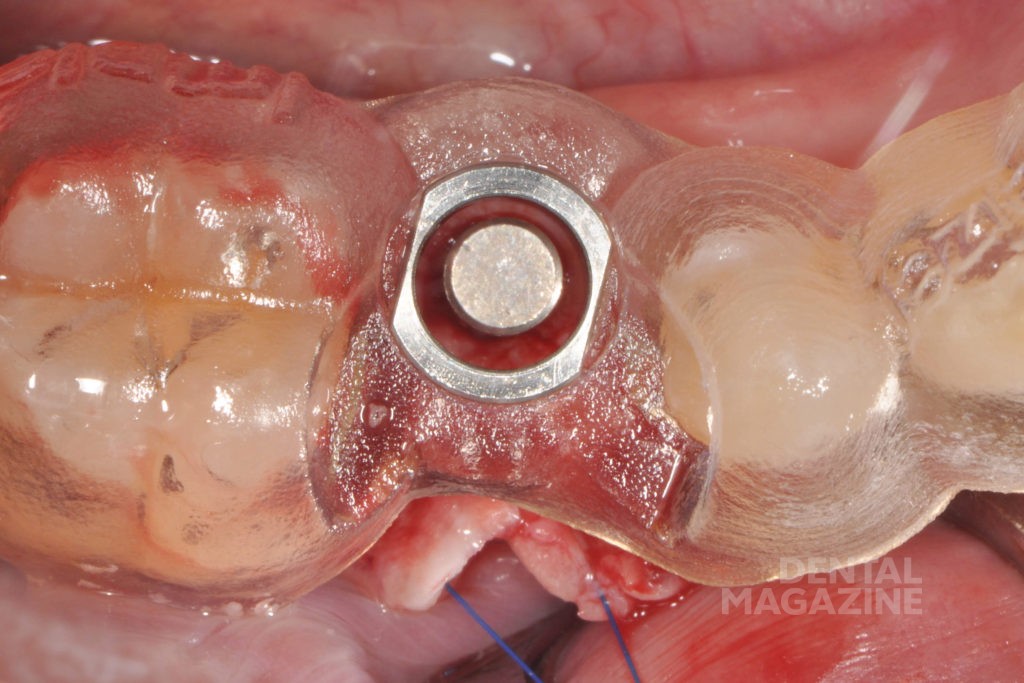
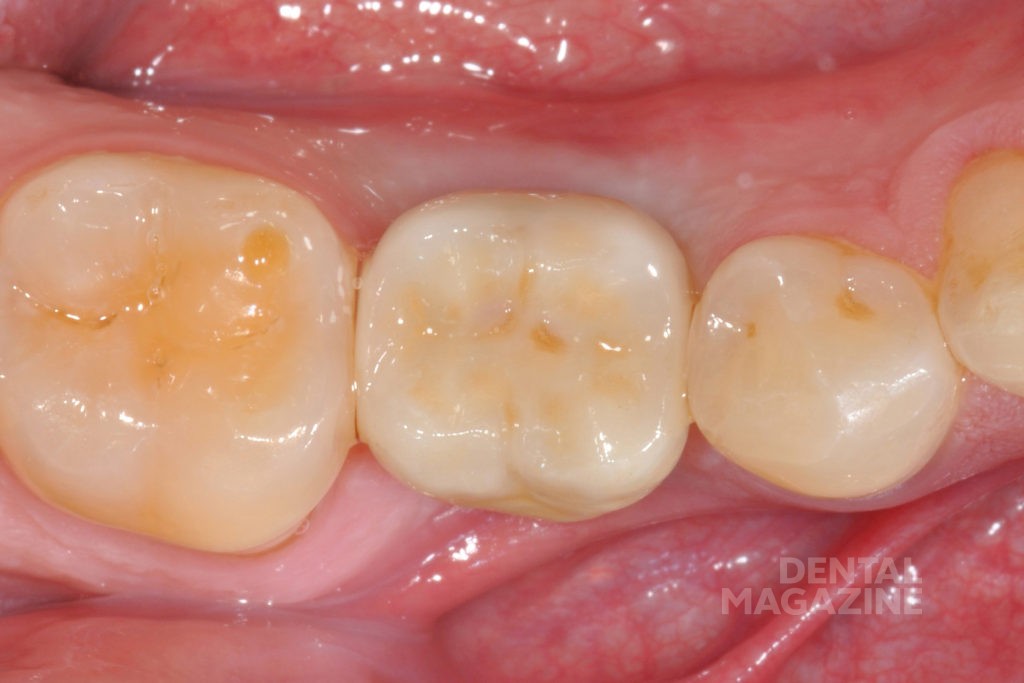
Для начала с помощью зубной нити клинически проверяли межзубные контакты. Затем динамически и статически оценивали окклюзионные контакты, чтобы исключить риск перегрузки. Реставрация была закреплена с помощью винта с торком 35 Нсм, в соответствии с рекомендациями производителя. Шахта винта была закрыта тефлоном и композитом (рис. 5).
Обсуждение клинического случая
Основные преимущества использования цифровых технологий в стоматологии связаны со стандартизацией качества, высокой точностью, постоянной модернизацией производственного процесса и уменьшением трудоемкости [1].
Первоначально клинические испытания показали превосходство полного цифрового протокола по сравнению с традиционными методами, исходя из социально-экономических соображений, таких как эффективность использования времени клинициста и зубного техника [3].
Что касается стоимости лечения, то оценка минимизации затрат показала снижение стоимости в целом, в том числе затрат на лабораторном этапе при изготовлении коронок и мостов [4].
Кроме того, потребность в коррекции полученной конструкции можно уменьшить либо совсем ликвидировать при использовании монолитных реставраций в полном цифровом протоколе.
Это ускоряет процесс лечения и уменьшает риск трещин и сколов за счет отсутствия облицовки керамикой [5]. Цифровые технологии позволяют сделать клинический протокол более удобным для пациента благодаря использованию цифрового оттиска [1].
Материал, используемый для монолитной коронки, должен обладать соответствующей прочностью, но при этом не вызывать чрезмерного стирания антагониста.
Полный цифровой протокол одиночной имплантации в дистальном отделе с помощью CAID, использование навигационных шаблонов, сканера и CAD/CAM-технологии без изготовления реальных моделей может стать полноценной заменой стандартному протоколу.
Источник: journalofosseointegration.eu
-
Тим Джода, профессор, доктор стоматологии, глава отделения цифровых реконструктивных технологий и имплантологии, доцент кафедры реконструктивной стоматологии и геронтологии школы стоматологии при Университете Берна, Швейцария; приглашенный лектор кафедры реконструктивной стоматологии университетского стоматологического центра при Университете Базеля, ШвейцарияTim Joda, Prof. Dr. med. dent. DMD, MSc, Head, Section for Digital Reconstructive Technology + Implant Dentistry [DiRecT+ID]; Associate Professor, Department of Reconstructive Dentistry & Gerodontology, School of Dental Medicine, University of Bern, Switzerland; Visiting Lecturer, Department of Reconstructive Dentistry; University Center for Dental Medicine Basel, University of Basel, Switzerland
-
- Joda T, Ferrari M, Gallucci GO, Wittneben JG, Bragger U. Digital technology in fixed implant prosthodontics. Periodontol 2000 2017;73:178-92.
- Joda T, Bragger U. Complete digital workflow for the production of implantsupported single-unit monolithic crowns. Clin Oral Impl Res 2014;25:1304-6.
- Joda T, Bragger U. Time-efficiency analysis of the treatment with monolithic
- implant crowns in a digital workflow: A randomized controlled trial. Clin Oral Impl Res 2016;27:1401-6.
- Joda T, Bragger U. Digital vs. conventional implant prosthetic workflows: A time/cost analysis. Clin Oral Impl Res 2015;26:1430-5.
- Joda T, Ferrari M, Bragger U. Monolithic implant-supported lithium disilicate (LS2) crowns in a complete digital workflow: A prospective clinical trial with a 2-year follow-up. Clin Impl Dent Relat Res 2017 Jan 16. doi: 10.1111/cid.12472. (Epub ahead of print).
- Joda T, Ferrari M, Gallucci GO, Wittneben JG, Bragger U. Digital technology in fixed implant prosthodontics. Periodontol 2000 2017;73:178-92.
- Joda T, Bragger U. Complete digital workflow for the production of implantsupported single-unit monolithic crowns. Clin Oral Impl Res 2014;25:1304-6.
- Joda T, Bragger U. Time-efficiency analysis of the treatment with monolithic implant crowns in a digital workflow: A randomized controlled trial. Clin Oral Impl Res 2016;27:1401-6.
- Joda T, Bragger U. Digital vs. conventional implant prosthetic workflows: A time/cost analysis. Clin Oral Impl Res 2015;26:1430-5.
- Joda T, Ferrari M, Bragger U. Monolithic implant-supported lithium disilicate (LS2) crowns in a complete digital workflow: A prospective clinical trial with a 2-year follow-up. Clin Impl Dent Relat Res 2017 Jan 16. doi: 10.1111/cid.12472. (Epub ahead of print).
Марко Феррари, профессор, председатель кафедры ортопедической стоматологии и стоматологических материалов медицинской школы Университета Сиены, Италия; профессор кафедры восстановительной стоматологии школы стоматологии Лидского университета, Великобритания; профессор кафедры реставрационной стоматологии стоматологического факультета Университета ТАФТС, Бостон, США
Marco Ferrari, Chair, Department of Prosthodontics & Dental Materials, School of Dental Medicine, University of Siena, Italy; Professor, Department of Restorative Dentistry, School of Dentistry, University of Leeds, UK; Research Professor, Department of Restorative Dentistry, School of Dental Medicine, TUFTS University, Boston, USA
Аннотация. Цель. Пошаговое описание полного цифрового протокола установки одиночного имплантата в дистальном отделе нижней челюсти.
Материалы и методы. В данном клиническом случае описаны хирургический и ортопедический этапы реабилитации с помощью коронки с опорой на имплантат в полном цифровом протоколе c использованием компьютер-ассистированной имплантации (Computer-Assisted Implant Dentistry (CAID)): начиная со сбора цифровых данных и виртуального планирования лечения с последующей навигационной имплантацией и снятием цифрового оттиска, заканчивая созданием конструкции с помощью CAD/CAM.
Результаты.Полный протокол лечения плюс технический этап полностью интегрированы в непрерывный, полностью контролируемый рабочий процесс.
Выводы. Хирургический и ортопедический этапы лечения c использованием CAID, полностью выполненные в цифровом протоколе без изготовления реальных моделей, должны рассматриваться в качестве полноценной альтернативы стандартному протоколу.
Ключевые слова:имплантация; цифровой протокол; компьютер-ассистированная имплантация CAID; навигационная имплантация; монолитная реставрация.
Annotation. Aim. Introduction of a step-wise sequence for chairside treatment with a posterior single-unit implant restoration in a complete digital workflow.
Materials and methods. The case report describes the surgical and prosthodontic workflows for the rehabilitation with an implant crown using Computer-Assisted Implant Dentistry (CAID): starting with digital data acquisition and virtual treatment planning, followed by guided implant placement including digital impression-taking, and finally CAD/CAM-processing and -production of the implant crown.
Results. The entire treatment protocol plus technical work steps are integrated in a validated seamless process using original-to-original implant components for in-house production.
Conclusions. Surgical and prosthodontic protocols for the treatment with monolithic implant crowns using CAID in a complete digital workflow without any physical models have to be considered in place of conventional manufacturing.
Keywords: implant dentistry; digital workflow; chairside dentistry; computer-assisted implant dentistry (CAID); guided implant surgery; monolithic restoration.
Chairside protocol for posterior single-unit implant restorations in acomplete digital workflow Joda T., Ferrari M.
TO CITE THIS ARTICLE
Joda T. Ferrari M. Chairside protocol for posterior single-unit implant restorations in a complete digital workflow. J osseointegr 2018;10(2):33-36.
doi: 10.23805 /Jo.2018.10.02.01
J Osseointegr 2018;10(2):33-36.
DOI 10.23805 /JO.2018.10.02.01
Литература