Применение ортодонтического аппарата при эктодермальной дисплазии
Д. Челли
приглашенный профессор, Школа ортодонтии Католического университета Святого Сердца, Рим, Италия. Частная практика в Пескаре, Италия
А. Маненте
частная практика в Пескаре, Италия
Г. Гриппуадо
Фонд университетской больницы A. Gemelli IRCCS, челюстно-лицевое отделение Стоматологического института Католического университета Святого Сердца, Рим, Италия
М. Кордаро
декан Школы стоматологии и кафедры ортодонтии Католического университета Святого Сердца, Рим, Италия
Эктодермальные дисплазии (ЭД) представляют собой большую гетерогенную группу заболеваний, поражающих не только поверхностный эктодермальный слой, но и мезоэктодермальный слой, дифференцированный из нервного гребня [1, 2]. В зависимости от степени дисфункции потовых желез различают гидротическую и гипогидротическую ЭД. Гипогидротическая эктодермальная дисплазия, также известная как синдром Криста — Сименса — Турена, наиболее частый вариант патологии (1:100 000), сопровождается гипотрихозом, гипогидрозом и гиподонтией [1, 3].
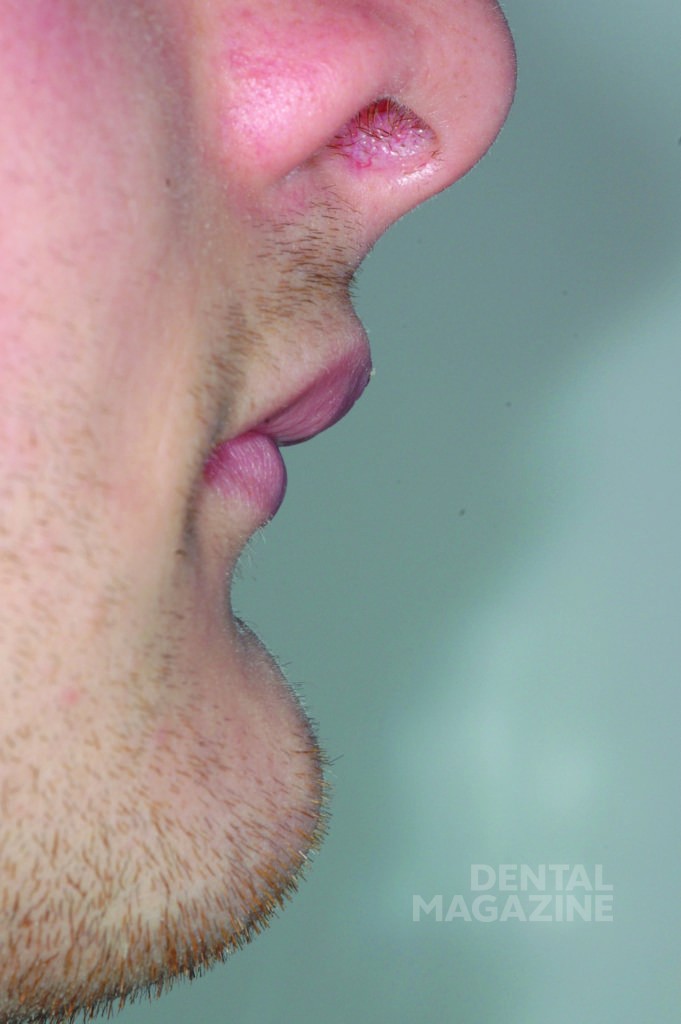
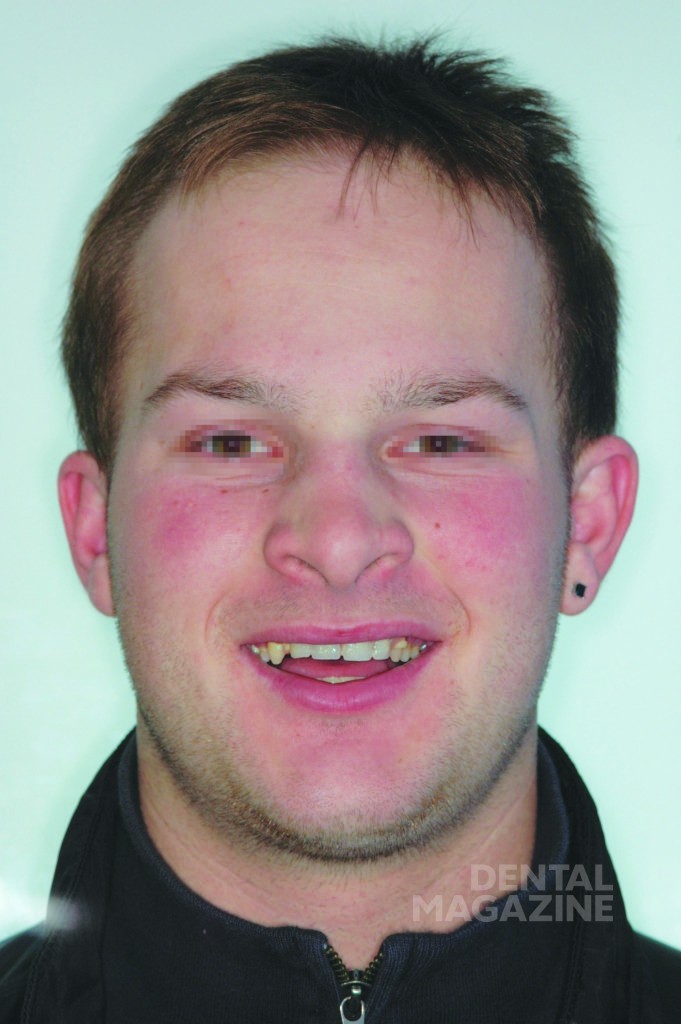
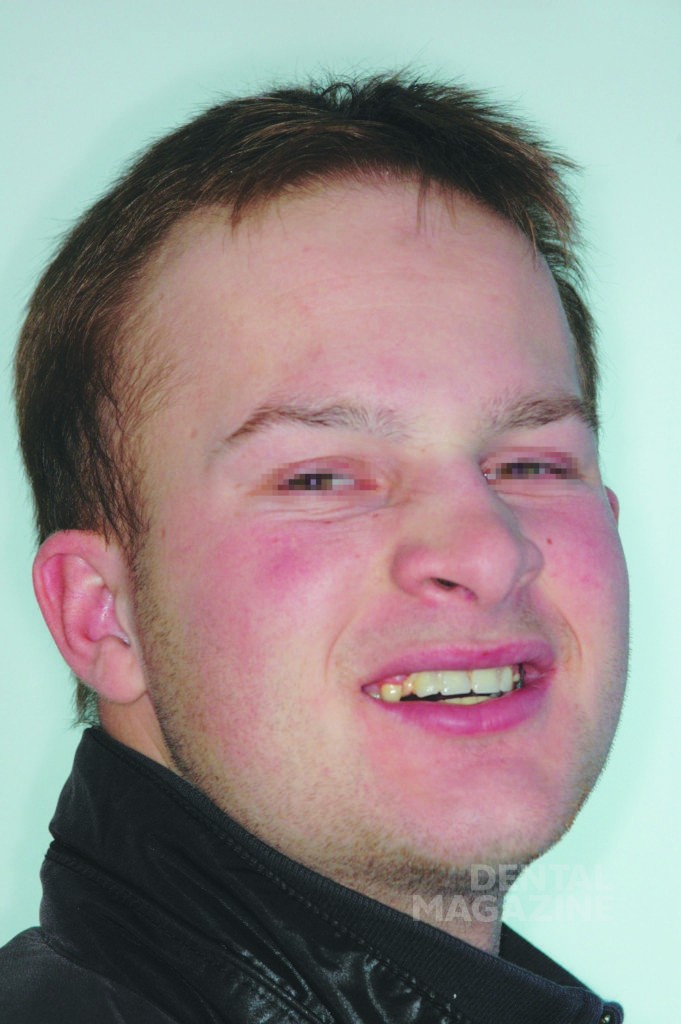
Общими фенотипическими признаками ГЭД являются выступающие надбровные дуги, полуоткрытый рот, седловидный нос, бледная кожа, уменьшение высоты лицевого отдела и ширины основания черепа, маленькое твердое небо, высокое расположение орбит и выступающий подбородок, придающий лицу пациентов определенный возрастной акцент [1, 3, 4]. Кроме того, у пациентов отмечается агенезия молочных и постоянных зубов и гипоплазия альвеолярных отростков.
Олигодентия (агенезия более шести постоянных зубов) связана с нарушением роста челюстно-лицевого скелета, что приводит к атрофии и снижению развития стоматогнатической системы, влияет на жевательную функцию и эстетику, а также влечет психологические проблемы [1, 5].
Идеальный вариант лечения зависит от возраста, состояния и степени гиподентии. У молодых пациентов с ЭД можно использовать частичные и полные съемные протезы, проводя регулярные корректировки (примерно раз в год) либо замены, чтобы компенсировать рост челюстей [6]. Клиническое руководство должно включать мультидисциплинарный подход с привлечением психологов и логопедов, чтобы повысить самооценку пациентов с ГЭД [5].
Клинический случай
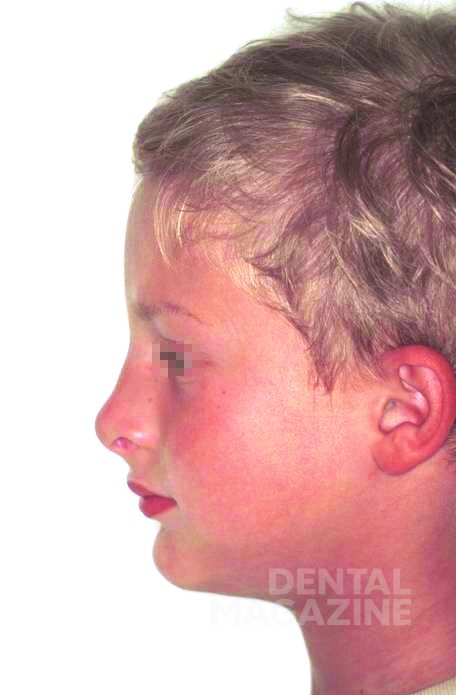
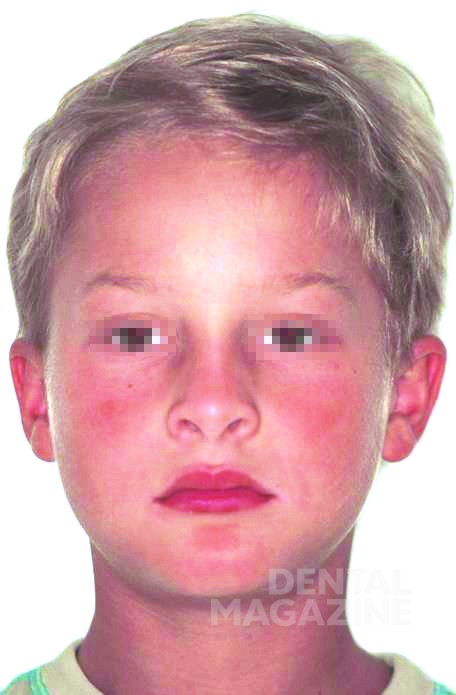
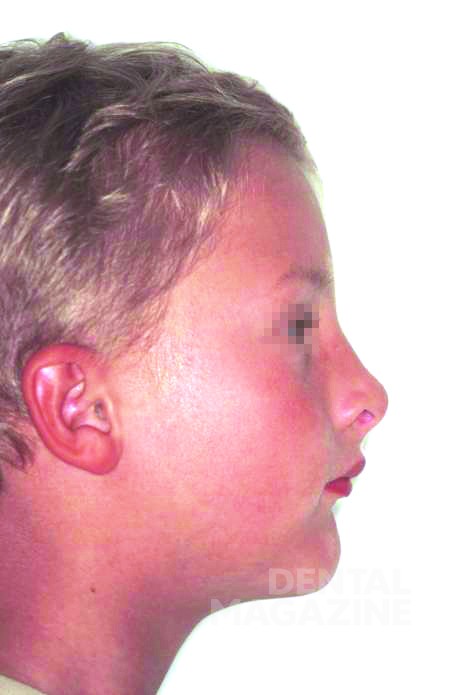
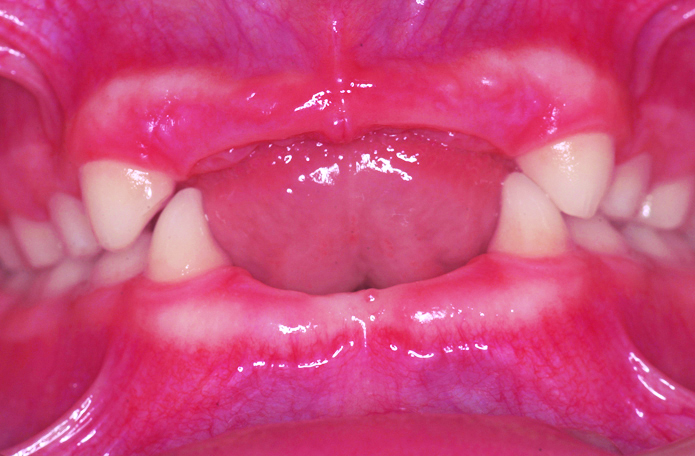
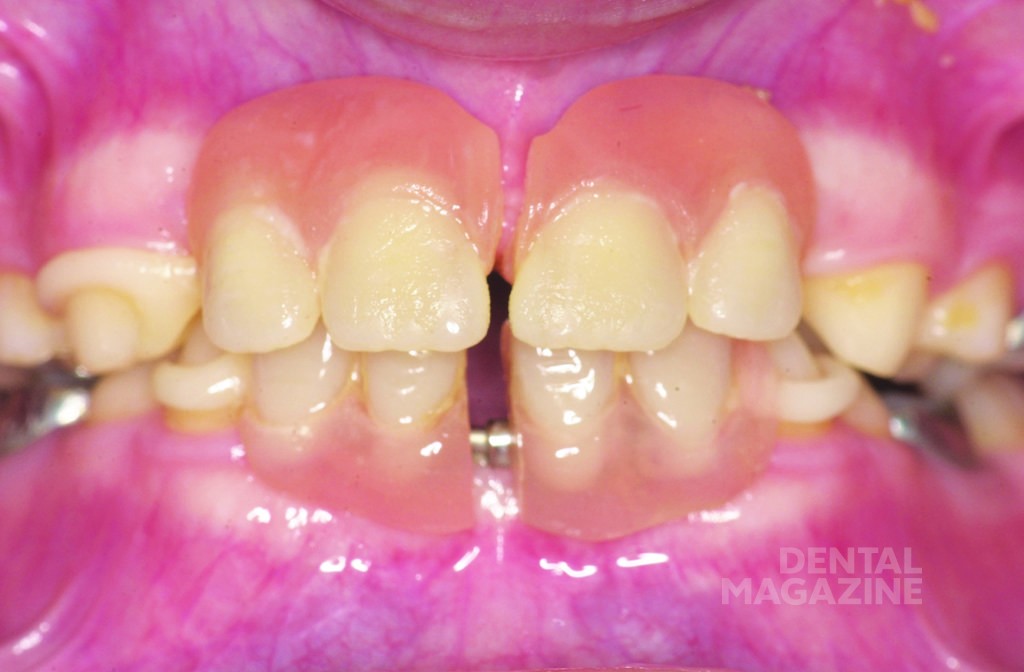
Родители привели в нашу клинику мальчика 6 лет. С рождения ему был поставлен диагноз «гипогидротическая дисплазия», и мы наблюдали его с 2 лет в связи с тяжелой олигодентией. Со слов родителей, это был единственный случай в семье. Диагноз «олигодентия» был поставлен в связи с отсутствием зубов 11, 12, 15, 18, 21, 22, 28, 31, 32, 35, 37, 38, 41, 42, 45, 47, 48 и 51, 52, 61, 62, 71, 72, 81, 82 (рис. 1, 2).
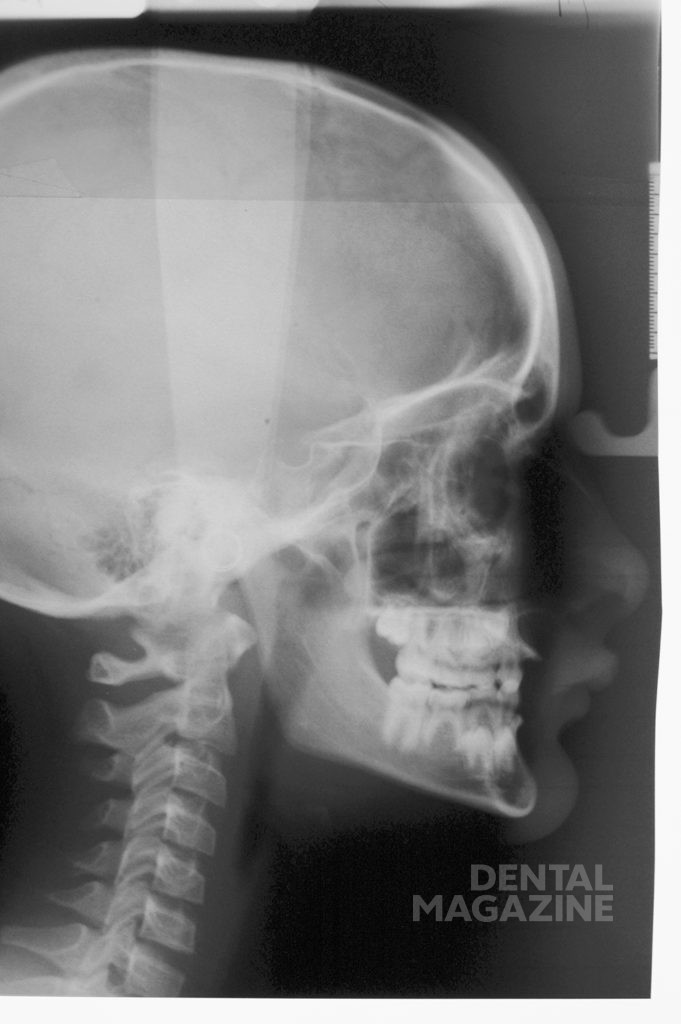
Цефалометрическое исследование проводили путем сравнительного анализа по методам Штайнера и Рикеттса. У пациента был выявлен I скелетный класс с тенденцией к III, а также верхнечелюстная и нижнечелюстная ретрогнатии. Высота лицевого отдела черепа была снижена (рис. 3).
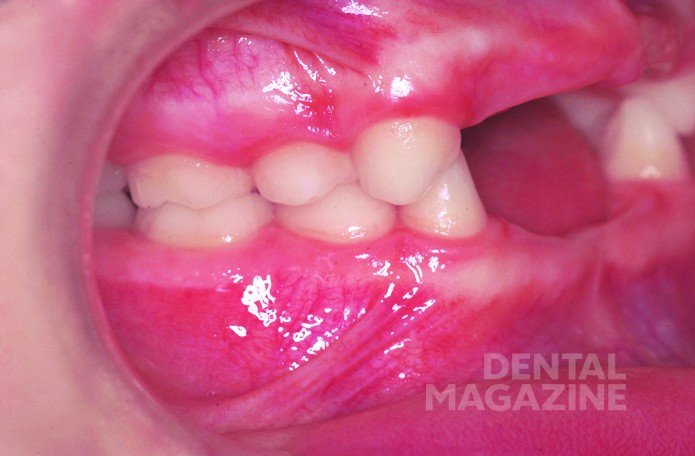
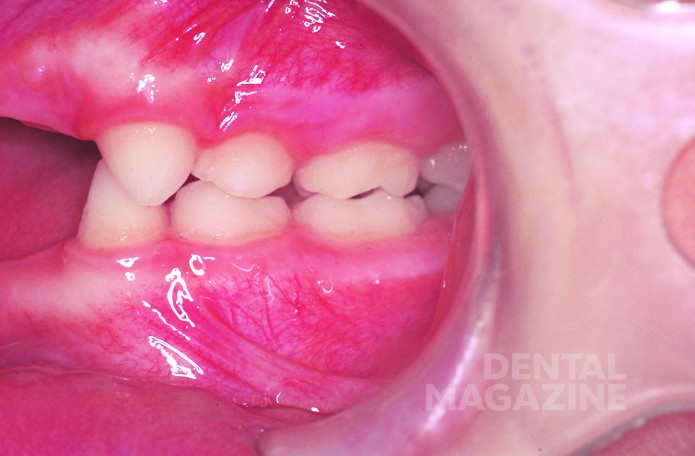
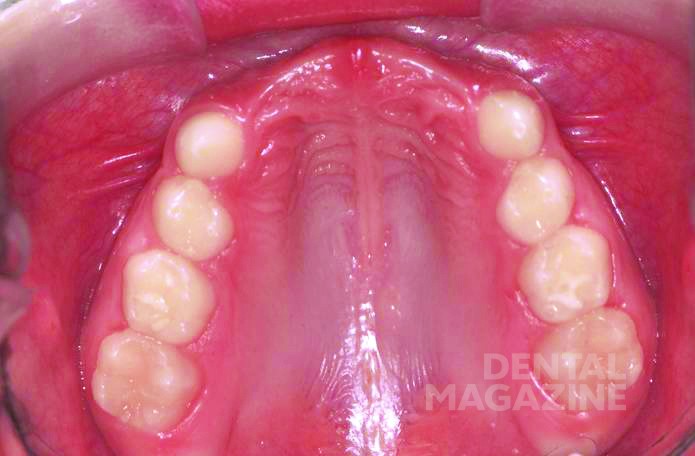
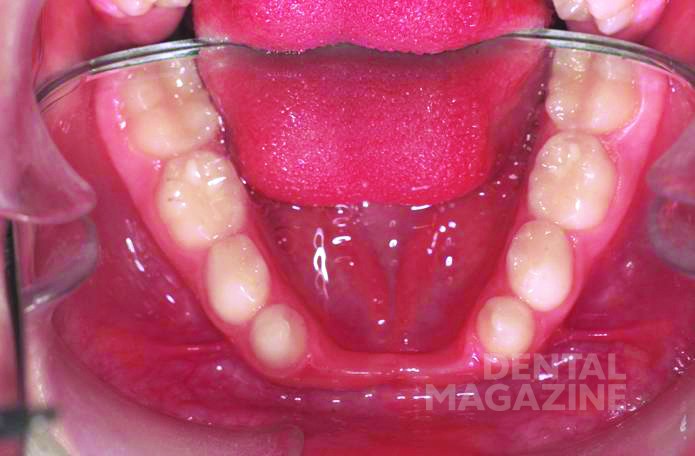
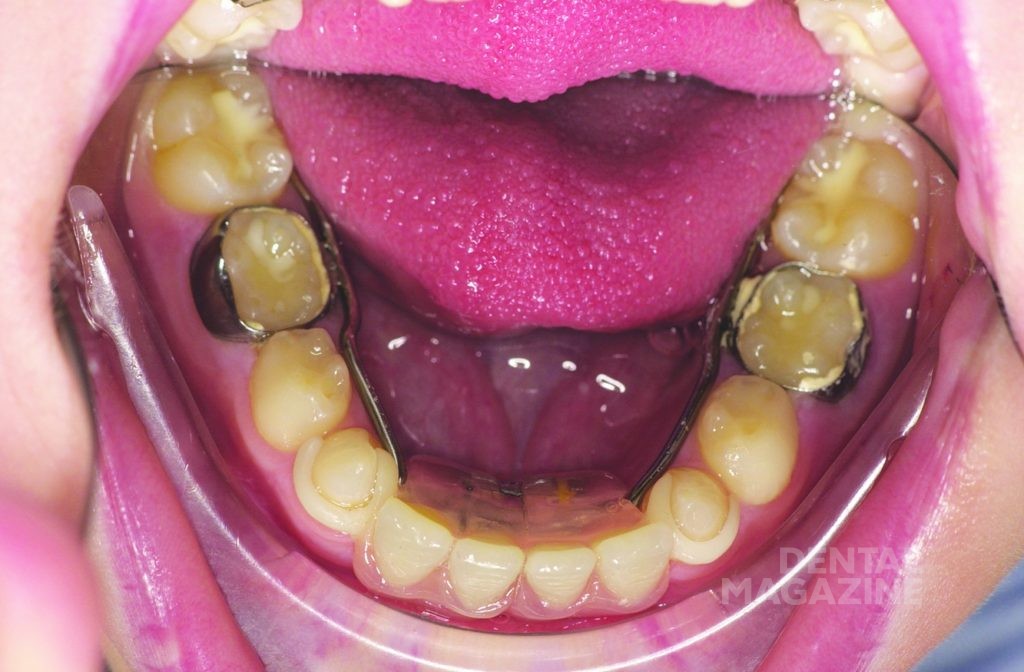
У пациента наблюдался первый класс по Энглю. Размеры вертикальной и сагиттальной щелей не могли быть точно определены из-за отсутствия фронтальных зубов (рис. 4, 5).
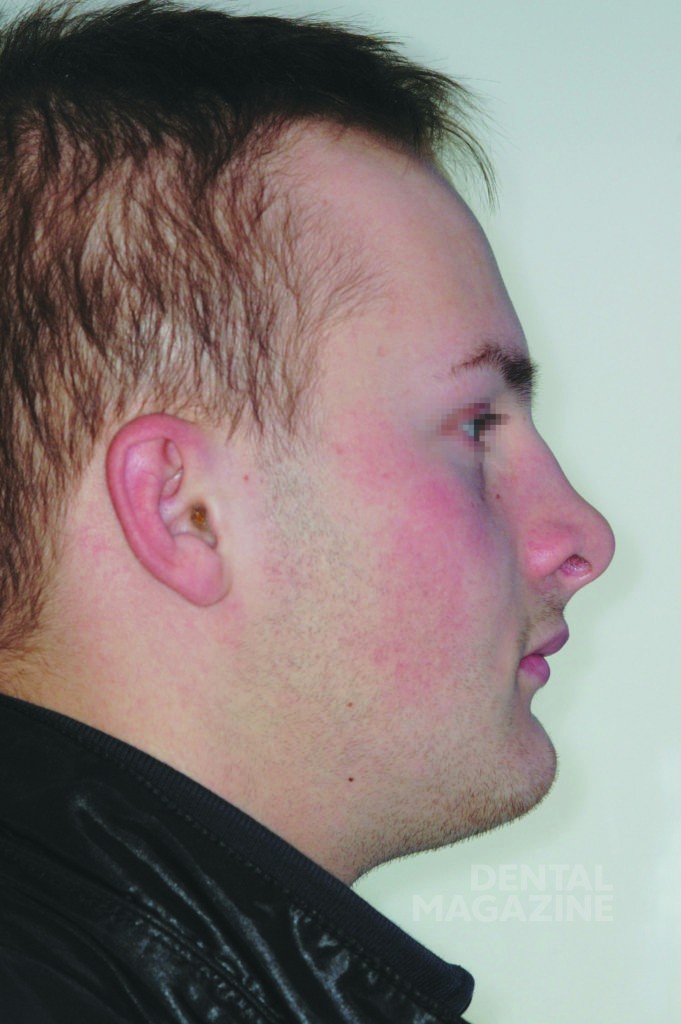
Внешний осмотр выявил общий гипотрихоз, выступающие надбровные дуги, полуоткрытый рот, седловидный нос и выступающий подбородок. Кожный покров был сухим и лишенным волос. Осмотр полости рта выявил полную адентию на верхней и частичную на нижней челюстях, а также тяжелую степень атрофии верхней и нижней челюстей.
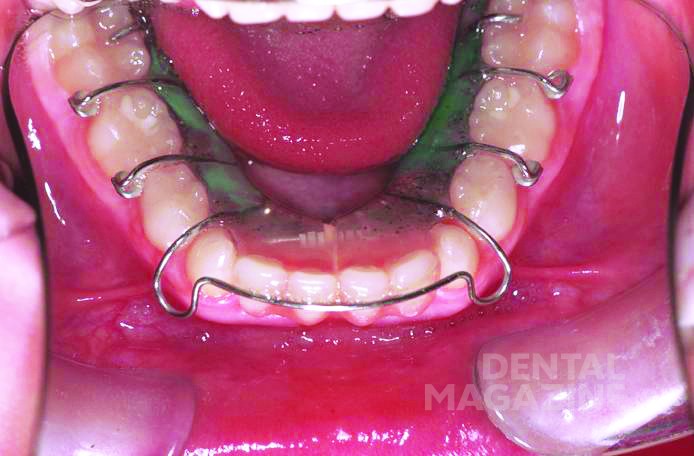
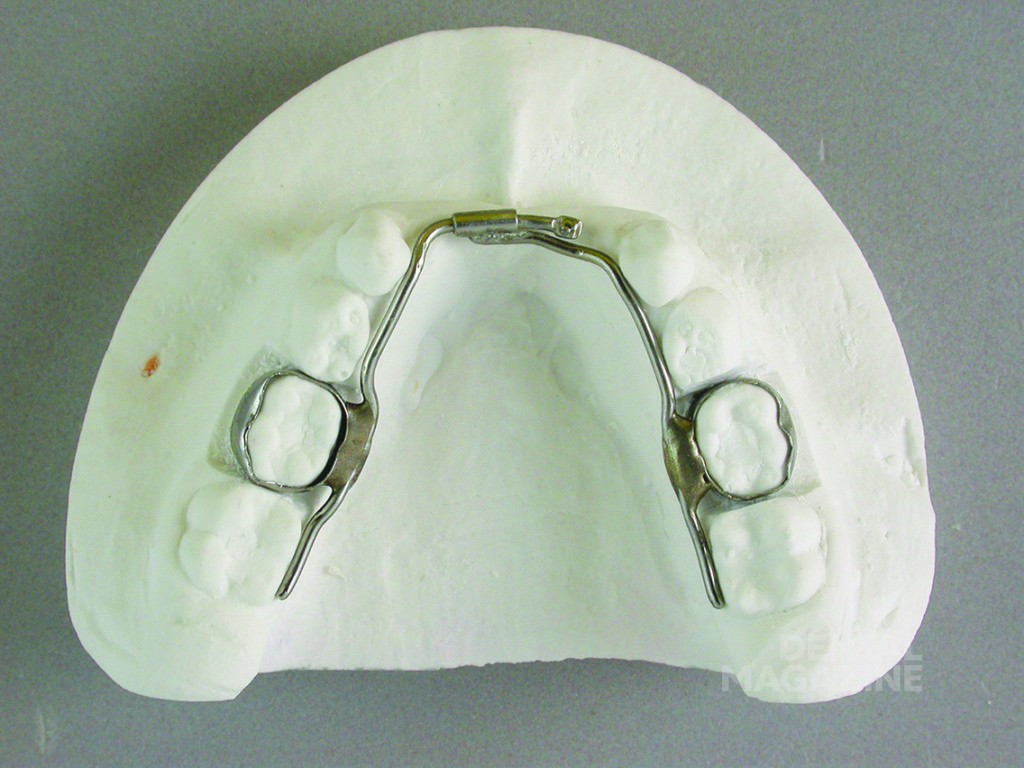
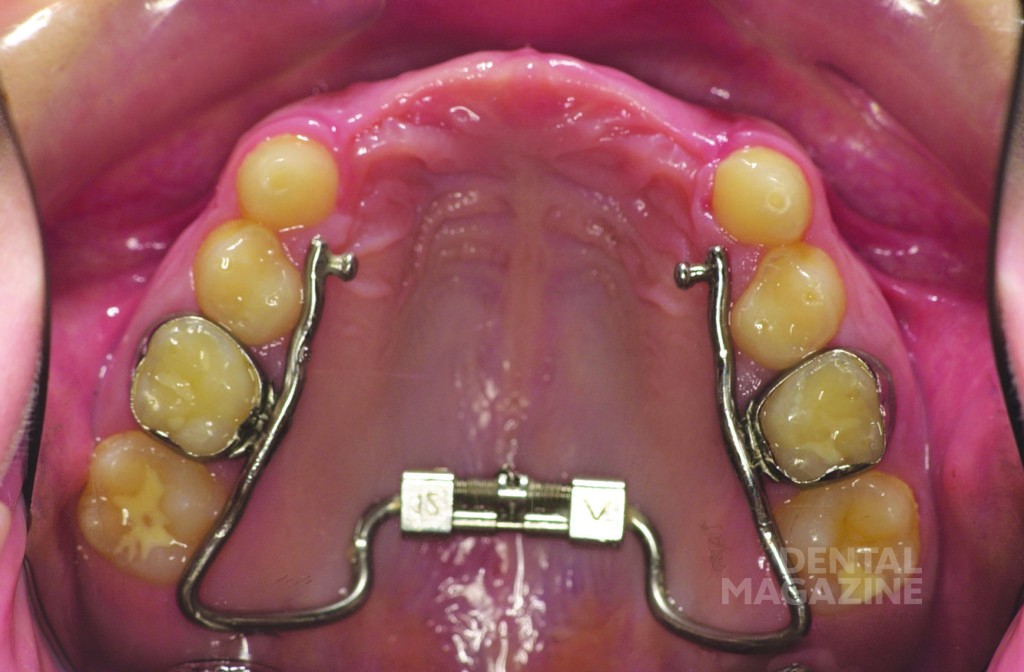
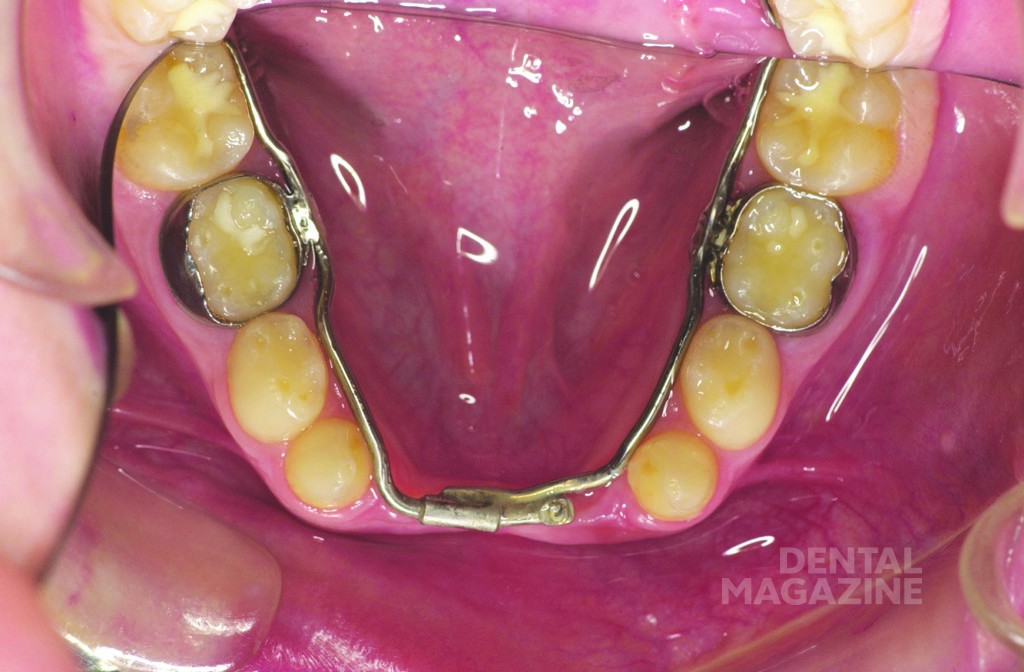
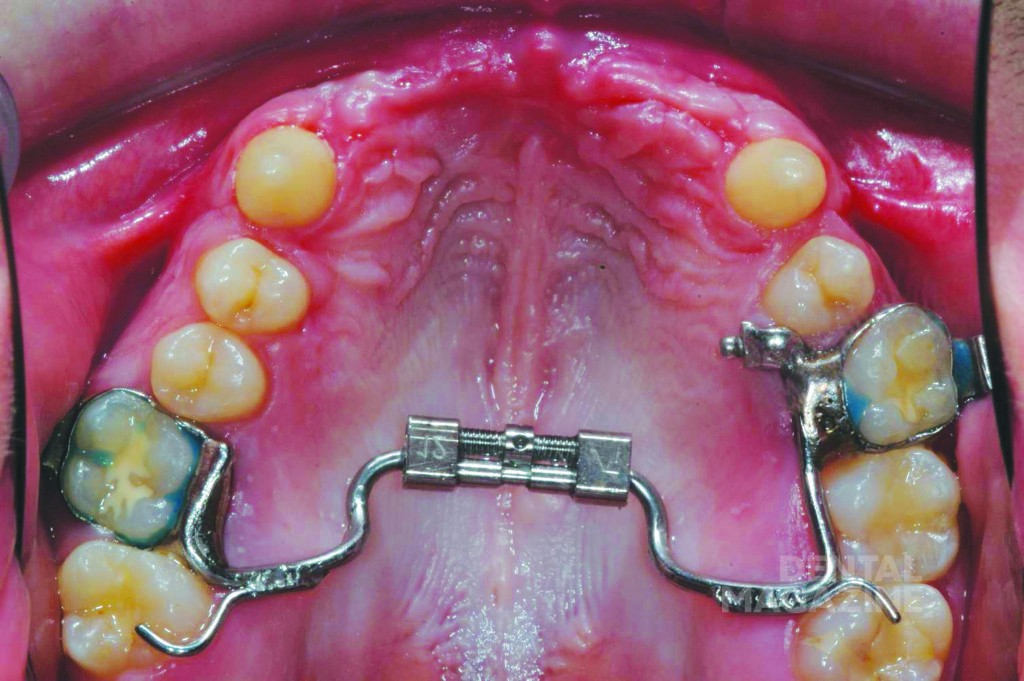
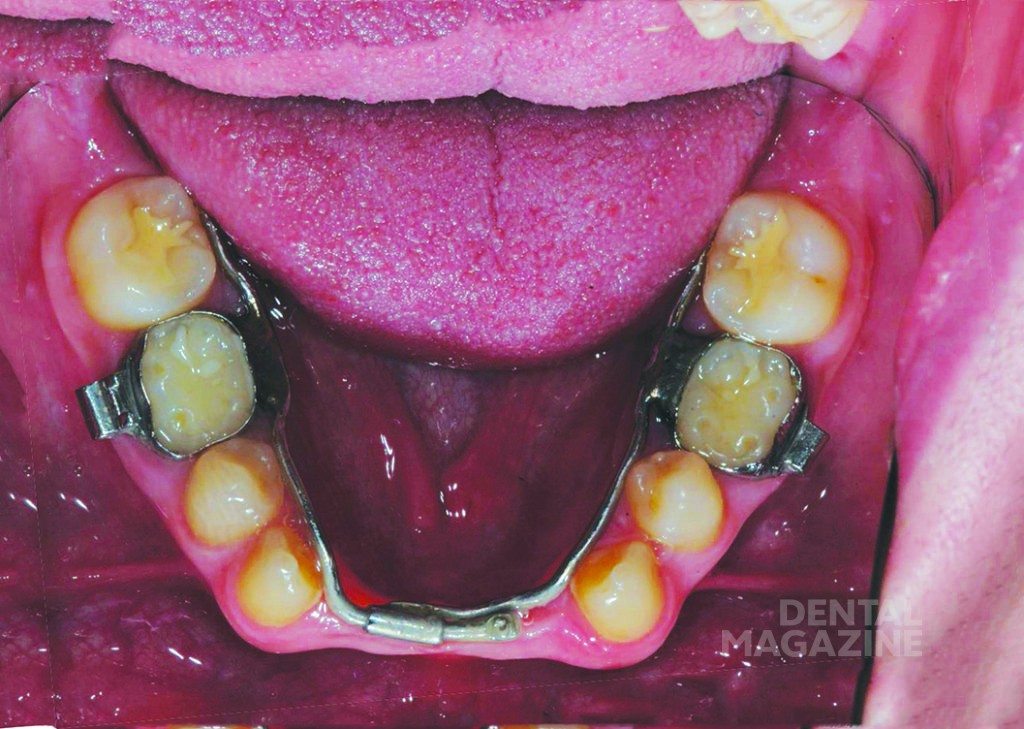
Помимо регулярных профилактических осмотров и обучения гигиене полости рта, были изготовлены верхнечелюстная и нижнечелюстная ортодонтические пластинки с расширительными винтами (рис. 6).
Имплантацию пришлось отложить до достижения пациентом определенного возраста, поскольку имплантаты во время роста челюстей ведут себя как анкилозированные зубы [7].
Основной целью лечения было сохранение пространства на месте отсутствующих зубов и обеспечение правильной жевательной функции, а также приемлемой эстетики.
Поскольку у пациента была тенденция к III скелетному классу с ретрогнатией верхней челюсти, планировалось быстрое верхнечелюстное расширение с целью улучшения цефалометрической точки А. Был разработан и изготовлен новый аппарат, который мог бы решить эти задачи.
Конструкция аппарата и результаты лечения
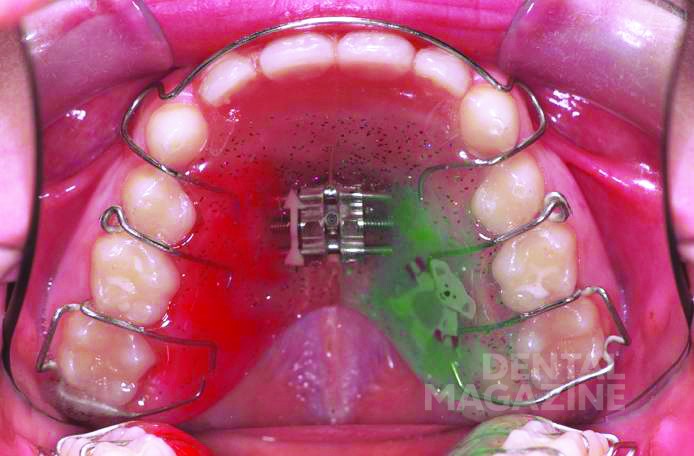
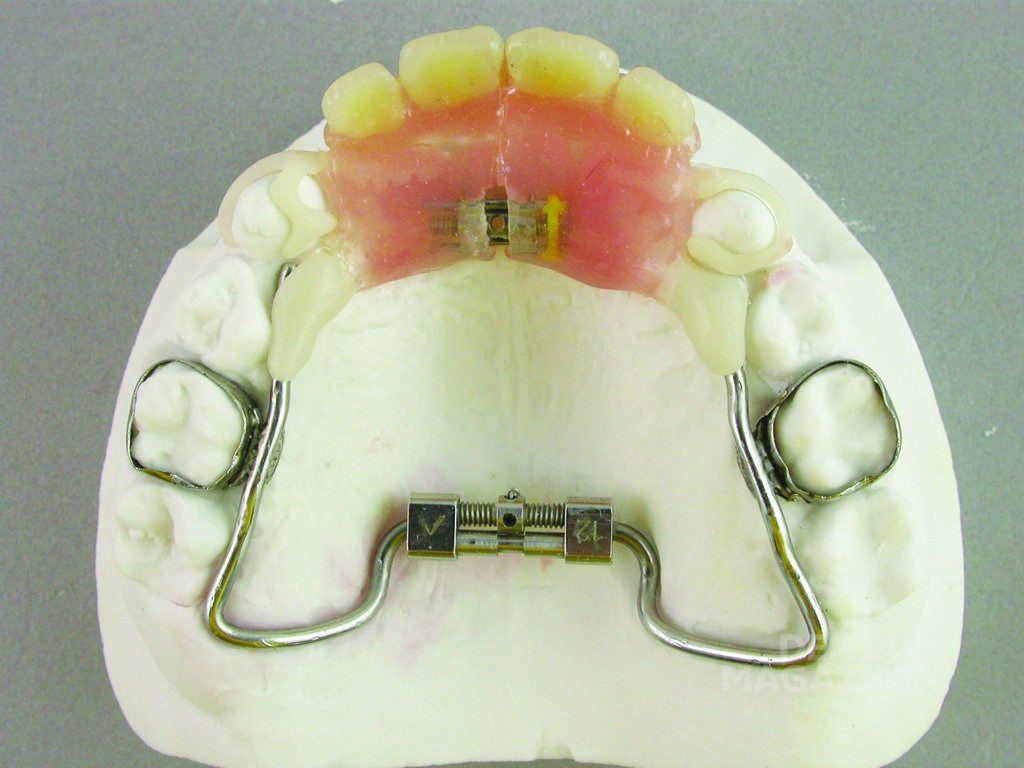
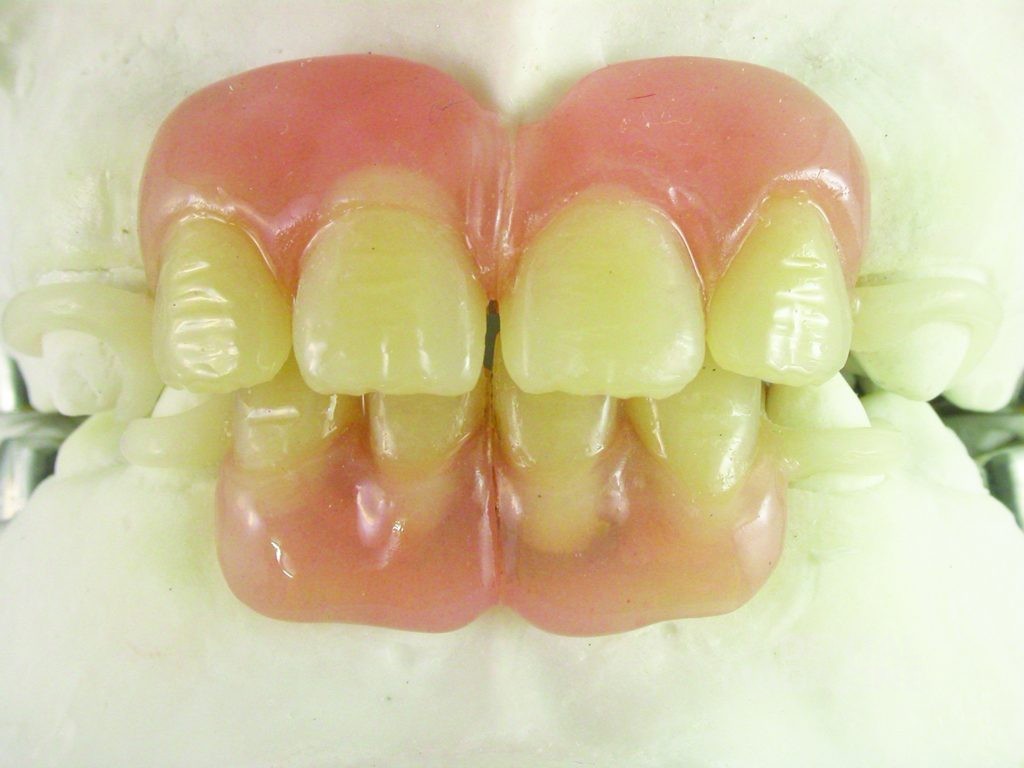
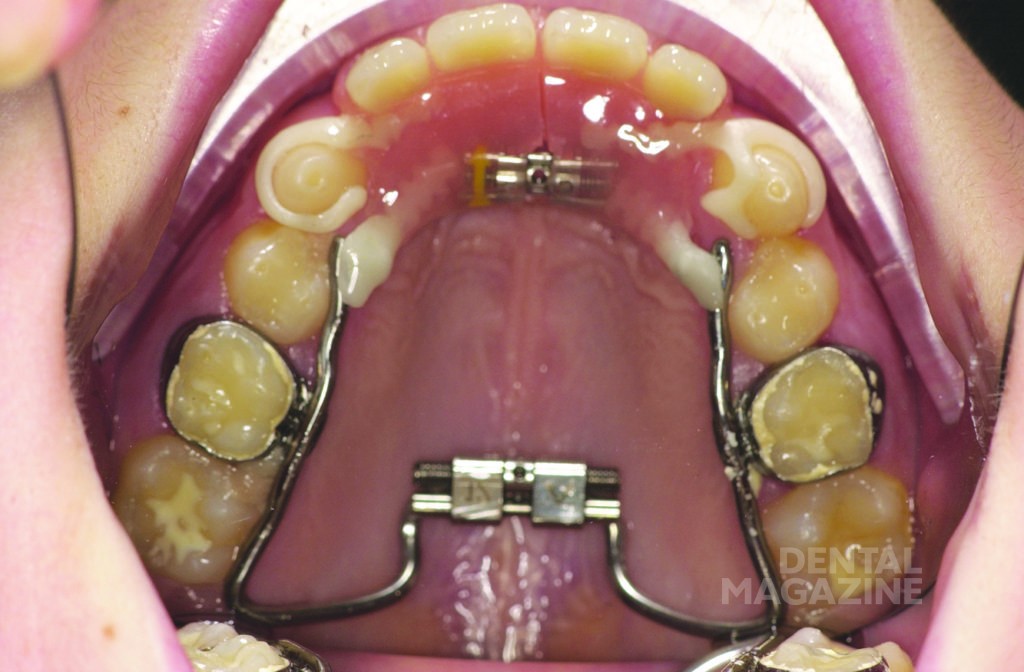
Аппарат состоял из двух частично съемных дуг для верхней и нижней челюстей (рис. 6). Устройство должно было обеспечить быстрое расширение верхней челюсти и быть простым в использовании для пациента. Расширительные винты для верхней челюсти были установлены в области между вторыми верхними временными молярами и клыками. Внешние аттачменты располагались горизонтально на окклюзионной поверхности (рис. 7, 8, 9).
Дуги в области передних зубов имели телескопическое соединение, чтобы адаптироваться к расширению верхней челюсти (рис. 10–14).
Лечение было начато в возрасте 6 лет с помощью пластинок с расширительными винтами для нижней и верхней челюстей. Далее были изготовлены ортодонтическо-ортопедические модульные аппараты с расширительными винтами и телескопическими соединениями, которые фиксировались с помощью колец на первых временных молярах. Искусственные пластмассовые зубы были съемными и крепились к аппаратам с помощью металлических структур.
Обсуждение
Вследствие высокой клинической изменчивости эктодермальной дисплазии точная диагностика может быть затруднена. Существует более 170 клинически выраженных наследственных синдромов, при которых присутствует ЭД [7]. Эктодермальные дисплазии являются редкими заболеваниями, частота которых, по оценкам, составляет 7 случаев на каждые 100 000 младенцев [8]. С клинической точки зрения было предложено несколько классификаций ЭД [9] в зависимости от молекулярно-генетических признаков [10] и на основе выявленных причинных генов, которые чаще всего участвуют в процессах межклеточной коммуникации и сигнализации [7].
Клиническая диагностика ГЭД в неонатальном периоде и в раннем младенчестве затруднена, поскольку редкие волосы и отсутствующие зубы часто являются нормой на данном этапе. Дисморфические черты лица, такие как выпуклые надбровные дуги, лобные бугры и вдавленная переносица, могут быть интерпретированы как варианты нормы. Диагноз «гипогидротическая эктодермальная дисплазия» обычно ставят после биопсии кожи, которая показывает отсутствие или гипоплазию потовых желез. Кроме того, для некоторых подтипов ЭД доступно генетическое тестирование [4].
В настоящее время методов лечения заболевания не найдено. Гиподонтия, связанная с ЭД, может затрагивать как временные, так и постоянные зубы [11]. При гипогидротической форме ЭД зачастую присутствуют постоянные центральные резцы, клыки и первые моляры верхней челюсти, а также первые моляры нижней челюсти [12]. Сообщалось, что при легких формах ЭД наиболее распространенной проблемой в детском и подростковом возрасте является аномалия зубов и внешний вид лица [13]. Следовательно, детский стоматолог, ортодонт или челюстно-лицевой хирург являются первыми медицинскими специалистами, которые сталкиваются с жалобами на ЭД.
Традиционное протезирование пациентов с тяжелой гиподонтией является серьезной проблемой [14]. Нижняя челюсть при гиподонтии у детей с ЭД характеризуется слаборазвитыми альвеолярными гребнями [15], что является проблемой при протезировании [16]. При планировании имплантации у таких пациентов необходимо проявлять дополнительную осторожность, чтобы определить объем костной ткани и вертикальный размер кости. При эктодермальной дисплазии снижение объема кости влечет ухудшение первичной стабильности при имплантации с использованием традиционной техники, как указано Mattson с соавторами [1999].
Основными факторами, определяющими план лечения, являются наличие задних зубов, эстетика лица, положение губ, количество и размер имеющихся зубов, а также высота прикуса [20]. В то же время отсутствие достаточного объема костной ткани у молодых пациентов из-за недоразвития альвеолярных отростков может являться серьезной проблемой для предстоящей имплантации. Поэтому частичный съемный модульный протез является неинвазивным, контролируемым, доступным и эффективным методом лечения у детей и подростков с ГЭД [21].
Также стоит учесть, что успешное лечение пациента, описанное в данной статье, стало возможным благодаря хорошим отношениям между врачами-клиницистами и родителями ребенка.
Выводы
При олигодентии и отсутствии резцов лечение должно выполнять ортопедические и ортодонтические задачи, отвечающие потребностям молодого пациента, который нуждается в формировании жевательной функции и эстетики лица, чтобы развить нормальные пищевые привычки и быстро интегрироваться в социум.
Модульный аппарат, описанный в данной работе, оказался долговечным и эффективным решением для достижения всех целей лечения, в том числе повышения самооценки пациента.
Источник: www.ejpd.eu
- Dellavia C, Catti F, Sforza C, Tommasi DG, Ferrario VF. Craniofacial growth in ectodermal dysplasia. An 8 years longitudinal evaluation of italian subjects. Angle Orthod 2010 Jul; 80(4): 733-39.
- Coston GN, Salinas GF. Speech characteristics in patients with hypoidrotic ectodermal dysplasia. Birth Defects Orig Arc Ser 1988; 24(2): 229-34.
- De Aquino SN, Paranaiba LM, Swerts MS, Martelli DR, de Barros LM, Martelli Junior H. Orofacial features of hypoidrotic ectodermal dysplasia. Head Neck Pathol 2012 Dec; 6(4): 460-6.
- Clauss F, Maniere MC, Obry F, Waltmann E, Hadj-Rabia S, Bodemer C, Alembik Y, Lesot H, Schmittbuhl M. Dento-craniofacial phenotypes and underlying molecular mechanisms in hypoidrotic ectodermal dysplasia (HED): a review. J Dent Res 2008 Dec; 87(12): 1089-99.
- El Osta Chaiban R, Chaiban W. Ectodermal dysplasia: dental management and benefits, a case report. Eur J Paediatr Dent 2011 Dec; 12(4): 282-4.
- Iannidou-Marathiou I, Kotsiomiti E, Giocka C. The contribution of orthodontics to the prosthodontic treatment of ectodermal dysplasia: a long-term clinical report. J Am Dent Assoc 2010 Nov; 141(11): 1340-5.
- Lamartine J. Towards a new classification of ectodermal dysplasias. Clin Exp Dermatol 2003 Jul; 28(4): 351-5.
- Itin P.H., Fistarol S.K. Ectodermal dysplasia. Am J Med Genet C Semin Med Genet. 2004 Nov 15; 131C(1): 45-51.
- Pinheiro M, Freire-Maia N. Ectodermal dysplasias: a clinical classification and a causal rewiev. Am J Med Genet 1994 Nov 1; 53(2): 153-62.
- Priolo M, Silengo M, Lerone M, Ravazzolo R. Ectodermal dysplasias: not only “skin” deep. Clin Genet 2000 Dec; 58(6): 415-30.
- Hobson RS, Carter NE, Gillgrass TJ, Jepson NJ, Meechan JG, Nohl F, Nunn JH. The interdisciplinary management of hypodontia: the relationship between an interdisciplinary team and a general dental practitioner. Br Dent J 2003 May 10;194(9): 479-82.
- Guckes AD, Roberts MW, Mc Carthy GR. Pattern of permanent teeth present in individuals with ectodermal dysplasia and severe hypodontia suggests treatment with dental implants. Pediatr Dent 1998 Jul-Aug; 20(4): 278-80.
- Siegel MB, Potsic WP. Ectodermal dysplasia: otolaryngologic manifestations and management. Int J Pediatr Otorhinolaryngol 1990 Aug; 19(3): 265-71.
- Boj JR, Duran von Arx J, Cortada M, Jimenez A, Golobart J. Dentures for a 3-year-old child with ectodermal dysplasia: case report. Am J Dent 1993 Jun; 6(3): 165-7.
- Rashedi B. Prosthodontic treatment with implant fixed prosthesis for a patient with ectodermal dysplasia: a clinical report. J Prosthodont 2003 Sep; 12(3): 198-201.
- Oesterle LJ, Cronin RJ Jr. Adult growth, aging, and the single tooth implant. Int J Oral Maxillofac Implants 2000 Mar-Apr; 15(2): 252-60.
- Rad AS, Siadat H, Monzavi A, Mangoli AA. Full mouth rehabilitation of hypoidrotic ectodermal dysplasia patient with dental implants: a clinical report. J Prosthod 2007 May-Jun; 16(3): 209-13.
- Mattsson T, Kondell PA, Gynther GW, Fredholm U, Bolin A. Implant treatment without bone grafting in severely resorbed edentulous maxillae. Int J Oral Maxillofac Surg 1999;57:281-7.
- Sweeney IP, Ferguson JW, Heggie AA, Lucas JO. Treatment outcomes for adolescent ectodermal dysplasia patients treated with dental implants. Int J Paediatr Dent 2005 Jul; 15(4): 241-8.
- Maroulakos G, Artopoulou II, Angelopoulou MV, Emmanouil D. Removable partial dentures vs overdentures in children with ectodermal dysplasia: two case reports. Eur Arch Paediatr Dent 2016;17:205-210.
- Koscielska N, Bogucki Z. Clinical factors in prosthodontic treatment of children with genetic defects. Adv Clin Exp Med 2017;26(6):1005-1012.
- Pinto AS, Conceicao Pinto ME, Melo do Val C, Costa Oliveira L, Costa de Aquino C, Vasconcelos DF. Prosthetic management of a child with hypohidrotic ectodermal dysplasia: 6-year follow-up. Case rep Dent 2016;2016:2164340. Epub 2016 Oct 16.
Д. Челли, приглашенный профессор, Школа ортодонтии Католического университета Святого Сердца, Рим, Италия. Частная практика в Пескаре, Италия
Celli, Visiting Professor, School of Orthodontics, Catholic University of the Sacred Heart, Rome, Italy. Private Practice in Pescara, Italy
А. Маненте, частная практика в Пескаре, Италия
Manente, Private Practice in Pescara, Italy
Г. Гриппуадо, Фонд университетской больницы A. Gemelli IRCCS, челюстно-лицевое отделение Стоматологического института Католического университета Святого Сердца, Рим, Италия
Grippaudo, Fondazione Policlinico Universitario A. Gemelli IRCCS, Università Cattolica del Sacro Cuore Dental Institute, Head and Neck Department, Rome, Italy
М. Кордаро, декан Школы стоматологии и кафедры ортодонтии Католического университета Святого Сердца, Рим, Италия
Cordaro, Dean School of Dentistry, Chair of Orthodontics, Catholic University of the Sacred Heart, Rome, Italy
Е-mail: [email protected]
DOI: 10.23804/ejpd.2018.19.04.11
Аннотация. Комплексное лечение последствий гипогидротической эктодермальной дисплазии (ГЭД), осложненной олигодентией. Клинический случай мальчика 6 лет с диагнозом «ГЭД», который проходил лечение с помощью ортодонтическо-ортопедического модульного аппарата. Устройство изготовлено на заказ и состоит из двух частей — верхней и нижней, частично съемных. Пациент был подготовлен к имплантации для окончательной реабилитации полости рта.
Все началось с изготовления съемных пластинок с расширительными винтами на верхней и нижней челюстях. После этого для верхней и нижней челюстей были сделаны ортодонтическо-ортопедические модульные аппараты, зафиксированные на первых временных молярах, с расширительными винтами и телескопическими соединениями, которые регулируют положение искусственных пластмассовых зубов на протяжении всего лечения. Искусственные зубы крепились к аппарату с помощью металлических структур. Пациент наблюдался на протяжении 10 лет с начала лечения.
Модульный аппарат, описанный здесь, и наш терапевтический подход показали свою эффективность и долговечность результатов лечения сложного случая ГЭД. Целью было решение не только ортодонтических и ортопедических проблем, но и устранение психологического дискомфорта.
Annotation. The treatment of a complex case of hypohidrotic ectodermal dysplasia (HED) with severe oligodontia. Case report 6 years old boy with HED, was treated with an orthodontic/prosthetic modular appliance. The device is custom made and consists of two parts, upper and lower, which were partially removable and partially fixed. The patient was prepared to receive dental implants for definitive oral rehabilitation. The treatment begun with heath-cured acrylic resin removable appliance with expansion screw in the maxilla and in the mandible. Afterwards, an innovative orthodontic/prosthetic modular appliance was made in the maxilla and in the mandible, fixed with bands on the first permanent molars, with expansion screw and telescopic screw that follow and support the resin prosthetic teeth during the orthopaedic expansion. The resin prosthetic teeth are removable from the metallic fixed structure of this appliance. The patient was followed for 10 years from the beginning of treatment. The modular appliance here described and our therapeutic approach showed to be efficient and durable in the achievement of many goals in the treatment of a complex case of HED. The objectives were not only just orthodontic, but also prosthetic and psychological.
Ключевые слова: гипогидротическая эктодермальная дисплазия; профилактика; олигодентия; ортодонтическо-ортопедический аппарат.
Keywords: hypohidrotic ectodermal dysplasia; Interceptive treatment; оligodontia; оrthodontic/prosthetic appliance.
Заголовок: Interceptive treatment in ectodermal dysplasia, using an innovative orthodontic/prosthetic modular appliance. A case report with 10-year follow-up
TO CITE THIS ARTICLE
Celli D, Manente A, Grippaudo C, Cordaro M. Interceptive treatment in ectodermal dysplasia using an innovative orthodontic/prosthetic modular appliance. A case report with 10- year follow-up. Eur J Paediatr Dent 2018 Dec;19(4):307-312.
doi: 10.23804/ejpd.2018.19.04.11.
Литература