Способ замещающего протезирования субтотальных и тотальных пострезекционных верхнечелюстных дефектов с использованием материалов с памятью формы
Цель работы: повышение эффективности медико-социальной реабилитации больных с субтотальными и тотальными пострезекционными верхнечелюстными дефектами (полным отсутствием правой и/или левой верхнечелюстных костей) путем совершенствования технологии изготовления пустотелого протеза-обтуратора с использованием материалов с памятью формы.
Теоретические основы, определяющие форму обтуратора
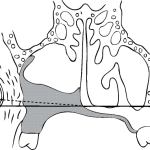
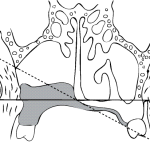
По нашему мнению, обтурирующая часть протеза должна быть не только пустотелой, но и максимально заполнять опорную площадь дефекта. Один из факторов снижения эффекта ее отвисания вследствие тяжести — максимальное использование костных участков анатомической ретенции в области изъяна, основными из которых будут являться небные отростки, основание альвеолярных отростков, бугры верхних челюстей, горизонтальные пластинки небных костей, латеральные стенки носовой полости, сошник. R. P. Desjardins (1978) теоретически обосновал, каким образом адекватная высота латеральной стенки обтуратора над щечным рубцовым тяжом (местом соединения слизистой оболочки щеки на уровне бывшего преддверия полости рта и зоны хирургического дефекта) может препятствовать вертикальному смещению протеза, уменьшая травматическую перегрузку в опорных тканях протезного ложа [53]. Форма латеральной стенки обтуратора, которая формирует выпуклость мягких тканей щеки, должна способствовать лучшей фиксации протеза и одним из обязательных требований является ее обратная конусность. При этом важно не перекрывать базисом устье выводного протока околоушной слюнной железы, обеспечивая свободное выделение слюны в полость рта (рис. 1, 2).
- Рис. 1. Смещение обтурирующей части протеза, обеспечиваемое особенностями формы, высотой латеральной стенки, а также эластичным поведением антиопрокидывающего устройства.
- Рис. 2. Направление действия сил вследствие сдвигов обтурирующей части протеза, изготовленного без соблюдения оптимальной формы и высоты латеральной стенки, относительно горизонтальной плоскости при жевательной нагрузке.
Особенности получения верхнечелюстного оттиска при субтотальных и тотальных пострезекционных дефектах
Важным моментом, непосредственно влияющим на качество изготовления ортопедической конструкции, отвечающей вышеописанной характеристике формы обтурирующей части, является получение верхнечелюстного оттиска дефекта. Ю. В. Аксенов (1967) считал сложностью данного клинического этапа протезирования повышенную чувствительность тканей протезного ложа к действию механических, термических, химических раздражителей, вариабельную топографию и большие размеры отсутствующих анатомических структур, что обуславливает необходимость применения индивидуальных ложек и альгинатных слепочных масс [4]. Б. К. Костур с соавт. (1985) при этом рекомендовали не тампонировать изъяны до 10 мм в наибольшем измерении, а покрывать 1—2 слоями влажной марли, дефекты большего размера предварительно тампонировать, оставляя края входного отверстия открытыми на 3—4 мм внутри по периметру [17]. Основываясь на нашем практическом опыте, приводим ряд важных особенностей получения оттиска дефекта после полной резекции одной или обеих верхнечелюстных костей. Начинают его с тщательного осмотра верхней, задней, латеральных и передней стенок изъяна с последующим, по необходимости, закрытием множественных ретенционных пунктов и анатомических отверстий влажными марлевыми салфетками, фиксированными к шелковым лигатурам, выведенным через носовые ходы, для профилактики их возможного продвижения вглубь анатомических полостей при компрессии оттискной массой. С подготовленной таким образом послеоперационной полости получают ориентировочный оттиск стандартной ложкой, накладывая слепочную массу на латеральной стороне дефекта с избытком, с целью создания давления последней и исправления деформации щеки и верхней губы. Отливают гипсовую модель и изготавливают индивидуальную ложку для получения рабочего оттиска, используемого в изготовлении окончательного протеза. Получение оттиска в данных клинических ситуациях часто затруднено из-за ограничения открывания рта вследствие послеоперационной рубцовой контрактуры и постлучевой воспалительной контрактуры жевательных мышц. Однако необходимость проснять послеоперационную полость на всю глубину, принимая во внимание все ретенционные пункты, диктуется необходимостью выполнения высокой обтурирующей части, играющей в последующем роль лечебного аппарата для механотерапии. В данной связи при получении рабочего оттиска мы рекомендуем в дополнении к нанесению слепочной массы на индивидуальную ложку проводить предварительное промазывание стенок и дна дефекта, используя альгинатные оттискные материалы, а в случаях отсутствия костных стенок с латеральной стороны дефекта проводить функциональное оформление краев базиса протеза с использованием функциональной пробы на герметичность.
Сущность способа замещающего протезирования субтотальных и тотальных пострезекционных верхнечелюстных дефектов
На 15—30-й день после проведения оперативного вмешательства — удаления правой и/или левой верхнечелюстных костей, уменьшения воспалительной реакции и очищения раневой поверхности убирают тампонаду образовавшегося дефекта и получают ориентировочный оттиск изъяна эластичной слепочной массой с помощью стандартной слепочной ложки, после предварительной тампонады носовых ходов. Изготавливают гипсовую модель и по ней индивидуальную ложку из акриловой пластмассы, позволяющую проснять внутренний рельеф изъяна. Повторно тампонируют влажными марлевыми салфетками носовые ходы со стороны дефекта и с помощью индивидуальной ложки, а также пальцевого массирования щечных областей и функциональных проб на герметичность, эластичной слепочной массой получают функционально оформленный, оттиск верхнечелюстного дефекта.
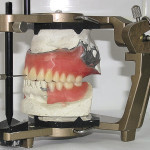
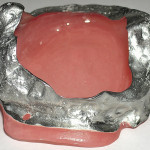
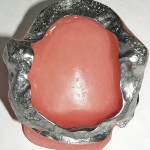
Изготавливают рабочую модель из высокопрочного гипса. Размечают границы базиса верхнечелюстного протеза-обтуратора, перекрывая края дефекта по всей окружности, вглубь изъяна с покрытием зон поднутрений и участков анатомической ретенции таким образом, чтобы латеральные стенки обтуратора перекрывали рубцовое образование, соединяющее слизистую оболочку щеки на уровне бывшего преддверия полости рта с зоной оперативного вмешательства, и имели максимально возможную высоту, покрывая сохранившиеся костные структуры дна дефекта и оставляя открытыми проекцию носовых ходов. Дублируют рабочую модель и изготавливают ее копию из огнеупорной массы. Моделируют металлический каркас протеза-обтуратора путем нанесения разогретого воска по размеченным границам базиса. Изготавливают ограничитель базиса по всей окружности изъяна в виде полоски шириной до 2 мм и формируют дугообразные скобы в проекции вершины рубцового тяжа из восковых заготовок толщиной 0,3 мм, шириной 3—5 мм, высотой 2—2,5 мм, на расстоянии 5—10 мм друг от друга. Создают литниковую систему и изготавливают литейную форму. Опоку на вибростоле заполняют огнеупорной массой и выдерживают до полного затвердевания. Выплавляют воск при температуре 300 °С в течение 30 минут, литейную форму прокаливают до температуры 950 °С в течение 30—40 минут, после чего температуру увеличивают до 1230—1250 °С на 20—30 секунд, проводят плавку литейного стоматологического сплава на основе никелида титана «Титанид» (пат. РФ № 2162667) [26] (Регистрационное удостоверение федеральной службы по надзору в сфере ЗО и СР № ФС 01012006/3796-06 от 26.12.2006; Сертификат соответствия госстандарта России № РОСС RU.АЯ79.ВОЗ433) и вращают всю систему тигля с опокой. Под действием центробежной силы расплавленный металл заполняет опоку, способствуя получению однородной структуры отливки за счет его равномерного уплотнения по всему объему. После окончания литья опоку охлаждают до комнатной температуры, отливку удаляют из опоки, очищают в пескоструйном аппарате, срезают литники. Никелид-титановый каркас подвергают химической полировке в смеси азотной, плавиковой кислот и воды (в соотношении 4:1:4), с последующей припасовкой в ротовой полости.
Металлический каркас со стороны соединения с пластмассовой частью протеза покрывают специальным составом, исключающим просвечивание металла через пластмассу (например, «Коналор»), после чего на нем формируют восковые окклюзионные валики. Металлический каркас с окклюзионным валиком вводят в полость рта пациента и определяют положение верхней губы, коррекцию положения которой выполняют, добавляя или удаляя воск на вестибулярную поверхность. Определяют высоту валика в переднем участке, учитывая то, что его край должен находиться на уровне нижнего края верхней губы или выступать из-под него на 1,0—1,5 мм. Далее определяют высоту нижнего отдела лица при положении нижней челюсти в состоянии физиологического покоя. На лице больного отмечают две точки: одну — выше, другую — ниже ротовой щели. Расстояние между точками измеряют при помощи специально подготовленного циркуля и фиксируют на восковой пластине. Верхнечелюстной окклюзионный валик припасовывают к нижнему зубному ряду таким образом, чтобы при смыкании расстояние между отмеченными точками было меньше, чем в состоянии физиологического покоя, на 2—3 мм. На валик наносят технические линии для постановки фронтальных зубов — срединная линия, линии клыков и улыбки. Припасованный таким образом верхнечелюстной окклюзионный валик с никелид-титановым каркасом удаляют из ротовой полости, окклюзионную поверхность валика разогревают над пламенем спиртовки и покрывают мелкодисперсным абразивом — кварцевым песком. Подготовленный таким образом окклюзионный валик вводят в полость рта пациента и просят его выполнить различные жевательные движения, при которых происходит процесс притирки воскоабразивной окклюзионной поверхности валика к нижнему зубному ряду. Макро- и микронеровности сглаживаются, а структура окклюзионной поверхности приводится в соответствие с характером движений нижней челюсти и индивидуальными особенностями жевательного аппарата. Сформированный окклюзионный валик является макетом индивидуальной окклюзионной плоскости и ориентиром для постановки зубов в трех взаимно перпендикулярных плоскостях. Затем из базисного воска формируют пластинку в виде крышки, закрывающую проекцию небной части протеза, и закрепляют ее по внутренним краям окклюзионных валиков разогретым воском. Металлический каркас с окклюзионным валиком и небным сводом вводят в полость рта пациента и просят его выполнить различные речевые тесты. Периодически вынимая и разогревая небную часть конструкции, функционально фонетически моделируют необходимую форму и уровень небного свода, обеспечивающие максимальное восстановление речевой функции. После определения и фиксации центрального соотношения системы оставшихся костей средней зоны лица (являющихся составной частью протезного ложа) и базиса верхнечелюстного протеза-обтуратора с нижним зубным рядом (пат. РФ 2321375) [32] никелид-титановый каркас с верхнечелюстным восковым макетом и нижнечелюстную гипсовую модель фиксируют в анатомическом артикуляторе, далее проводят постановку искусственных пластмассовых зубов.
Моделирование сверхэластичных проволочных фиксирующих элементов — кламмеров, при наличии таковых в ортопедической конструкции, выполняют методом высокотемпературного формирования из никелид-титановой проволоки Ø 0,7—1,0 мм путем изгибания при локальном нагреве над пламенем спиртовки до 450—500 ºС (температуры, упорядочивающей кристаллическую структуру материала в деформируемой зоне и достаточной для «запоминания формы») с последующим быстрым охлаждением в холодной воде, химической обработкой и полировкой. Контроль температуры нагрева осуществляют визуально по изменению цвета проволочного элемента до темно-вишневого. Далее помещают изготовленные таким образом кламмеры в восковую репродукцию протеза.
Отмоделированный протез гипсуют в кювету, состоящую из двух частей, дна и крышки (кювета снабжена пазами и выступами для фиксации ее разъемных частей). В нижнюю часть кюветы гипсуют восковую репродукцию протеза с никелид-титановой частью базиса в вертикальном положении, затем устанавливают верхнюю часть кюветы и заполняют ее жидким гипсом на вибростоле. Кювету выдерживают до полного затвердения гипса под давлением. После удаления воска методом выпаривания кювету раскрывают, изолируют поверхность верхней гипсовой формы разделительным лаком. Верхнюю часть кюветы заполняют тестообразной акриловой пластмассой, соединяют половины кюветы и прессуют в вертикальном направлении. Пластмассу полимеризуют. Извлекают протез из кюветы, проводят его шлифовку и полировку, а затем припасовывают в ротовой полости.
Клинические примеры
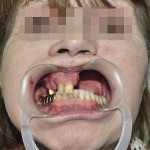
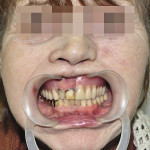
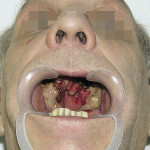
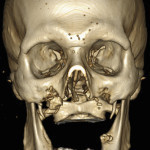
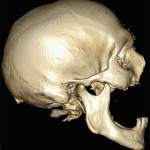
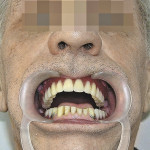
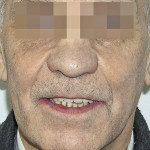
Больная М., 62 лет, обратилась с жалобами на наличие верхнечелюстного дефекта (отсутствие левой верхнечелюстной кости), невозможность пережевывание пищи и попадание ее в полость носа, невнятность, гнусавость речи. Из анамнеза: 4 года назад проведен курс лучевой терапии и выполнена резекция по поводу C-r левой верхней челюсти T3N0M0. Объективно: нарушение конфигурации лица за счет левосторонней рубцовой деформации и западения мягких тканей верхней губы, щечной и подглазничной областей. Открывание рта в полном объеме, не затруднено. Определяется отсутствие левой верхнечелюстной кости. Костный изъян эпителизирован рубцово-измененной слизистой оболочкой. Зубная формула: 15, 12, 11, 37, 35, 34, 33, 32, 31, 41, 42, 43, 44, 48. Дефекты нижнего зубного ряда восстановлены штампованно-паянным мостовидным протезом справа и металлокерамическим мостовидным протезом слева. В проекции верхнечелюстного бугра справа установлен дентальный имплантат (рис. 3). Рентгенологическая картина представлена на рис. 4. Фонетическое обследование больной с помощью разработанного способа диагностики нарушений речевой функции, включающего оценку произношения звуков и разборчивости речи (гнусавости) с помощью карты-опросника, с последующим математическим вычислением процента дефектности речи (пат. РФ № 2284744) [30] показало, что нарушено произношение звуков: б, в, г, д, ж, з, к, л, м, н, п, р, с, т; коэффициент разборчивости речи — 5; величина нарушения речевой функции — 50,5 %. DS: субтотальный пострезекционный верхнечелюстной дефект (отсутствие левой верхнечелюстной кости), частичная верхнечелюстная адентия I класса по Кеннеди.
- Рис. 3а. Состояние полости рта больной М. до ортопедического лечения: положение закрытого рта (фронтальная проекция).
- Рис. 3б. Состояние полости рта больной М. до ортопедического лечения: положение открытого рта (полуаксиальная проекция).
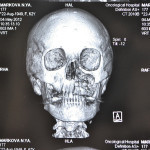
- Рис. 4а. Больная М., объемное компьютерное рентгеновское изображение черепа: фронтальная проекция.
- Рис. 4б. Больная М., объемное компьютерное рентгеновское изображение черепа: левая латеральная проекция.
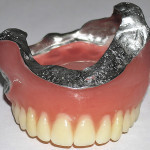
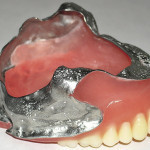
Лечение: больной изготовлен верхнечелюстной протез-обтуратор согласно разработанной технологии (рис. 5—9). Адаптация к протезу в течение десяти дней (пат. РФ 2354330) [33]. Функция речи восстановлена в полном объеме. Результаты пикфлоуметрии, полученные путем сравнения показателей максимальной скорости выдоха пациента без протеза с открытыми и закрытыми носовыми ходами, с протезом и открытыми носовыми ходами, полученные с применением спирографа «Микропик» (рег. удост. МЗ РФ № 2002/988), фирмы «Микро Медикал Лтд.» (Великобритания), представлены в таблице № 1.
- Рис. 5. Гипсовая модель верхнечелюстного дефекта больной М.
- Рис. 6. Никелид-титановый каркас верхнечелюстного протеза-обтуратора больной М.
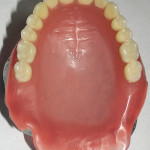
- Рис. 7а. Верхнечелюстной протез-обтуратор больной М.: фронтальная проекция.
- Рис. 7б. Верхнечелюстной протез- обтуратор больной М.: проекция со стороны протезного ложа.
- Рис. 7в. Верхнечелюстной протез- обтуратор больной М.: проекция со стороны полости рта.
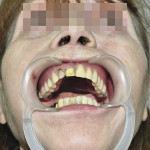
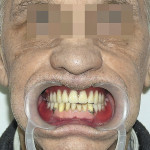
- Рис. 8а. Верхнечелюстной протез- обтуратор в полости рта больной М.: положение закрытого рта (фронтальная проекция).
- Рис. 8б. Верхнечелюстной протез-обтуратор в полости рта больной М.: положение открытого рта (полуаксиальная проекция).
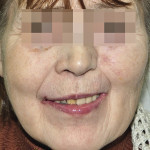
- Рис. 9. Больная М. после ортопедического лечения.
Таблица №1. Результаты пикфлоуметрии больной М.
Величина максимальной скорости выдоха, л/мин. |
||
|
без протеза с открытыми носовыми ходами |
без протеза с закрытыми носовыми ходами |
с протезом и открытыми носовыми ходами |
|
510 |
630 |
620 |
Восстановление речевой функции и идентичность показателей максимальной скорости выдоха без верхнечелюстного протеза-обтуратора с закрытыми носовыми ходами, с верхнечелюстным протезом-обтуратором и открытыми носовыми ходами свидетельствовали о полноценной обтурации дефекта. Больная может принимать пищу любой консистенции. Сравнительный анализ точности соответствия рельефа протезного ложа базису конструкции показал, что толщина корригирующего слоя после получения функциональных оттисков в проекции вершины, вестибулярной и оральной поверхностей альвеолярного отростка и краев изъяна (пат. РФ 2311153) [31] в сроки 6—12 мес. после протезирования составляла 0,34—0,05 мм и далее увеличивалась до 0,52—0,05 мм (преимущественно по краям изъяна) в связи с прогрессированием явлений атрофии опорных тканей протезного ложа. Рентгенологически отмечалась убыль костной ткани в пришеечной зоне опорных зубов, расположенных на границе с костным дефектом, достигающая 2—2,5 мм в течение первого года функционирования протеза и увеличивающаяся до 4—6,5 мм и более в отдаленные сроки наблюдений. Это является допустимым диапазоном, характеризующим минимально проявляющие процессы атрофии опорных тканей протезного ложа для данных клинических ситуаций.
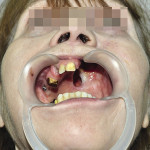
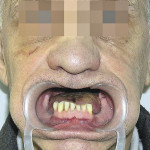
Больной Ц., 66 лет, направлен для проведения замещающего верхнечелюстного протезирования. Из анамнеза: две недели назад в клинике НИИ онкологии Томского научного центра СО РАМН выполнена резекция твердого неба и альвеолярных отростков верхних челюстей с двух сторон по поводу злокачественной опухоли из оболочек периферических нервов T3N0M0. Объективно: нарушение конфигурации лица за счет западения мягких тканей верхней губы. Открывание рта в полном объеме, не затруднено. Определяется отсутствие правой и левой верхнечелюстных костей, изъян покрыт грануляционной тканью. Зубная формула: 33, 32, 31, 41, 42, 43, 44 (рис. 10). Рентгенологическая картина представлена на рис. 11. Фонетическое обследование: нарушено произношение звуков: а, б, в, г, д, ж, з, и, й, к, л, п, р, с, т, у, ф, ц, ш, щ, э, ю; коэффициент разборчивости речи — 5; величина нарушения речевой функции — 62,7 %. DS: тотальный пострезекционный верхнечелюстной дефект (отсутствие правой и левой верхнечелюстных костей), частичная нижнечелюстная адентия I класса по Кеннеди.
- Рис. 10а. Состояние полости рта больного Ц. до ортопедического лечения: положение закрытого рта (фронтальная проекция).
- Рис. 10б. Состояние полости рта больного Ц. до ортопедического лечения: положение открытого рта (полуаксиальная проекция).
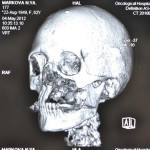
- Рис. 11а. Больной Ц., объемное компьютерное рентгеновское изображение черепа: фронтальная проекция.
- Рис. 11б. Больной Ц., объемное компьютерное рентгеновское изображение черепа: правая латеральная проекция.
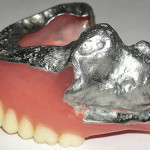
Лечение: больному изготовлен верхнечелюстной протез-обтуратор, согласно разработанной технологиии, и съемный нижнечелюстной зубной протез (рис. 12—18). Адаптация к протезам в течение семи дней. Функция речи восстановлена в полном объеме. Результаты пикфлоуметрии представлены в таблице № 2.
- Рис. 12. Оттиск верхнечелюстного дефекта больного Ц.
- Рис. 13. Гипсовая модель верхнечелюстного дефекта больного Ц.
- Рис. 14. Никелид-титановый каркас верхнечелюстного протеза-обтуратора больного Ц.
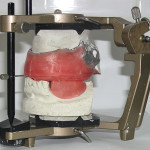
- Рис. 15а. Никелид-титановые базисы протезов с воскоабразивными валиками, загипсованные в артикуляторе: после припасовки и определения центрального соотношения челюстей.
- Рис. 15б. Никелид-титановые базисы верхнечелюстного и нижнечелюстного протезов с воскоабразивными окклюзионными валиками, загипсованные в артикуляторе: после постановки зубов.
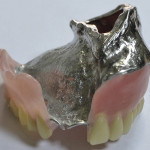
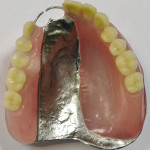
- Рис. 16а. Верхнечелюстной протез-обтуратор больного Ц.: фронтальная проекция.
- Рис. 16б. Верхнечелюстной протез- обтуратор больного Ц.: правая латеральная проекция.
- Рис. 16в. Верхнечелюстной протез- обтуратор больного Ц.: левая латеральная проекция.
- Рис. 16г. Верхнечелюстной протез- обтуратор больного Ц.: задняя проекция.
- Рис. 16д. Верхнечелюстной протез- обтуратор больного Ц.: проекция со стороны протезного ложа.
- Рис. 16е. Верхнечелюстной протез- обтуратор больного Ц.: проекция со стороны полости рта.
- Рис. 17а. Протезы в полости рта больного Ц.: положение закрытого рта (фронтальная проекция).
- Рис. 17б. Протезы в полости рта больного Ц.: положение открытого рта (полуаксиальная проекция).
- Рис. 18. Больной Ц. после ортопедического лечения.
Таблица №2. Результаты пикфлоуметрии больного Ц.
Величина максимальной скорости выдоха, л/мин. |
||
|
без протеза с открытыми носовыми ходами |
без протеза с закрытыми носовыми ходами |
с протезом и открытыми носовыми ходами |
|
210 |
460 |
460 |
Восстановление речевой функции и идентичность показателей максимальной скорости выдоха без верхнечелюстного протеза-обуратора с закрытыми носовыми ходами, с верхнечелюстным протезом-обтуратором и открытыми носовыми ходами свидетельствовали о полноценной обтурации дефекта. Больной может принимать жидкую и мягкую пищу.
Заключение
Таким образом, применение разработанного способа замещающего протезирования субтотальных и тотальных пострезекционных верхнечелюстных дефектов позволило на качественно новом уровне решить проблему реабилитации больных с полным отсутствием правой и/или левой верхнечелюстных костей. Преимущества разработанной технологии заключаются в улучшении качественных и функциональных характеристик пустотелых протезов-обтураторов, что повышает эффективность и сокращает сроки медико-социальной реабилитации больных с обширными верхнечелюстными дефектами с учетом удовлетворительного восстановления утраченных функций жевания, глотания и речи. Использование в качестве основного конструкционного материала для изготовления протезов-обтураторов сверхэластичного литейного стоматологического сплава на основе никелида титана «Титанид» исключает токсическое и канцерогенное воздействие на подлежащие ткани, позволяет уменьшить вес ортопедической конструкции в среднем в 1,25 раза благодаря минимальной (до 0,3 мм) толщине базиса и стенок обтуратора, сохраняет температурное восприятие тканей протезного ложа, предотвращает «парниковый эффект» под базисом ортопедической конструкции, повышает прочность и долговечность эксплуатации протеза, что обусловлено большей теплопроводностью и прочностными свойствами данного материала в сравнении с акриловыми пластмассами. Сверхэластичные свойства никелида титана создают условия для равномерного распределения жевательного давления на мало-, средне- и хорошо податливые ткани протезного ложа, увеличивая объем опорных структур. Биомеханические свойства никелида титана демпфируют воспринимаемую нагрузку в области дефекта челюсти, что в совокупности с биохимической совместимостью основного конструкционного материла с опорными тканями, а также отсутствием пористости в условиях постоянной носовой секреции из-за наличия ороантрального и/или ороназального сообщения повышает гигиенические характеристики протеза, предотвращает воспаление и минимизирует атрофию тканей протезного ложа. Также данные положительные свойства обусловлены чашеобразной формой обтуратора, которая за счет эффекта «чернильницы-невыливайки» при наклонах головы в различных направлениях до 5—10º к горизонтальной плоскости обеспечивает направленное дренирование и временную изоляцию носового секрета в полости обтуратора, исключая его попадание на опорные ткани протезного ложа, до проведения очередной ежедневной гигиенической чистки протеза, выполняемой больным. Особенности технологии изготовления базиса протеза позволяют повторять сложный рельеф изъяна и исключить контакт пластмассы с тканями протезного ложа.
Эти факторы в совокупности с минимальной усадкой никелида титана при литье обеспечивают высокую точность соответствия протеза протезному ложу, увеличение эффективной площади ретенции и, как следствие, полную обтурацию верхнечелюстного дефекта, что дает возможность наиболее оптимально распределять поток воздушной струи в процессе речеобразования. Функционально-фонетическое моделирование воскового макета будущего зубного ряда, формы и уровня небного свода (в случаях отсутствия обеих верхнечелюстных костей) в сочетании с чашеобразной формой обтуратора, компенсирующей резонаторные свойства придаточных полостей носа и моделирующей тембр голоса, способствуют восстановлению речевой функции в максимально возможном объеме. Восстановленное носовое дыхание, согревание воздуха в полости носа за счет теплорезонирующей функции блюдцеобразного обтуратора с сохраненных участков слизистой оболочки полости носа на пути воздушного потока способствуют повышению сопротивляемости организма к развитию простудных заболеваний. Форма латеральных стенок обтуратора, формирующих выпуклость мягких тканей щек, способствует лучшей фиксации протеза за счет обратной конусности. Сверхэластичная кламмерная система, при наличии таковой, обеспечивает беспрепятственное наложение, фиксацию и снятие протеза в условиях дистопии зубов и деформированного зубного ряда, не требуя их предварительного покрытия искусственными коронками, предотвращает травматическую перегрузку, напряжение в периодонте опорных зубов и их последующую патологическую подвижность. Повышенная сопротивляемость усталости материала при длительных разновекторных деформациях повышает надежность, срок службы протеза при сохранении необходимой упругости и достигнутой ретенционной стабильности, при возможности их отдельной замены в случаях изменения топографии дефекта зубного ряда.
Литература
- А. с. 1537239 СССР, МКИ А 61 С 13/00. Протез для закрытия неба после полной резекции верхней челюсти / В. И. Гаушкин, И. А. Бернцева (СССР). Заявл. 21.07.1987; Опубл. 23.01.1990, Бюл. № 3.
- А. с. 1586679 СССР, МКИ А 61 С 13/107. Устройство для замещения полного дефекта обеих верхних челюстей / Е. А. Ванштейн, Л. П. Мальчикова, А. А. Дацко, В. А. Петренко (СССР). Заявл. 04.05.1988; Опубл. 23.08.1990, Бюл. № 31.
- Агапов В. В. Адаптация с съемным протезам с обтурирующей частью при лечении дефектов верхней челюсти с полным отсутствием зубов (III класс по В. Ю. Курляндскому) / В. В. Агапов, Т. В. Ковальская // Материалы XIX и XX Всерос. науч.-практ. конф.: сб. науч. тр. — М., 2008. — С. 172—174.
- Аксенов Ю. В. Получение слепков при протезировании больных после резекции верхней челюсти и неба / Ю. В. Аксенов // Стоматология. — 1967. — № 1. — С. 78—81.
- Ахмедов Х. К. Разборный обтурирующий протез / Х. К. Ахмедов // Здравоохр. Таджикистана. — 1989. — № 4. — С. 91—92.
- Бетельман А. И. Ортопедическая стоматология / А. И. Бетельман. — М.: Медицина, 1965. — 404 с.
- Варес Э. Я. Штампование и прессование пластмасс при изготовлении зубных протезов /
Э. Я. Варес. — М.: Медицина, 1986. — 180 с. - 25-летний опыт протезирования больных с послеоперационными дефектами верхней челюсти / В. М. Чучков, В. Н. Герасименко, А. М. Ахметов и др. // The First International symposium Plastic and Reconstructive Surgery in Oncology. Moscow, Russia. March, 19—21, 1997. — M., 1997. — С. 207.
- Дробышев А. Ю. Применение дентальных имплантатов с гидроксилаппатитовым напылением у больных после онкологических операций / А. Ю. Дробышев, В. С. Агапов, А. А. Гаджикулиев // Материалы VI межд. науч.-практ. конф. челюстно-лицевых хирургов и стоматологов: сб. науч. тр. — СПб., 2001. — С. 40—41.
- Жахангиров А. Ж. Резекционный протез с дренирующим каналом / А. Ж. Жахангиров, Х. К. Ахмедов // Здравоохр. Таджикистана. — 1988. — № 1. — С. 95—96.
- Збарж Я. М. Быстротвердеющие пластмассы в зубном и челюстном протезировании / Я. М. Збарж. —
Л.: Медгиз, 1963. — 106 с. - Зданевич Б. А. Модификация способа изготовления облегченного послерезекционного протеза для верхней челюсти / Б. А. Зданевич // Стоматология. — 1968. — № 6. — С. 89—91.
- Злокачественные опухоли челюстно-лицевой области / И. М. Федяев, И. М. Байриков, Л. П. Белова и др. — М: Мед. кн., Н. Новгород: Изд-во НГМА, 2000. — 160 с.
- Ирошникова Е. С. Опыт применения защитных пластинок при резекции верхней челюсти /
Е. С. Ирошникова // Стоматология. — 1971. — № 2. — С. 96. - Каламкаров Х. А. Протезирование дефектов у детей после резекции верхней челюсти /
Х. А. Каламкаров, Е. П. Ерадзе, Г. А. Ганцев // Диагностика и организация лечебно-профилактической помощи больным злокачественными новообразованиями челюстно-лицевой области (матер. пленума 26—27 сентября 1974 года, г. Краснодар). — М., 1974. — С. 88—91. - Каламкаров Х. А. Отдаленные результаты протезирования дефектов верхней челюсти у детей / Х. А. Каламкаров, Е. П. Ерадзе, Г. А. Ганцев // Стоматология. — 1976. — № 3. — С. 81—83.
Полный список литературы находится в редакции.