Сравнительный анализ эффективности методов немедленной имплантации
По современным канонам стоматологии зубной ряд после удаления зуба (зубов) должен быть восстановлен в кратчайшие сроки и наиболее функциональным способом [7, 13]. Реконструкция дефектов зубного ряда верхней и нижней челюстей с использованием немедленной имплантации является перспективным, но относительно новым направлением в стоматологии.
Аннотация
У 138 пациентов после удаления зуба (зубов) был использован метод немедленной имплантации с применением двух- и одноэтапных винтовых конструкций, у 45 (32,6 %) больных контрольной группы и в 93 (67,4 %) случаях устанавливали цилиндрические и пластинчатые имплантаты с эффектом памяти формы, адаптированные для установки в лунку и через лунку удаленного зуба фронтальной и жевательной группы.
Использование одноэтапных винтовых имплантатов, самофиксирующихся цилиндрических и пластинчатых позволяет сократить сроки протезирования от 1 до 30 дней, снизить атрофию альвеолярного отростка в области лунки удаленного зуба. У 97,8 % пациентов основной группы и у 86,6 % контрольной группы сохраняется долговременный хороший функциональный результат протезирования.
Введение
Выполнение немедленной имплантации в лунки удаленных зубов и протезирование в кратчайшие сроки после имплантации является гарантией сохранения стабильного состояния жевательно-речевого аппарата [8, 12]. Помимо эстетического, функционального, психологического результатов немедленной имплантации и протезирования снижается атрофия альвеолярного отростка [9, 10]. По современным канонам стоматологии зубной ряд после удаления зуба (зубов) должен быть восстановлен в кратчайшие сроки и наиболее функциональным способом [7, 13]. Реконструкция дефектов зубного ряда верхней и нижней челюстей с использованием немедленной имплантации является перспективным, но относительно новым направлением в стоматологии.
Недостаточно изучены технические особенности выполнения операции немедленной имплантации, отсутствует единое мнение относительно сроков протезирования [3, 10, 11]. В единичных публикациях отмечается положительный потенциал применения при немедленной имплантации цилиндрических и пластинчатых самофиксирующихся устройств с эффектом памяти формы [2, 4, 5]. Недостаточный охват костью цилиндрических и пластинчатых имплантатов с памятью формы в лунке зуба, конусовидной формы абатменты способствуют образованию промежутков между имплантатом и тканями, что усиливает дистрофию десны и костной ткани в области имплантатов.
Цель исследования
Проанализировать результаты немедленной имплантации с использованием дентальных конструкций с эффектом памяти формы, адаптированных для установки в лунку удаленного зуба (зубов).
Материалы и методы
Проведен анализ эффективности немедленной имплантации у 138 пациентов, лечившихся в период с 2004 по 2010 год. В 93 (67,4 %) случаях были использованы одноэтапные имплантаты с эффектом памяти формы: цилиндрические (n = 64) и пластинчатые (n = 29), адаптированные для установки в лунку удаленного зуба (основная группа). У 45 (32,6 %) больных контрольной группы применяли двухэтапные (n = 16) и одноэтапные (n = 29) винтовые имплантаты.
Использование одноэтапных винтовых имплантатов, самофиксирующихся цилиндрических и пластинчатых позволяет сократить сроки протезирования от 1 до 30 дней
Из 93 больных основной группы лишь в 21 (22,6 %) случае единичные дефекты зубного ряда образовались после удаления корня (корней) зуба. У 22 (23,7 %) удаление корня зуба увеличивало число отсутствующих зубов до трех. В области отсутствующих зубов степень атрофии альвеолярного отростка соответствует I классу по Fallschussel и III классу по D. Atwood [3, 13]. У 19 (20,4 %) больных в течение 5—7 лет отсутствовало более 5 зубов, был хронический пародонтит, требовалось удаление 1—3 зубов, вертикальный и горизонтальный размеры беззубых участков альвеолярного отростка 18,0 мм и 10,0 мм.
У 23 (24,7 %) пациентов отсутствовало более 5 зубов, имела место атрофия альвеолярного отростка II—IV классов по Fallschussel, IV—V классов по D. Atwood. В 8 (8,6 %) случаях после удаления более 5 подвижных зубов оставалось 4—5 зубов для включения в протез.
Планирование лечения с использованием метода немедленной имплантации выполняли в соответствии с традиционными требованиями [1, 7, 11].
Показаниями к удалению зубов и немедленной имплантации служили значительное разрушение коронки зуба у 72 (77,4 %) пациентов основной группы и 38 (84,4 %) больных контрольной группы, подвижность зуба (зубов) II—III степени у пациентов с хроническим пародонтитом, в основной группе в 21 (22,6 %) случае и в контрольной группе у 7 (15,0 %) больных.
Реконструкция дефектов зубного ряда верхней и нижней челюстей с использованием немедленной имплантации является перспективным, но относительно новым направлением
Важным условием при выполнении экстирпации зуба перед одномоментной имплантацией в лунку является максимально атравматичная процедура удаления зуба. Подвижные зубы удалялись с использованием универсальных щипцов с узкими щечками ротационными движениями. При удалении корней зубов с полностью разрушенной коронкой бором расширялась периодонтальная щель по периметру, корни вывихивались элеватором. В затруднительных случаях с целью сохранения межальвеолярных перегородок и стенок лунки экстирпация зуба выполнялась с использованием системы Easy X-TRAC.
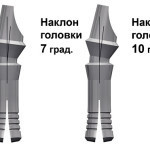
У 28 (30,1 %) пациентов основной группы в лунку удаленного зуба (зубов) фронтальной группы устанавливали цилиндрические имплантаты, абатменты которых выполнены в виде неправильного усеченного конуса, язычная сторона абатмента от верхушки к уступу у основания абатмента плавно срезана (рис. 1).
- Рис. 1а. Цилиндрические имплантаты, применяемые для немедленной имплантации в лунку и через лунку удаленного зуба.
- Рис. 1б. Цилиндрические имплантаты, применяемые для немедленной имплантации в лунку и через лунку удаленного зуба.
- Рис. 1в. Пластинчатые имплантаты, применяемые для немедленной имплантации в лунку и через лунку удаленного зуба.
Установка цилиндрических имплантатов диаметром 3,5—4,0 мм в лунку фронтального зуба допускалась при толщине язычной и вестибулярной стенок лунки не менее 3,0 мм у пациентов с отсутствием местных воспалительных явлений, кисты корня зуба. У 5 (5,4 %) больных с горизонтальным размером альвеолярного отростка не более 6,0—7,0 мм в области удаленного фронтального зуба для установки в лунку зуба использовали пластинчатые двухкорневые имплантаты толщиной 2,0 мм и линейным размером 5 мм.
Цилиндрические конструкции с эффектом памяти формы использованы при немедленной имплантации в лунку удаленного зуба жевательной группы у 36 (38,7 %) пациентов, имеющих горизонтальный размер альвеолярного отростка в области дефекта не менее 10,0 мм. Абатменты имплантатов выполнены в виде трехгранной фигуры со сглаженными углами, расширяющимися от верхушки к уступу в основании (рис. 1).
У 24 (25,8 %) пациентов при немедленной имплантации через лунку удаленного двух или трехкорневого зуба были задействованы пластинчатые с эффектом памяти формы, в т. ч. в 22 случаях адаптированные для установки в лунку удаленного многокорневого зуба (патент на изобретение 2397732) [6].
Важным условием при выполнении экстирпации зуба перед одномоментной имплантацией в лунку является максимально атравматичная процедура удаления зуба
При подготовке ложа под дентальный имплантат лунку зуба углубляли на 2 мм, сглаживались острые края стенок лунки. Правильность формирования имплантационного ложа контролировали соответствующим аналогом, добиваясь максимального контакта внутрикостной части имплантата с костью. Щелевидные пространства между дентальной пластинчатой конструкцией и костью заполняли остеопластическим материалом «Коллапан» (Интермедапатит, Россия). Костная рана укрывалась резорбируемой мембраной «Пародонкол» («Полистом», Россия).
В лечении 29 (64,4 %) из 45 больных контрольной группы был использован метод одноэтапной имплантации. Одноэтапные винтовые конструкции («Альфа-Био», Израиль) были установлены в лунки однокорневых зубов в 4 (13,8 %) случаях и у 25 (86,2 %) пациентов использованы при немедленной имплантации в лунку многокорневых зубов. Имплантацию на верхней (n=9) и нижней (n=16) челюстях выполняли у пациентов с хорошо сохранившимися стенками, межальвеолярными перегородками лунки зуба (не менее 3,0 мм) при I—II фенотипе архитектоники костной ткани альвеолярного отростка.
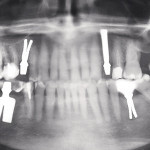
Двухэтапные цилиндрические имплантаты использованы в лечении 16 (35,6 %) больных с дефектами зуба (зубов) жевательной группы верхней челюсти (n = 7) и нижней челюсти (n = 9). В зависимости от толщины стенок (не менее 2,5 мм) для имплантации избирали медиальную или латеральную лунки, а после удаления моляра имплантаты устанавливали в обе лунки (рис. 2).
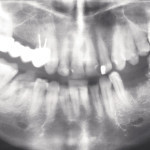
- Рис. 2а. Ортопантонограммы пациентки Г., 48 лет: а — до лечения. Включенные дефекты зубного ряда нижней челюсти. 3.3 зуб III степени подвижности, корень оголен на 1/2. Хронический периодонтит 3.6 и 4.6 зубов, с разрушением коронок.
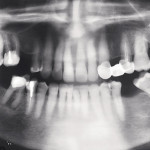
- Рис. 2б. Ортопантонограммы пациентки Г., 48 лет. Результат лечения через 1 год после протезирования металлокерамическими коронками (проведено через 6 мес. после операции).
После операции имплантации в костную рану укладывали остеокондуктивный биологически резорбируемый бета-трикальций фосфат Easy-graft (DC Dental®, Швейцария) для уменьшения атрофии альвеолярного отростка, костную рану укрывали рассасывающейся биомембраной «Пародонкол» («Полистом», Россия) и ушивали слизисто-надкостничный лоскут.
Через 5 дней после операции у 21 больного основной группы отек слизистой в области вмешательства отсутствовал, имплантаты устойчивы во всех направлениях, болезненности при нагрузке на имплантат не было
Пациенты основной группы в возрасте 18—41 года (n=5) в связи с косметическим дефектами после удаления зубов фронтальных сегментов верхней челюсти (n=3) и нижней челюсти (n=2) настаивали на немедленном протезировании. У двух пациентов с единичными дефектами резцового сегмента верхнего зубного ряда и у одного нижнего зубного ряда временные коронки были изготовлены из соответствующих коронок гарнитура и припасованы на абатменты цилиндрических имплантатов сразу после операции имплантации. В двух случаях временные протезы были изготовлены из термопластмассы Вre.dentan (Вredent®, Германия) перед операцией по диагностической модели.
После завершения имплантации протезы припасованы на абатменты двух цилиндрических конструкций, установленных в лунки нижних резцов. У одного пациента для опоры протеза использован абатмент пластинчатого имплантата установленного в лунку 2.2 зуба. Пациентов предупреждали о необходимости исключения из рациона твердой пищи для снижения функциональной нагрузки на временные протезы.
Временные протезы, установленные в день операции у 5 пациентов основной группы, через 3 недели (на момент снятия оттиска и определения степени стабильности имплантата) удаляли, затем припасовывали вновь, а через 7—10 дней устанавливали металлокерамические коронки.
При контрольном осмотре через 5 дней после операции у 21 больного основной группы отек слизистой в области вмешательства отсутствовал, имплантаты устойчивы во всех направлениях, болезненности при нагрузке на имплантат не было. На контрольной визиограмме внутрикостные части имплантатов погружены за пределы кортикальной пластинки гребня альвеолярного отростка не менее 1—1,5 мм, структура окружающей кости не изменена.
Имелись реальные условия для выполнения протезирования. В 12 случаях протезирование металлокерамическими протезами с опорой на дентальные конструкции завершено через 7—10 дней после операции немедленной имплантации. У 4 больных после немедленной имплантации в лунку удаленного жевательного зуба верхней челюсти (вторые премоляры, первые моляры) протезирование было выполнено через 2 недели после операции, в протез включали соседний с дефектом зуб.
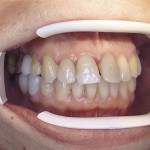
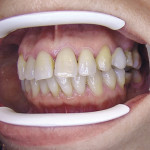
У 22 больных с отсутствием 2—3 зубов после операции имплантации протезы с опорой на цилиндрические конструкции (n=20) и пластинчатый имплантат (n=2) были установлены через 4 недели (рис. 3).
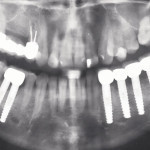
- Рис. 3а. Пациентка Г., 45 лет. Ортопантонограмма до лечения. Единичные включенные дефекты верхнего и нижнего зубных рядов, концевой дефект нижнего зубного ряда справа. Кистогранулема 4.6 зуба.
- Рис. 3б. Через 2 недели после операции, временные протезы изготовлены из термопластмассы Bre.dentan — единичными коронками на цилиндрических имплантатах и мостовидным протезом на пластинчатом имплантате.
- Рис. 3в. Результат протезирования через 12 месяцев.
- Рис. 3г. Результат протезирования через 12 месяцев.
В 19 случаях в опору протеза помимо цилиндрических имплантатов (n=12) или пластинчатых (n=7), установленных для замещения отсутствующих 2—3 зубов, включали соседний с дефектом зуб (зубы).
Временные протезы из термопластмассы были установлены через 4 недели после операции имплантации у 31 пациента с множественными дефектами зубного ряда. У 8 больных с полным или практически полным отсутствием зубов (оставшиеся 3—4 зуба в опору протеза не включались) в качестве опоры протеза задействованы цилиндрические имплантаты.
У 23 пациентов в опору протеза были включены соседние с дефектом зубы цилиндрические (n=5) и пластинчатые (n=18). Реконструкция зубного ряда завершена через 1,5—2 месяца у 13 больных и в 18 случаях через 2—2,5 месяца.
У 16 пациентов контрольной группы протезирование с опорой на двухэтапные винтовые имплантаты (n=7), имплантаты и зубы (n=9) выполнено через 7 месяцев на верхней челюсти и у 10 больных с дефектами нижнего зубного ряда через 4 месяца после имплантации.
Лишь у одного больного после установки одноэтапного имплантата в лунку второго резца верхней челюсти выполнено протезирование коронкой из гарнитура. У трех пациентов с единичными включенными дефектами протезирование металлокерамической коронкой с опорой на одноэтапный имплантат завершено через 10—12 дней после операции.
В 25 случаях реконструкция зубного ряда была завершена через 3—4 недели после операции. Протезы с опорой на одноэтапные винтовые имплантаты установлены у 10 больных и в 15 случаях в протез включали соседние с дефектом зубы.
В течение 12 месяцев после протезирования каждые 3 месяца проводили контрольный осмотр пациентов с целью контроля качества гигиенического ухода за протезами, функциональной состоятельности протезно-имплантатной системы.
Результаты и обсуждение
Оценку ближайших и отдаленных результатов протезирования выполняли в соответствии с рекомендациями М. Ф. Букаева [1] по формуле:
Показатель функционирования мостовидного протеза = (nxq)-(D+V)*k, где:
- D — индекс убыли костной ткани (оценивается резорбция десневого края у каждого опорного элемента);
- V — оценка воспаления (методом дозированного вакуума аппаратом В. И. Купатенко);
- n — количество искусственных зубов, включая опорные элементы;
- q — коэффициент конструкции зубного протеза (по таблице);
- k — процентный коэффициент = 6,67.
Достоверность полученных результатов в сравниваемых группах определяли с применением критерия х2 и теста Илька (р=0,005).
В основной группе через 12 месяцев после протезирования (срок окончания гарантии протеза в соответствии с договором оказания услуг) 91 (97,8 %) пациент жалоб не предъявлял, пережевывание пищи (функциональная жевательная проба по С. Е. Гельману) не нарушено.
В одном случае (протез из термопластмассы с опорой на пластинчатый имплантат и зубы, установленный через 4 недели после операции) выявлены суперконтакты на щечных бугорках протеза верхней челюсти. Потребовалась пришлифовка с изменениями угла наклона и снижением высоты бугорка (результат протезирования удовлетворительный). У одного пациента в связи с периимплантитом имплантат был удален через 2 месяца после раннего протезирования (10 дней с момента операции) металлокерамической коронкой с опорой на цилиндрическую конструкцию, установленную в лунку второго премоляра верхней челюсти (табл. № 1).
Таблица № 1. Результаты протезирования обследованных больных через 12 мес. после немедленной имплантации в лунку удаленного зуба.
Сроки протезирования больных* |
Результаты лечения |
|||||
Хорошие |
Удовлетворительные |
Неудовлетворительные |
||||
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Основная группа |
||||||
|
В день операции |
5 |
5,4 |
||||
|
1—2 нед. |
15 |
16,1 |
1 |
6,3 |
||
|
3—4 нед. |
40 |
43 |
1 |
2,4 |
||
|
5—6 нед. |
31 |
33,3 |
||||
|
Итого* |
91 |
97,8 |
1 |
1,1 |
1 |
1,1 |
|
Контрольная группа |
||||||
|
В день операции |
1 |
2,2 |
||||
|
1—2 нед. |
3 |
6,7 |
||||
|
3—4 нед. |
22 |
88,8 |
2 |
8,0 |
1 |
4,0 |
|
Более 3 мес. |
13 |
28,9 |
1 |
6,25 |
2 |
12,5 |
|
Итого* |
39 |
86,6 |
3 |
6,7 |
3 |
6,7 |
* Достоверность различия результатов в основной и контрольной группах при р < 0,05.
В контрольной группе у 2 (12,5 %) из 16 больных через 8 месяцев после протезирования с опорой на двухэтапные винтовые имплантаты наблюдалась атрофия слизистой и резорбция кости с оголением тела имплантата (результат лечения неудовлетворительный). У одного пациента через 11 месяцев произошло развинчивание винтов, фиксирующих абатменты, из-за первоначально недостаточной фиксации головки. В 13 (28,9 %) случаях результаты протезирования оценены как хорошие.
После одноэтапной имплантации у 29 пациентов результаты протезирования в 26 (89,7 %) случаях признаны хорошими. В связи с атрофией мягких тканей в области металлокерамической коронки фронтального зуба и нарушением ее контакта со слизистой 2 (6,9 %) пациента предъявляли жалобы на низкую эстетику протеза. У одного больного через 9 месяцев после протезирования появилась подвижность протезно-имплантационной системы в результате резорбции кости в области имплантата.
Эффективность протезирования после немедленной имплантации у пациентов основной и контрольной групп достаточно высокая. Однако ближайшие результаты немедленной имплантации с применением двухэтапных конструкций менее предсказуемы. В связи с развитием переимплантита у 2 (12,5 %) больных конструкции были удалены. Применение одноэтапных конструкций для немедленной имплантации существенно сокращает сроки лечения. Периимплантиты выявлены у 3 (10,3 %) из 29 пациентов контрольной группы, а в основной группе — лишь у 1 (1,1 %) из 93 больных. При сравнительном анализе результатов лечения в контрольной и основной группах разница достоверна (х2 = 5,048, р = 0,025).
В сроки 2—5 лет осмотрены 28 (62,2 %) пациентов контрольной группы и 48 (51,6 %) основной группы, явившихся по приглашению. В течение 3—5 лет после протезирования у осмотренных пациентов результаты протезирования оставались стабильными: в контрольной группе, по данным комплексной оценки, состояние протезно-имплантационной системы в 92,9 % случаев признано хорошим. В основной группе хорошие результаты протезирования сохранялись у 95, 7 % пациентов (х2=0,001, р=0,978, разница не значима).
Применение самофиксирующихся одноэтапных конструкций с эффектом памяти формы для имплантации в лунку удаленного зуба сокращает сроки лечения пациентов с частичной потерей зубов от 1 до 4 недель
Из 10 больных после двухэтапной имплантации у одного пациента (3 года после протезирования) выявлено развинчивание фиксирующего абатмент винта, явления компенсированного периимплантита. Со слов пациента, подвижность протеза наблюдалась в течение двух месяцев. Несостоятельный протез удален, проведена санация карманов, противовоспалительное лечение. Явления периимплантита были купированы, подвижность имплантата отсутствовала, и пациенту было выполнено повторное протезирование с включением в опору протеза имплантата и соседнего зуба. В 9 (90,0 %) случаях протезно-имплантационная система была стабильной.
Эффективность одноэтапной имплантации в контрольной группе была выше. Из 18 осмотренных больных 17 (94,5 %) пациентов жалоб не предъявляли, и лишь в одном случае выявлен скол керамики на коронке протеза (имплантат установлен в лунку резца).
У 46 (95,7 %) пациентов основной группы результаты протезирования признаны хорошими. У 2 (4,2 %) больных с хроническим генерализованным пародонтитом через 3 и 5 лет после протезирования были удалены зубы, включенные в протез, и выполнена немедленная имплантация. На момент осмотра протезно-имплантационная система стабильна, функция жевания не нарушена.
В основной группе, по комплексной оценке, 95,7 % случаев признаны хорошими, в контрольной группе — 92,9 % случаев (х2 = 0,001, р = 0,978, разница не значима).
Заключение
- При немедленной имплантации наиболее эффективны одноэтапные дентальные конструкции.
- Применение самофиксирующихся одноэтапных конструкций с эффектом памяти формы для имплантации в лунку удаленного зуба сокращает сроки лечения пациентов с частичной потерей зубов от 1 до 4 недель.
- У пациентов с единичным дефектом фронтального сегмента зубного ряда немедленное протезирование монокоронкой может выполняться в день операции.
- Использование имплантатов с эффектом памяти формы, адаптированных для немедленной имплантации в лунки фронтальных и жевательных зубов, повышает надежность протезно-имплантационной системы и позволяет в 95,7 % случаях получить хорошие отдаленные результаты протезирования.
ЛИТЕРАТУРА
- Букаев М. Ф. Показатель функционирования мостовидного протеза. Оценка результатов протезирования мостовидными протезами // Новое в стоматологии. — 2006, № 3. — С. 42—42.
- Волостнов Л. Г. Разработка и экспериментальное изучение внутрикостных имплантатов с памятью формы для верхней и нижней челюсти / Л. Г. Волостнов, А. Ф. Коняхин, И. Г. Макарьевский // Клиническая имплантология и стоматология. — 2003, № 1—2. — С. 20—25.
- Кулаков А. А. Особенности проведения непосредственной имплантации с применением имплантатов различных конструкций // Новое в стоматологии. — 2002, № 5. — С. 5—87.
Полный список литературы находится в редакции.