Вспомогательное ортодонтическое лечение при заболеваниях пародонта
Е. С. Бимбас
д. м. н., профессор, заведующая кафедрой стоматологии детского возраста и ортодонтии УГМУ (Екатеринбург)
Т. В. Закиров
к. м. н., доцент кафедры стоматологии детского возраста и ортодонтии УГМУ (Екатеринбург)
Особую сложность для врача-ортодонта представляет лечение пациентов, у которых исходным показанием к терапии является патологическое изменение положения зубов вследствие пародонтопатии. Возрастающая потеря прикрепления приводит к спонтанному перемещению зубов: выдвижению резцов и увеличению промежутков между ними (связано с потерей боковых зубов); наклону моляров после потери соседних зубов [3, 4].
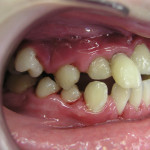
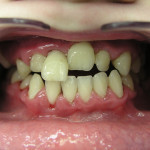
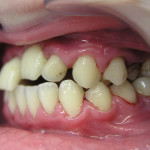
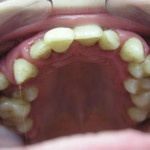
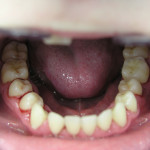
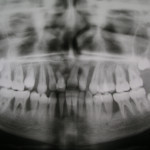
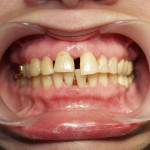
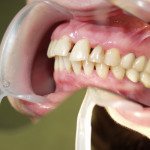
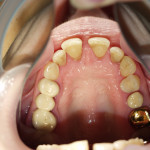
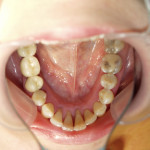
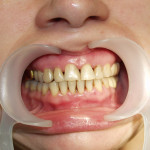
В случае тяжелого генерализованного воспалительно-деструктивного процесса в пародонте происходит тотальное нарушение окклюзии, что делает практически невозможным нормальное функционирование всей зубочелюстной системы (рис. 1).
- Рис. 1а. Агрессивный генерализованный пародонтит тяжелой степени у юноши 14 лет. Аномальное положение зубов.
- Рис. 1б. Агрессивный генерализованный пародонтит тяжелой степени у юноши 14 лет. Вид спереди.
- Рис. 1в. Агрессивный генерализованный пародонтит тяжелой степени у юноши 14 лет. Вид слева. Очевидно нарушение смыкания зубов.
- Рис. 1г. Агрессивный генерализованный пародонтит тяжелой степени у юноши 14 лет. Смещение зубов верхней челюсти.
- Рис. 1д. Агрессивный генерализованный пародонтит тяжелой степени у юноши 14 лет. Положение зубов на нижней челюсти.
- Рис. 1е. Агрессивный генерализованный пародонтит тяжелой степени у юноши 14 лет. На ОПТГ выраженная убыль костной ткани.
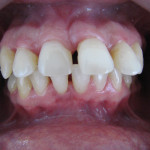
Вестибулярный наклон и выдвижение резцов, увеличение промежутков между ними довольно часто встречаются при заболеваниях пародонта (рис. 2, 3).
- Рис. 2а. Патология пародонта у пациентки 45 лет. Вид спереди.
- Рис. 2б. Патология пародонта у пациентки 45 лет. Вид слева.
- Рис. 2в. Патология пародонта у пациентки 45 лет. Вид верхней челюсти со стороны окклюзионной плоскости.
- Рис. 2г. Патология пародонта у пациентки 45 лет. Вид нижней челюсти со стороны окклюзионной плоскости.
- Рис. 3. Травматическая окклюзия вследствие заболевания пародонта.
Такие изменения приводят к значительным эстетическим нарушениям. Возникают функциональные сдвиги: дисгармония между передним резцовым путем, движениями нижней челюсти и движениями в суставе. Возможные этиологические факторы изменения положения резцов при заболеваниях пародонта — это потеря костной ткани в сочетании с дисфункцией языка и губ; давление патологической грануляционной ткани в костных карманах (как правило, приводит к экструзии зуба); снижение высоты прикуса вследствие потери боковых зубов.
Мезиальный наклон второго моляра после экстракции шестого зуба без последующего протезирования — типичный пример неблагоприятного действия. Локальные изменения заключаются чаще всего в наклоне или смещении зубов, ограничивающих дефект, и в удлинении антагонистов. Пародонтальная проблема состоит в изменении связки зуба с мезиальной стороны наклоненного моляра: костный край наклоняется каудально и вследствие остроугольного контура зуб/кость подход к этому участку затруднен, формируется благоприятный участок для аккумуляции бляшки. Кроме того, краевая десна может ущемляться и патологически гипертрофироваться. Вследствие таких неблагоприятных топографических изменений может возникнуть костный карман.
При наклоне моляра в сторону удаленного зуба более чем на 25 градусов возникают следующие проблемы:
- функциональные — экстрааксиальная нагрузка;
- окклюзионные — преждевременные контакты;
- протетические — конвергенция опорных зубов, отсутствие места для искусственного зуба;
- пародонтальные — ретенционный участок для бляшки; нарушение хода краевой десны; нарушение топографии маргинального края альвеолярного отростка (рис. 4).
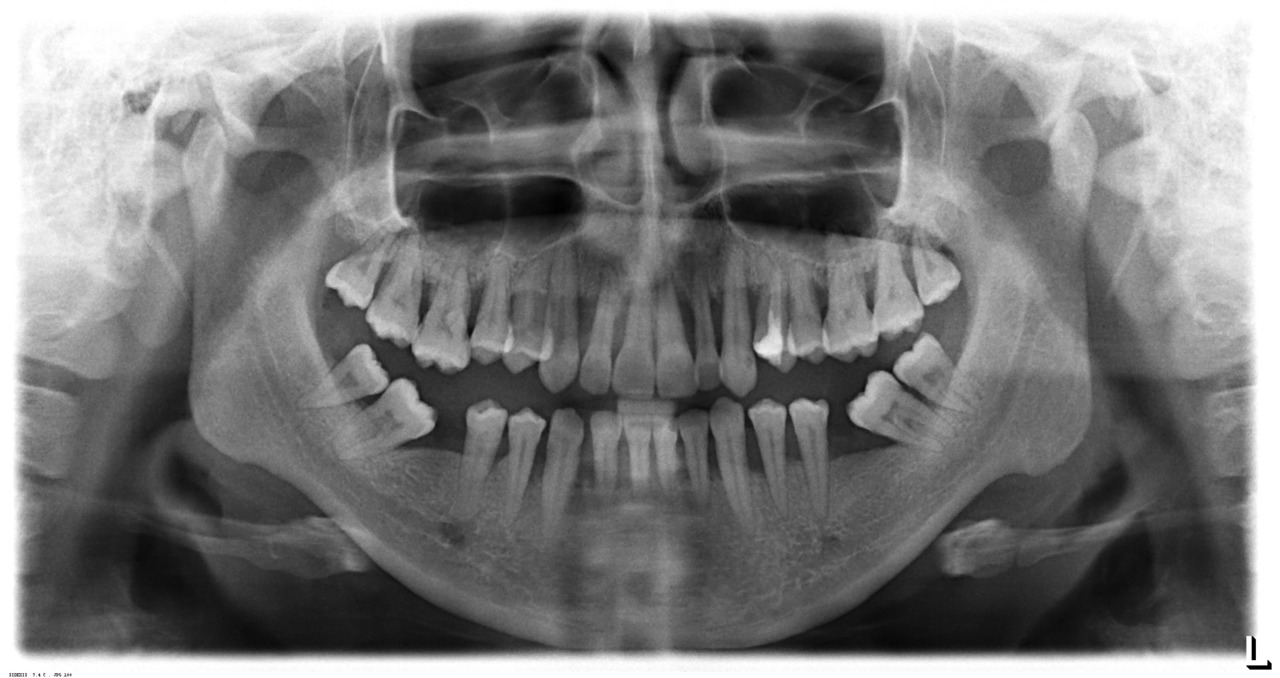
Рис. 4. Мезиальный наклон вторых моляров нижней челюсти на фоне тяжелого пародонтита и отсутствия 36, 46.
При деформациях окклюзии, связанных с заболеваниями пародонта и потерей зубов, ортодонтическое лечение — вспомогательное и является частью комплексной терапии.
При наличии дефектов в зубном ряду в течение нескольких лет имеющиеся зубы, как правило, смещены. Для восстановления окклюзии пациенту потребуется комбинированное ортодонтическое и ортопедическое лечение. Часто ортодонту в таких случаях трудно прогнозировать конечный результат лечения. Представить итоговый результат сложно и врачу-ортопеду, поскольку он может не знать ортодонтических возможностей.
Определить финальную окклюзию и вид реставраций возможно благодаря созданию диагностической восковой сет-ап-модели. Создание диагностической сет-ап-модели является обязательным для пациентов с множественными дефектами зубного ряда, которым требуется комбинированное ортодонтическое и ортопедическое лечение.
Ортодонт никогда не должен составлять план лечения самостоятельно, необходимо заручиться консультацией стоматолога-ортопеда. Таким образом, ортодонт может переместить зубы для решения реальных задач, которые будут находиться в гармонии с ортопедическими требованиями.
Сет-ап-модель позволяет представить конечный результат как врачу, так и пациенту и является наглядным прогнозом лечения. Поскольку у большинства таких пациентов имеются заболевания пародонта, участие врача-пародонтолога в совместном обсуждении плана лечения является обязательным.
У взрослых, обращающихся за вспомогательным ортодонтическим лечением, наблюдаются дефекты костной ткани, осложняющие гигиену в этих участках и требующие вмешательства до или во время ортодонтического лечения: резорбция межзубных перегородок, одно-, двух- или трехстеночные внутрикостные карманы, горизонтальные дефекты и дефекты фуркаций.
Интерпроксимальные костные карманы — наиболее часто встречающиеся внутрикостные дефекты у пациентов с вторичными деформациями зубных рядов. Это двухстеночные дефекты, в которых сохранены щечная и лингвальная стенки. Потеря зубодесневого прикрепления определяется на медиальной и дистальной поверхностях корней соседних зубов. Интерпроксимальные дефекты не могут быть скорректированы путем ортодонтического перемещения.
Если дефект выражен в легкой или средней степени и пациент не может провести адекватную гигиену этой области, могут потребоваться резекция костной ткани и ее реконтурирование в этом участке перед установкой брекет-системы.
Интерпроксимальные костные карманы — наиболее часто встречающиеся внутрикостные дефекты у пациентов с вторичными деформациями зубных рядов
Oртодонтические мероприятия наиболее эффективны для устранения одностеночных дефектов. Эти дефекты трудно поддаются пародонтологическому лечению ввиду того, что хирургическая резекция слишком деструктивна, а регенерационная терапия неэффективна. Дефект можно исправить путем ортодонтической экструзии и выравнивания оси зуба. В данной ситуации ортодонт должен расположить замок на вестибулярной поверхности зуба более апикально и перпендикулярно длинной оси корня зуба. Для контроля над степенью прорезывания нужно оценивать рентгенограммы периапикальных тканей.
Экструзия зуба завершена, когда интерпроксимальная кость приобретает плоскую поверхность и одностеночный дефект исчезает. Большинство таких зубов потребует изготовления искусственной коронки, так как в процессе пришлифовывания обнажается подлежащий дентин.
Хирургическая коррекция может быть противопоказана просто из соображений эстетики, т. к. приводит к утрате окружающей кости, обнажает корень, удлиняет клиническую коронку, что крайне нежелательно. Это нарушает эстетику, открывает межзубные промежутки, нарушает десневой контур.
При экструзии зубов альвеолярная кость и мягкие ткани следуют за зубом: пучки связок пародонта растягиваются, в местах их прикрепления к альвеолярному отростку образуется новая кость, изменения происходят во всем связочном аппарате корня зуба.
Это уникальная возможность использовать зубы с безнадежным прогнозом для реконструкции кости. Контролируемая экструзия зубов позволяет отрегулировать десневой контур, сохранить высоту альвеолярной кости и длину коронки. В процессе экструзии зуба прилегающая десна следует за цементо-эмалевой границей, но обычно после ортодонтического лечения требуется ограниченное изменение контура десны для обеспечения его соответствия соседним зубам.
До начала лечения необходимо рентгенологически изучить дефект в вертикальной плоскости, состояние периодонта, а также морфологию и положение корней. Лучше использовать с этой целью современный и безопасный метод 3D компьютерной дентальной томографии [6].
Идеальная морфология выражается в одном конусном корне. Отклоненные или расходящиеся в стороны корни делают возможным обнажение зоны бифуркации. В редких случаях гиперцементоз или расщепление корня могут осложнить или сделать невозможным принудительное прорезывание. Трехстеночные дефекты подлежат лечению путем направленной тканевой регенерации с использованием ауто- или аллогенных костных трансплантатов в области поражения [5]. Ортодоническое перемещение зубов в этом случае будет способствовать миграции фибробластов и остеобластов, которые необходимы для заживления дефекта и перемещения соседних зубов.
Особое внимание врача должно быть уделено участкам с обнажением фуркаций многокорневых зубов. Фуркационные дефекты 1-го класса являются поверхностными; они не заходят глубоко в область фуркации (до 3 мм) и обычно успешно контролируются пародонтологом во время ортодонтического лечения.
Фуркационные дефекты 2-го класса распространяются в межкорневую зону до 3—7 мм, но при этом не выходят на противоположную сторону зуба. Если пациент не может осуществлять полноценную гигиену фуркационного дефекта 2-го класса, а зуб при этом нужен с ортодонтической и ортопедической точки зрения, то пародонтологу следует устранить дефект до начала ортодонтического лечения.
Лечение, скорее всего, будет включать в себя направленную регенерацию тканей с использованием изолирующих дефект мембран для восстановления периодонтальной связки путем блокирования врастания эпителия.
Контролируемая экструзия зубов позволяет отрегулировать десневой контур, сохранить высоту альвеолярной кости и длину коронки
Фуркационные дефекты 3-го класса не вычищаются пациентами во время ортодонтического лечения, поэтому все решения должны приниматься в процессе составления плана лечения. Общепринятым методом лечения фуркационных дефектов 3-го класса является удаление пораженного зуба и замещение его имплантатом [2, 7]. Обычной пародонтологической проблемой среди взрослых является генерализованная горизонтальная потеря костной ткани в переднем отделе альвеолярных отростков.
В данной ситуации, если в области передних зубов определяется значительная потеря костной ткани, зубы часто имеют диспропорциональные соотношения длины коронки и корня.
Сокращение длины клинических коронок зубов в области горизонтальной резорбции может быть методом выбора для достижения двух задач. Во-первых, уменьшение длины клинической коронки нормализует соотношение длин коронки и корня и подвижность зубов после ортодонтического лечения уменьшится. Во-вторых, если потеря кости по горизонтали обнаружена лишь в одном участке, то укорочение длины коронки предотвратит образование костных дефектов между соседними зубами, поскольку зубы будут выровнены.
Наиболее эффективно использование системы слабых сил — брекет-системы Деймона, которая способствуют регенерации костной ткани в пародонтологически измененном прикусе [4]. После формирования нового режущего края он используется в качестве ориентира для фиксации брекета. По окончании лечения подвижность зубов уменьшается, и дефект пародонта будет устранен (рис. 5, 6).
- Рис. 5. Веерообразный наклон резцов, подвижность, травматическая окклюзия зуба 21.
- Рис. 6. Сошлифована коронка 21, восстановление десны в области резцов.
Нередко взрослые пациенты поступают на ортодонтическое лечение с зубами, которые безнадежны с точки зрения пародонтологии либо ортопедии и требуют удаления на каком-то этапе комплексного лечения.
В такой ситуации важно решение о времени удаления зуба принимать совместно с ортопедом и пародонтологом [1]. Если пародонт или пульпа зуба инфицированы, то зуб следует удалить до этапа фиксации брекет-системы. Однако необходимо помнить, что механика ортодонтического лечения становится сложнее с каждым беззубым участком, особенно если промежуток должен быть сохранен.
Безнадежные зубы с неинфицированной пульпой и пародонтом желательно сохранять на время ортодонтического лечения: они предоставляют опору во время ортодонтического лечения, удерживают место в зубном ряду, сохраняют окклюзионную функцию.
Следовательно, безнадежные зубы лучше удалять после ортодонтического лечения, сохраняя их до тех пор, пока они не влияют на состояние пародонта соседних зубов.
Вместе с тем существуют ситуации, когда именно ортодонтическое лечение может перевести зубы из разряда безнадежных в разряд подлежащих сохранению.
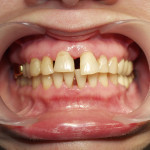
Несмотря на то что ортодонтическое лечение является вспомогательным в комплексной терапии пародонтита, при выраженном смещении зубов оно приобретает решающее значение, обеспечивая дальнейшую сохранность зубов, а также принципиальную возможность достижения стойкой ремиссии (рис. 7).
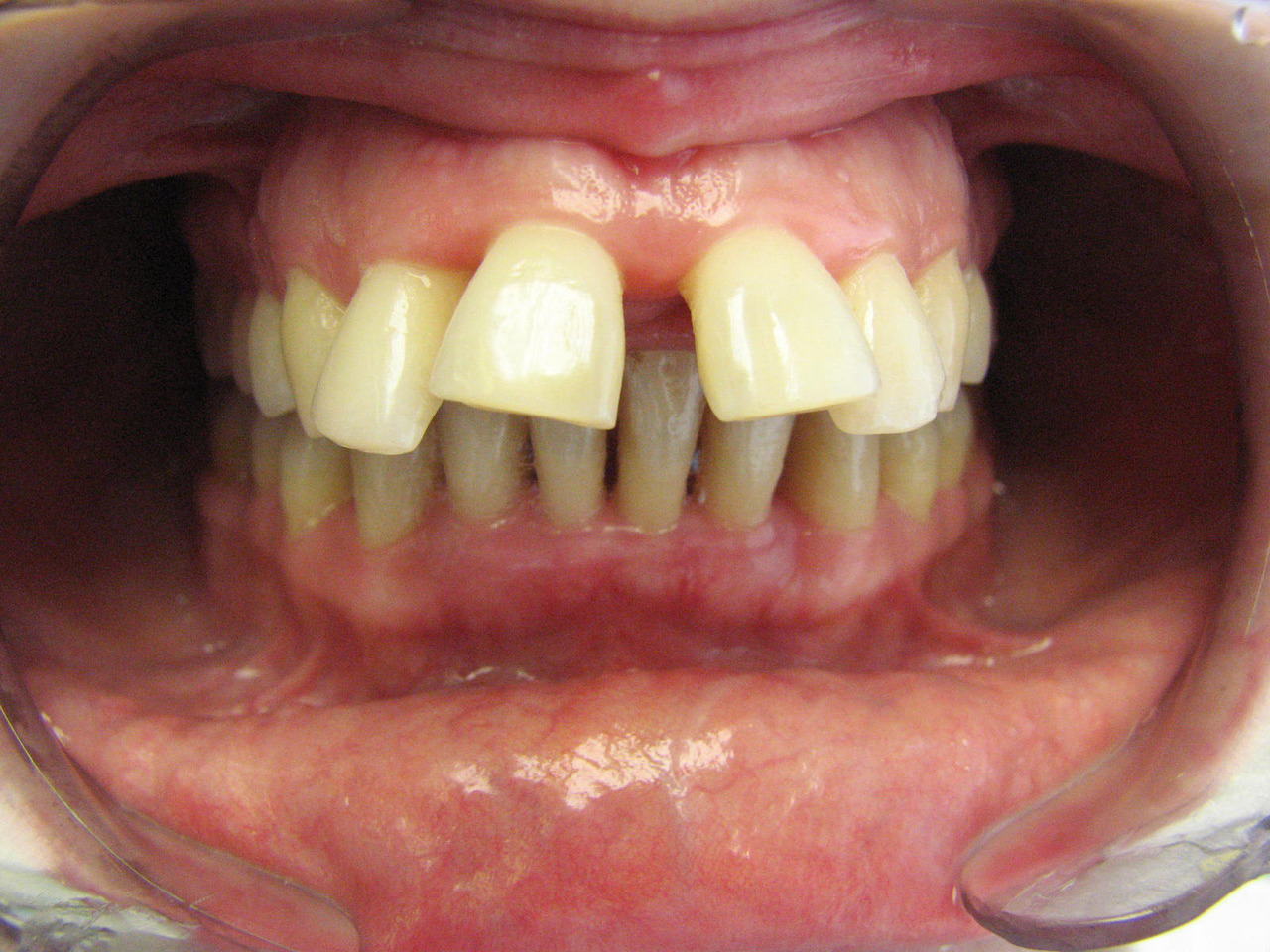
Рис. 7. Агрессивный пародонтит у пациентки 22 лет, выраженная протрузия передней группы зубов на верхней челюсти.
Ретенция
Целью ретенции ортодонтического результата у пациентов с заболеваниями пародонта является стабилизация положения зубов и долговременное сохранение дентального и пародонтального здоровья.
Степень убыли кости и число отсутствующих зубов — факторы, которые определяют тип ретенции.
При заболеваниях пародонта требуется постоянная ретенция. Кроме того, потеря зубов часто диктует потребность в ретенции в комплексе с протезированием дефектов зубного ряда. Ретейнеры должны быть несъемными. После выравнивания моляра зубы находятся в нестабильном положении до наложения протеза.
Долгой отсрочки при изготовлении постоянного протеза нужно избегать. Основное правило: несъемный мостовидный протез может и должен быть зафиксирован в пределах 6 недель после того, как закончено выравнивание.
Результат ортодонтического лечения неустойчив без полного восстановления окклюзии. Значительная задержка в протезировании часто возникает, если запланированы имплантаты. В этих случаях на короткое время может быть зафиксирован пассивный ретейнер из проволоки 19×25 SS или 21×25 ТМА.
Если требуется ретенция на период больше чем нескольких недель, необходимо промежуточное шинирование — межкоронковая проволочная шина (19×25 или более толстая стальная проволока).
При выравнивании наклоненного моляра улучшается прогноз протетического лечения и пародонтологический прогноз: достигается аксиальная нагрузка на зуб; восстанавливается параллельность опорных зубов; создается адекватное место для промежуточной части мостовидного протеза; исключаются окклюзионные нарушения; облегчается устранение бляшки; нормализуется архитектура десны; происходит нивелирование мезиального края кости.
Ортодонтическая терапия оказывает также положительное влияние на уровень опорных тканей и морфологию альвеолярного отростка, достигаются следующие пародонтальные эффекты: уплощаются межзубные кратеры; улучшается ход круговой связки зуба; редуцируются дефекты бифуркаций; расширяются межкорневые перегородки при тесном положении корней.
После нормализации положения передних зубов при их наклоне, а также после лечения ЗЧА у пациентов с заболеваниями пародонта наиболее приемлемым ретейнером является проволока, которая фиксируется лингвально. Такая ретенция не вызывает жалоб пациента: она невидима и, что более важно, действует как пародонтальная шина, сохраняя физиологическую подвижность каждого зуба.
Несъемный ретейнер с небной стороны верхних зубов не должен препятствовать окклюзии и функции нижней челюсти. Для этого на небной поверхности резцов верхней челюсти создаются небольшие бороздки. Предельную важность имеет регулярный осмотр этих пациентов как ортодонтом, так и пародонтологом. Таким образом, для коррекции комплексных стоматологических проблем взрослого пациента требуется совместная работа команды врачей.
В этой команде врач-ортодонт зачастую выступает в качестве лидера, поскольку современные технологии ортодонтического вмешательства позволяют восстанавливать как твердые, так и мягкие ткани пародонта при перемещении зубов, что обеспечивает долговременный результат комплексного лечения пациентов с заболеваниями пародонта.
Список литературы находится в редакции