Зуб в зубе: обзор литературы и рекомендации по диагностике и лечению (часть 2)
д-р Адриан Люсси (Adrian Lussi)
профессор клиника терапевтической, профилактической и детской стоматологии при Бернском университете
д-р Беат Зутер (Beat Suter)
клиника терапевтической, профилактической и детской стоматологии при Бернском Университете
д-р Мануэла Баумгарт (Manuela Baumgart)
клиника терапевтической, профилактической и детской стоматологии при Бернском Университете
д-р Маркус Шафнер (Markus Schaffner)
клиника терапевтической, профилактической и детской стоматологии при Бернском Университете
д-р Штефан Хэнни (Stefan Hänni)
клиника терапевтической, профилактической и детской стоматологии при Бернском Университете
Резюме
Dens invaginatus («зуб в зубе») относится к клинически значимым аномалиям, возникающим в результате частичного впячивания (инвагинации) эмалевого органа на различную глубину в процессе развития зубов. Чаще всего такая аномалия встречается в области верхних боковых резцов.
Часто обращают на себя внимание необычная форма коронки зубов и наличие глубокого втяжения в области слепой ямки (foramen caecum) или в области верхушки жевательного бугорка, которое является предрасполагающим фактором для развития кариеса с последующим возникновением некроза пульпы зуба, абсцессов и гранулем. Поэтому при такой аномалии необходимы своевременные постановка диагноза и проведение профилактических мероприятий.
В настоящее время при необходимости успешно проводится разнообразное эндодонтическое и пародонтологическое лечение, поэтому показания к хирургическим вмешательствам возникают реже.
Гистология
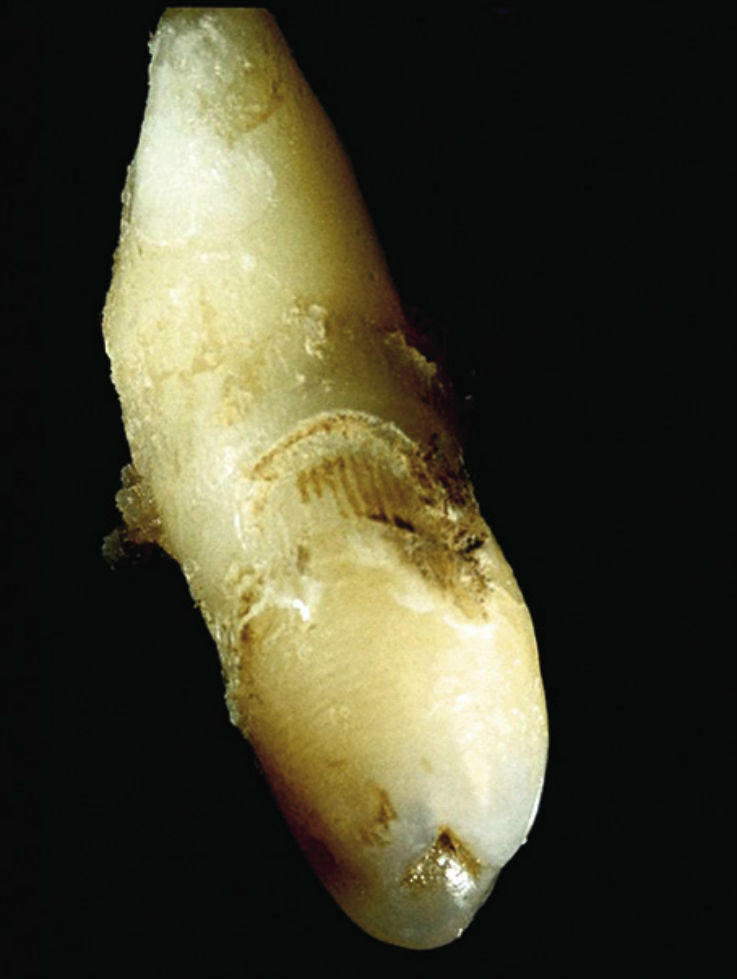
Аномалии «dens invaginatus» имеют не только разнообразные клинические проявления и различные признаки на рентгенограммах, но и различную картину при проведении гистологических исследований (рис. 3—9).
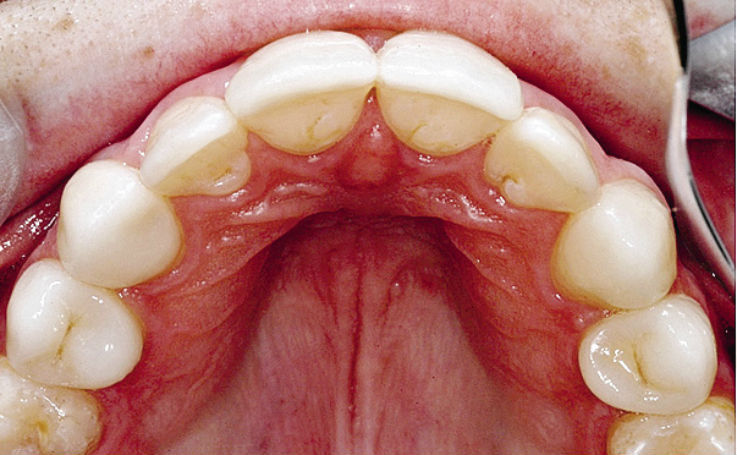
Рис. 3. При клиническом обследовании следует обратить особое внимание на состояние слепого отверстия (foramen caecum) в области боковых резцов.

Рис. 4б. Рентгенограмма отображает инвагинацию II типа по Oehlers. В апикальной области уже отмечается разрежение.
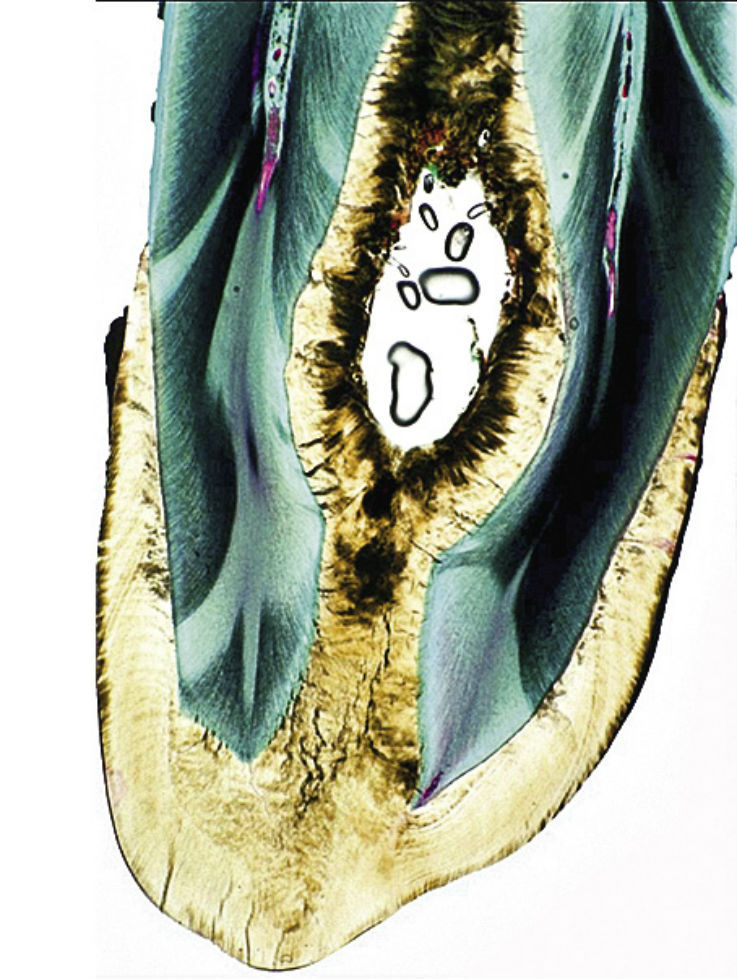
Рис. 4в. На гистологическом срезе видны эмалевая выстилка инвагинации и равномерно структурированный дентин. Включенные в центральную полость частички являются артефактом.
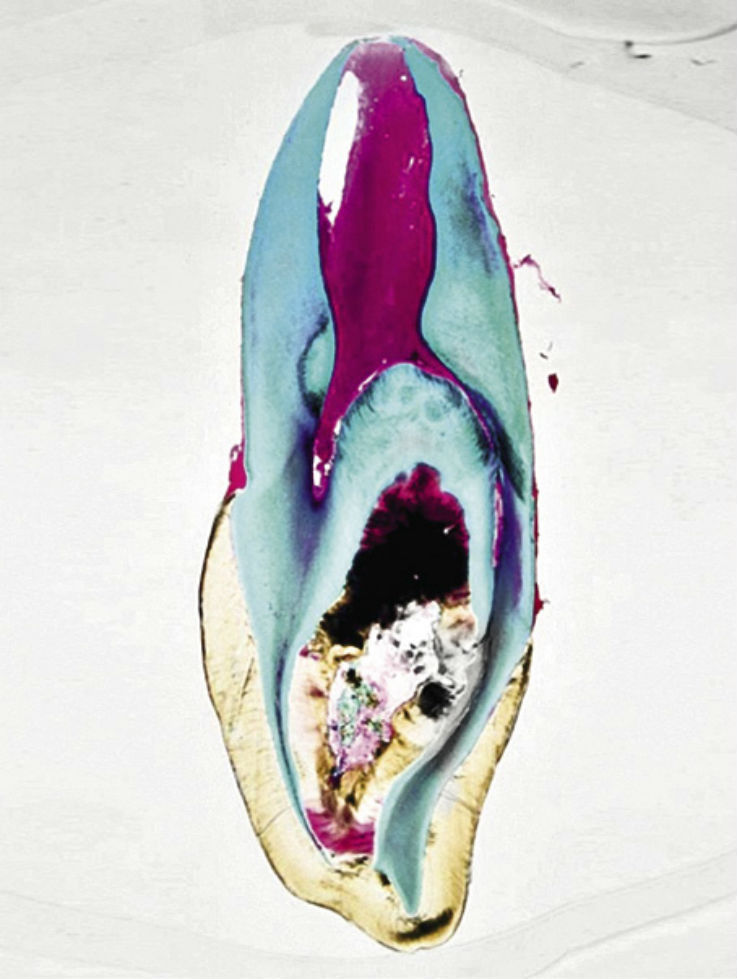
Рис. 5. Шиповидный 12-й зуб с фистулой; гистологический препарат. Осложнения наступили уже через некоторое время после прорезывания зуба.
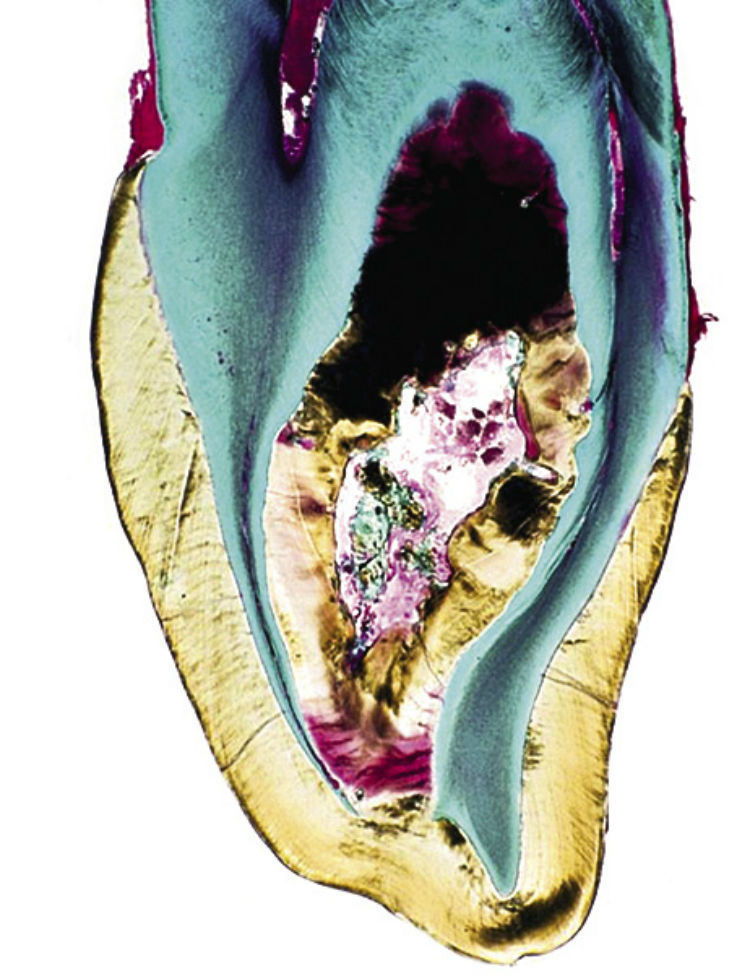
Рис. 5д. Шиповидный 12-й зуб с фистулой; гистологический препарат. Осложнения наступили уже через некоторое время после прорезывания зуба.
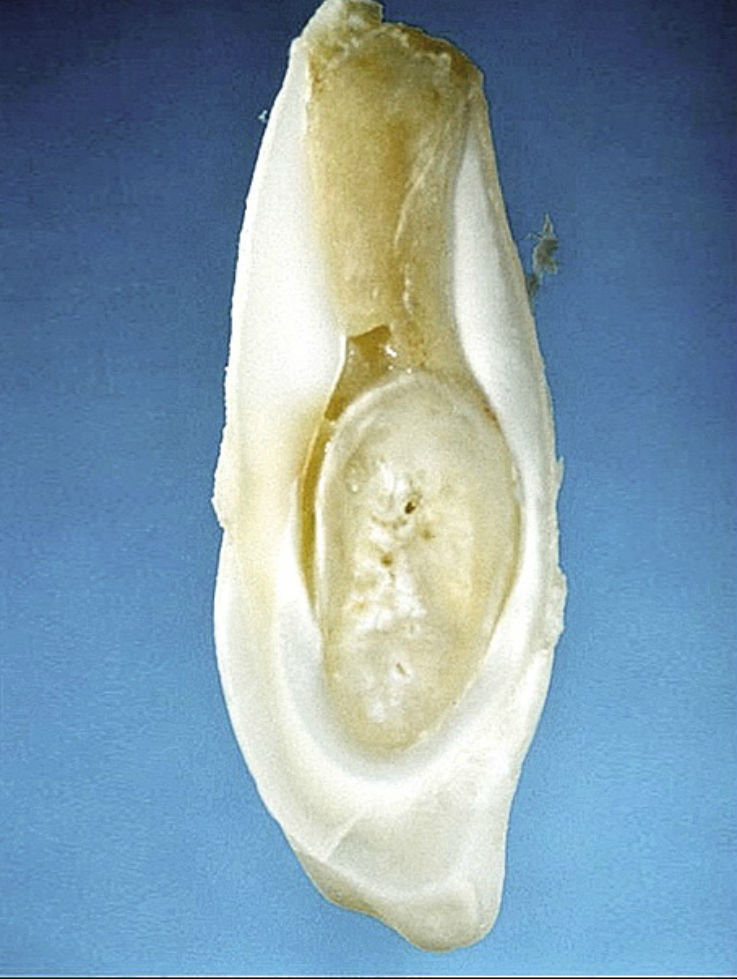
Рис. 5е. Шиповидный 12-й зуб с фистулой; гистологический препарат. Осложнения наступили уже через некоторое время после прорезывания зуба.
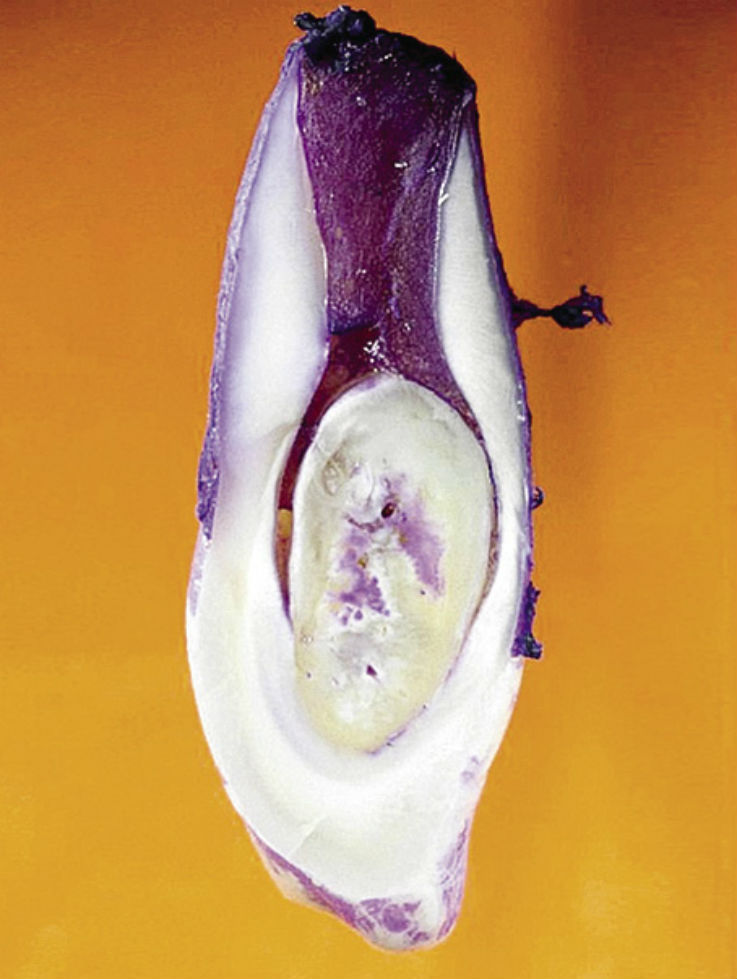
Рис. 5ж. Шиповидный 12-й зуб с фистулой; гистологический препарат. Осложнения наступили уже через некоторое время после прорезывания зуба.
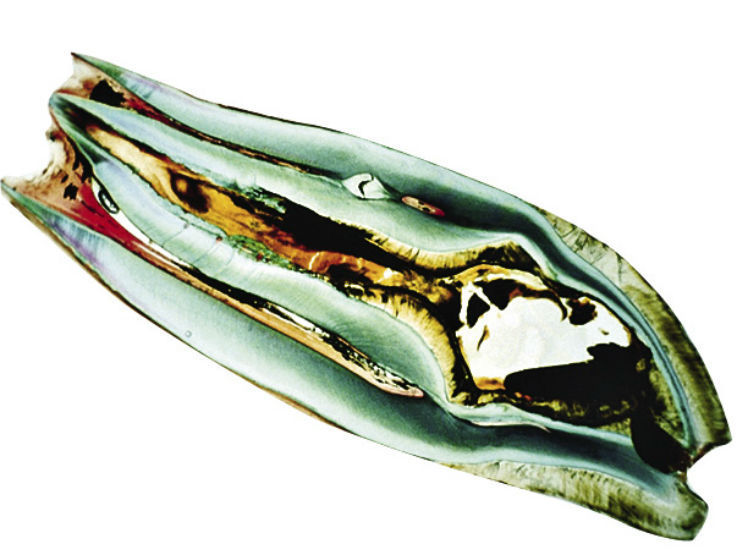
Рис. 6. Гистологическая картина аномалии dens invaginatus III типа по Oehlers. Внутренняя поверхность инвагинации неравномерно и не полностью выстлана эмалью, однако ткани дентина сформировались нормально. Пульпа циркулярно окружает инвагинацию.
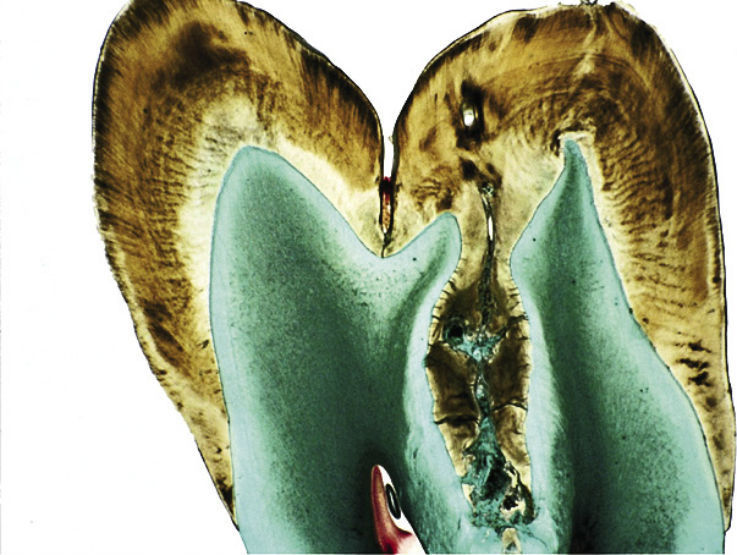
Рис. 7. Гистологическая картина инвагинации в области моляра. Устье инвагинации находится в области верхушки жевательного бугорка.
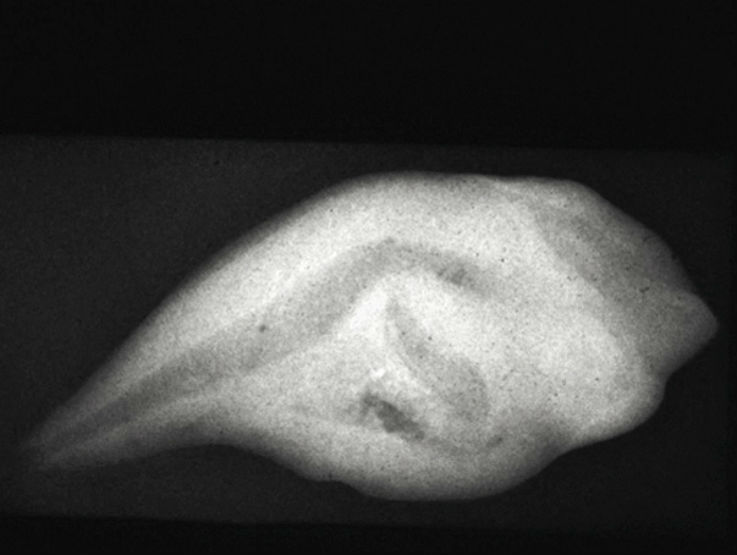
Рис. 8а. Аномалия dens invaginatus III типа по Oehlers (1957). Зуб значительно деформирован. Имеется латеральное сообщение ивагинации с пародонтом.
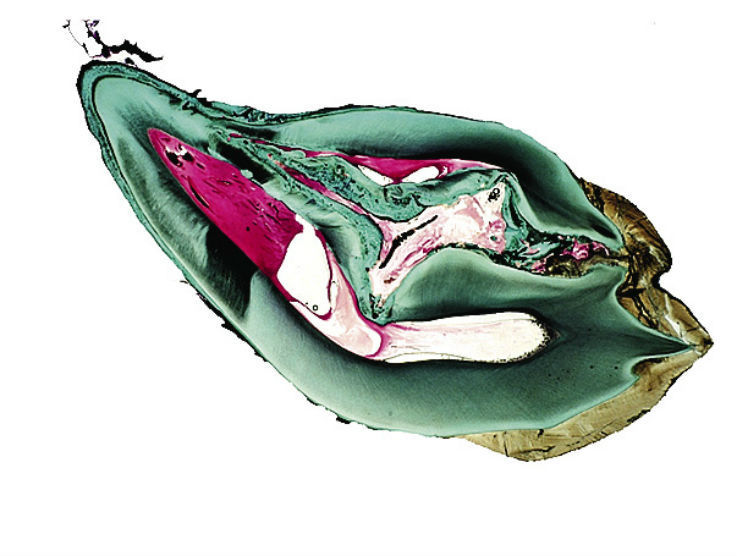
Рис. 8б. Аномалия dens invaginatus III типа по Oehlers (1957). Зуб значительно деформирован. Имеется латеральное сообщение ивагинации с пародонтом.
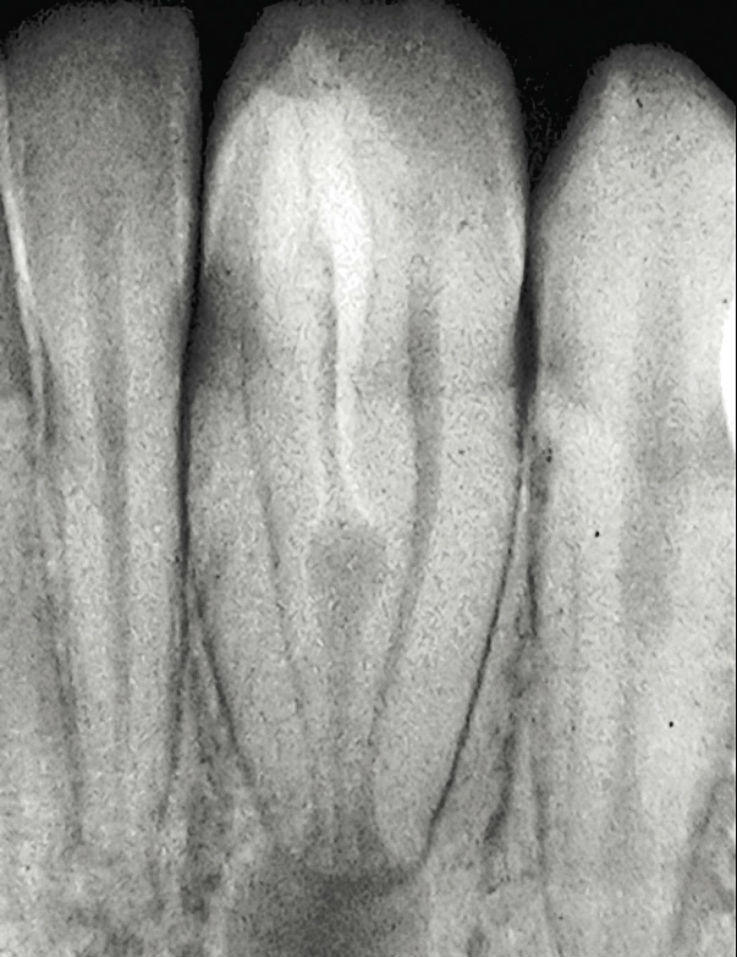
Рис. 9а. Пример проведения лечения инвагинации: аномалия dens invaginatus III типа по Oehlers в области 32-го зуба, апикальный пародонтит. В данном случае проводилось только лечение инвагинации. Состояние через девять лет после проведения лечения: жалоб нет, патологических изменений не определяется, жизнеспособность (чувствительность) пульпы зуба сохранена.
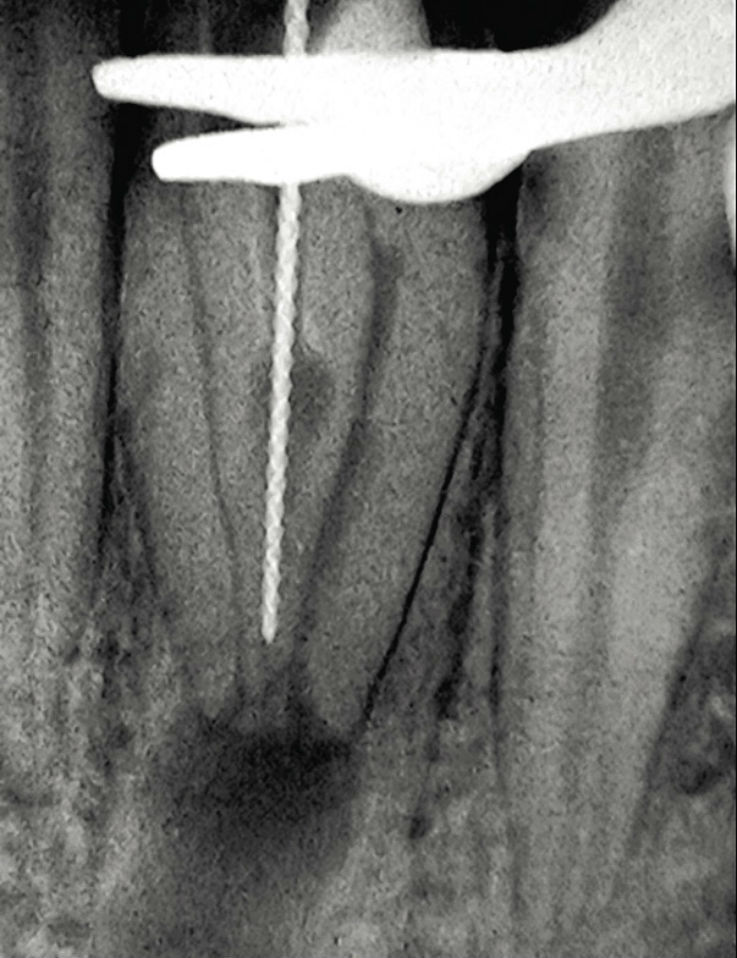
Рис. 9б. Пример проведения лечения инвагинации: аномалия dens invaginatus III типа по Oehlers в области 32-го зуба, апикальный пародонтит. В данном случае проводилось только лечение инвагинации. Состояние через девять лет после проведения лечения: жалоб нет, патологических изменений не определяется, жизнеспособность (чувствительность) пульпы зуба сохранена.
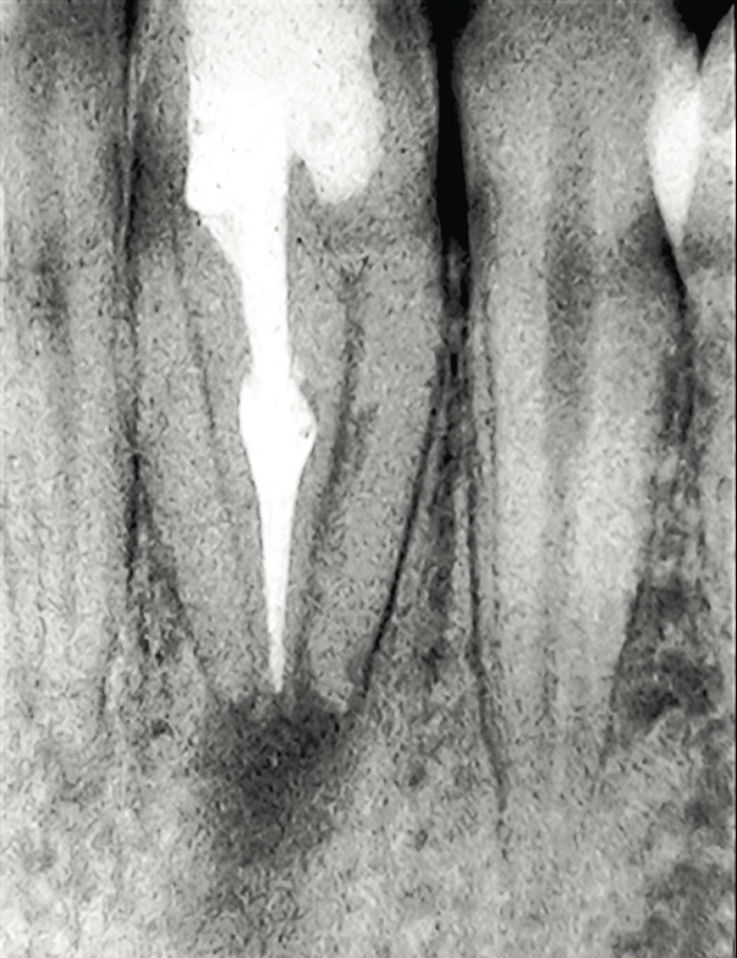
Рис. 9в. Пример проведения лечения инвагинации: аномалия dens invaginatus III типа по Oehlers в области 32-го зуба, апикальный пародонтит. В данном случае проводилось только лечение инвагинации. Состояние через девять лет после проведения лечения: жалоб нет, патологических изменений не определяется, жизнеспособность (чувствительность) пульпы зуба сохранена.
Рис. 9г. Пример проведения лечения инвагинации: аномалия dens invaginatus III типа по Oehlers в области 32-го зуба, апикальный пародонтит. В данном случае проводилось только лечение инвагинации. Состояние через девять лет после проведения лечения: жалоб нет, патологических изменений не определяется, жизнеспособность (чувствительность) пульпы зуба сохранена.
Инвагинация выстлана эмалью, структура и толщина этого слоя могут быть очень неравномерными (Fischer, 1936; Schulze, 1987). При проведении исследований обнаруживаются участки гипоминерализованной эмали, а также структурные аномалии (Beynon, 1982; Piatelli & Trisi, 1993).
На дне инвагинации эмаль чаще всего наименее минерализованная и самая тонкая, а иногда слой эмали может совсем отсутствовать (Fischer, 1936; Atkinson, 1943; Gustafson & Sundberg, 1950; Omnell и соавт., 1960; Beynon, 1982; Piatelli & Trisi, 1993). В 1982 г. Beynon проводил гистологические исследования не полностью образовавшейся инвагинации в области сверхкомплектного зуба (мезиоденс) и обнаружил в выстилающих инвагинацию тканях дефекты эмали, а также поверхностный слой с необычной структурой и выемками.
При этом линии Ретциуса, полосы Гюнтера — Шрегера и эмалевые призмы сохранили нормальный рисунок. Минерализация внутреннего слоя эмали носила аномальный характер: отмечались участки как гипо-, так и гиперминерализации. Согласно исследованиям Oehlers (1957), инвагинации III типа в апикальной области часто бывают выстланы цементом.
Под инвагинацией эмали может находиться интактный (Fischer, 1936; Omnell и соавт., 1960; Piatelli & Trisi, 1993), равномерно минерализованный дентин с нормально развитыми дентинными канальцами и лишь незначительными участками интерглобулярного дентина (Beynon, 1982; Schulze, 1987). Иногда обнаруживаются участки дентина с недостаточной минерализацией или с неправильной структурой (Omnell и соавт., 1960; Beynon, 1982; Piatelli & Trisi, 1993).
Местами отмечаются соединительнотканные тяжи (Omnell и соавт., 1960), а также сообщения между инвагинационной полостью и пульпой зуба, образующиеся за счет каналов или дефектов твердых тканей зуба (Kronfeld, 1934; Fischer, 1936; Gustafson & Sundberg, 1950; Oehlers, 1957).
Такие сообщения могут служить предрасполагающими факторами для проникновения микроорганизмов и инфицирования пульпы зуба с ее последующим некрозом (Ridell и соавт., 2001). Однако при гистологических исследованиях нативных (неокрашенных) препаратов подобных сообщений между инвагинацией и пульпой зуба не обнаруживалось (Piatelli & Trisi,1993).
Внутри инвангинации находятся обломки эмали, кальцифицированные ткани с пластинчатой структурой, а также продукты распада (клеточный дебрис) (Fischer, 1936; Gustafson & Sundberg, 1950; Oehlers, 1957; Omnell и соавт., 1960; Beynon, 1982).
Клиника/диагностика
Клиническим признаком, указывающим на наличие аномалии dens invaginatus, может быть необычная форма коронки зуба, особенно коронок боковых резцов. Зубы с обширными инвагинациями часто имеют бочкообразную, шиповидную или коническую форму. Выпуклость в пришеечной области может быть расширена или разделена на две части, а также иметь форму бугорка (Alani & Bishop, 2008).
Кроме того, в таких зубах в большинстве случаев обнаруживается глубокое втяжение в области слепой ямки (foramen caecum), а также в области режущего края или вершины жевательного бугорка (Fischer, 1936; Grahnen и соавт., 1959; Schulze, 1987; Jung, 2004) (рис. 3—5).
Часто наблюдается симметричность аномалий, поэтому необходимо обследовать одноименный зуб на противоположной стороне челюсти. Поскольку часто наблюдается повторение аномалии в пределах одной семьи, при обнаружении аномалии необходимо обследовать членов семьи: братьев и сестер, а также родителей или детей. Не исключено сочетание dens invaginatus с другими аномалиями.
Иногда неблагоприятная форма коронки зуба способствует замедлению прорезывания или ретенции зуба (Schulze, 1987).
Поскольку инвагинация осложняет или делает невозможным осуществление гигиенических мероприятий по уходу за полостью рта в этой области, существует всеобщее мнение: инвагинация является предрасполагающим фактором для развития кариозных поражений. Однако исследования, проведенные Gotoh и соавт. (1979), этого не подтвердили.
Кариозные поражения таких зубов с последующим некрозом пульпы и образованием гранулем наблюдались при исследованиях, проведенных Ortiz и соавт., 2004; Mupparapu & Singer, 2004, 2006; Silberman и соавт., 2006. Поскольку часто существует сообщение между инвагинацией и пульпой зуба, пульпа зуба также в течение короткого времени вовлекается в воспалительные процессы (Rotstein и соавт., 1987; Ridell и соавт., 2001).
Если инвагинация сообщается с пародонтом в области верхушки корня (апекса), то в результате вторичной восходящей инфекции может возникнуть пульпит. Поэтому при такой аномалии чрезвычайно важны своевременная постановка диагноза и проведение профилактических мероприятий (Tsurumachi, 2004; Mupparapu & Singer, 2004, 2006).
Даже при отсутствии субъективных жалоб в области таких зубов, при обнаружении инвагинации или при последующих профилактических осмотрах необходимо проверять жизнеспособность пульпы зуба (чувствительность), а также регулярно проводить рентгенологический контроль.
Только рентгенограмма дает возможность подтвердить наличие аномалии dens invaginatus (Jung, 2004; Mupparapu & Singer, 2004). Однако, согласно исследованиям Renger (1981) и Gotoh (1979), на рентгенограммах не всегда удается распознать инвагинации.
По рентгенограмме можно оценить тип и протяженность инвагинации, а также состояние периапикальных тканей и анатомические особенности верхушечного отверстия. Сообщения с пульпой зуба и пародонтом отображаются на рентгенограмме в зависимости от выбранной проекции. В настоящее время существует также возможность получения трехмерного изображения при помощи дентальной трехмерной цифровой томографии (DVT). В некоторых случаях для получения более точной картины аномалии целесообразно применять этот метод рентгенологического исследования.
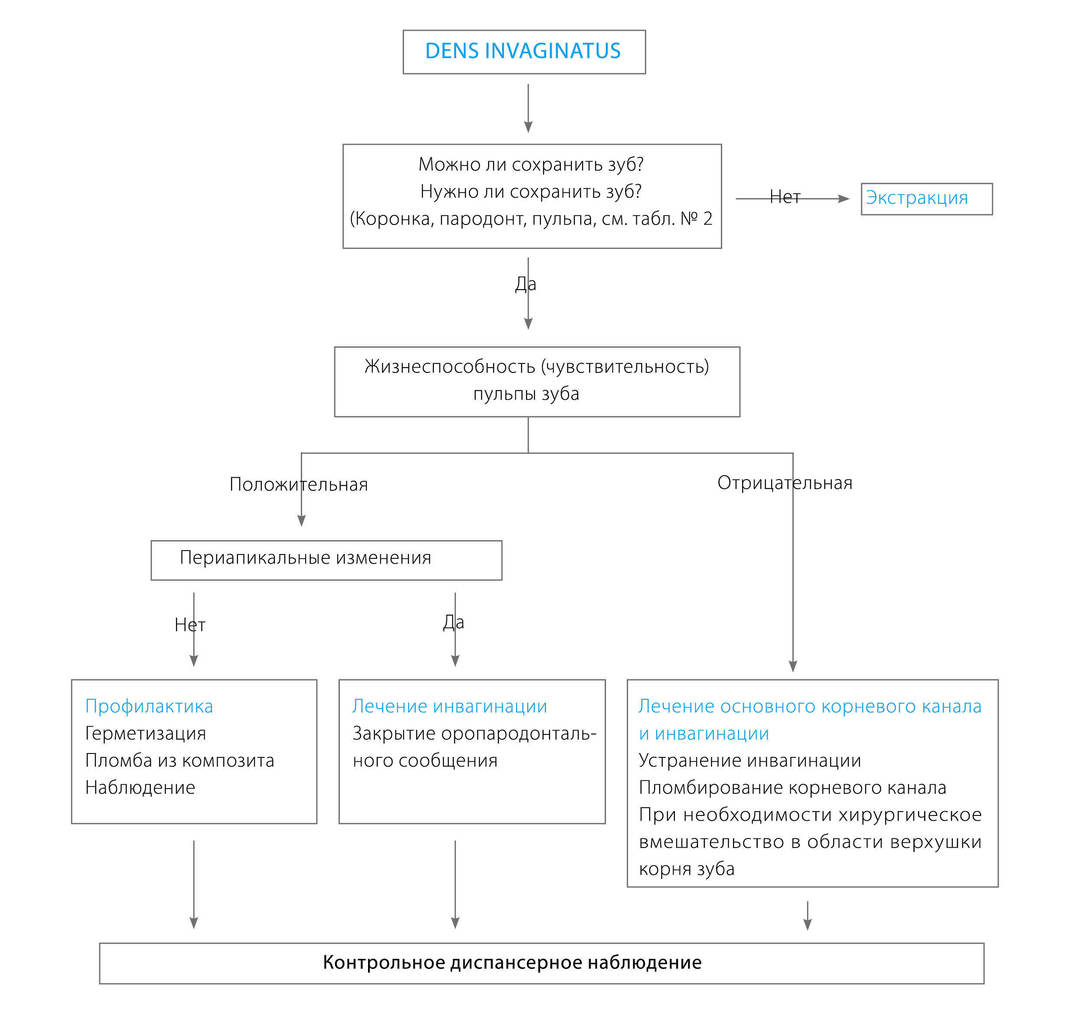
Перед проведением лечения следует также измерить глубину зубодесневых карманов и проверить возможность восстановления коронки зуба, т. е. уточнить, можно и нужно ли сохранить зуб. Рекомендации по диагностике аномалии dens invaginatus обобщены в таблице № 2.
(Табл. № 2). Перечень вопросов для диагностики аномалии dens invaginatus
Постановка диагноза dens invaginatus
- Обратить особое внимание на состояние боковых резцов. Если имеется инвагинация, то необходимо обследовать одноименные зубы на противоположной стороне челюсти, а также братьев, сестер, родителей или детей пациента!
Коронка
- Форма коронки
- Вид, положение инвагинации
- Протяженность, качество имеющихся реставраций
- Можно ли восстановить зуб?
Пародонт
- Положение зуба в зубной дуге
- Форма корня
- Вид, положение инвагинации
- Глубина зубодесневых карманов при зондировании
- Анамнез: болезненные ощущения, свойственные воспалению пародонта
- Можно ли / нужно ли сохранить зуб?
Пульпа, апикальный пародонт
- Жизнеспособность (чувствительность) пульпы
- Вид, положение инвагинации
- Состояние периапикальных тканей
- Анамнез: характерные для пульпита боли
- Есть ли необходимость в проведении эндодонтического лечения?
- Возможно ли проведение эндодонтического лечения?
Лечение
Лечение прежде всего направлено на профилактику, т. е. на сохранение жизнеспособности пульпы зуба (витальности). Возможные методы лечения так же разнообразны, как и формы проявления аномалии dens invaginatus. Лечение иногда бывает затруднительным и зависит от многих факторов:
- сохранение жизнеспособности пульпы и состояние периапикальных тканей;
- внутренняя и наружная конфигурация зуба (проходимость каналов, сложность строения, апикальная морфология);
- кооперативность пациента;
- функция и эстетика (Rotstein и соавт., 1987).
Чтобы разобраться в сложных анатомических особенностях аномалии dens invaginatus, лечащему врачу-стоматологу необходимы определенные знания и навыки. Полезными и абсолютно необходимыми при проведении лечения являются:
- модифицированные техники разработки и пломбирования корневых каналов;
- применение специального инструментария (например, ультразвуковых насадок) и операционного стоматологического микроскопа (Girsch & McClammy, 2002; Jung, 2004).
Целесообразно направлять таких пациентов к специализирующимся на эндодонтии врачам-стоматологам.
Далее будут отображены возможные варианты лечения, которые зависят от результатов обследования (рис. 10).
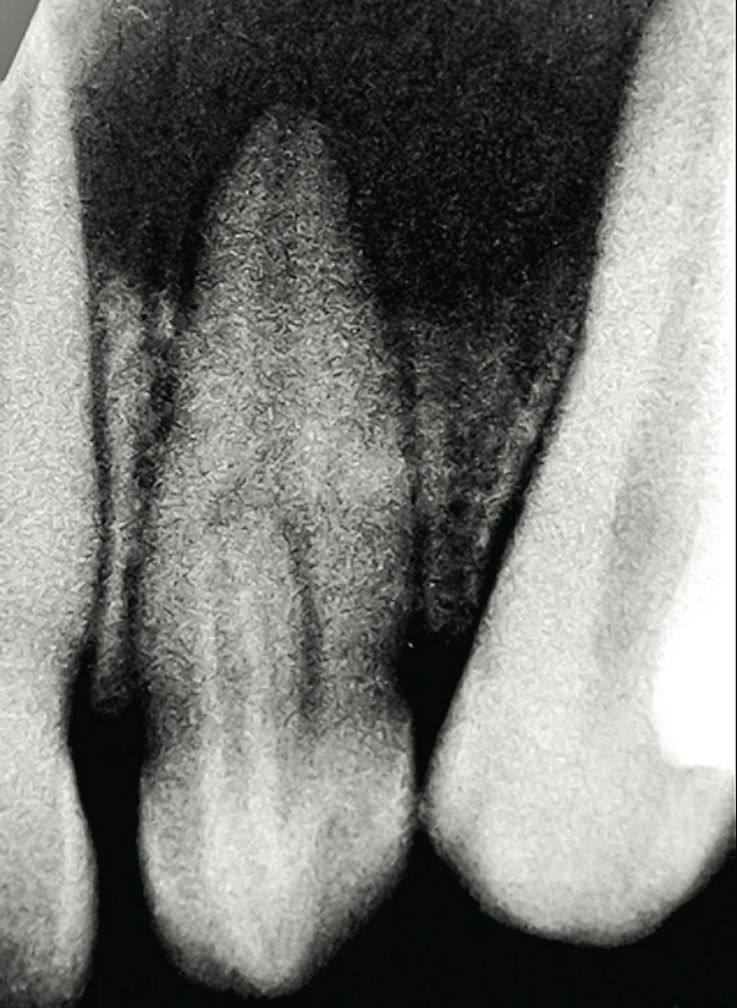
Рис. 10а. Пример проведения лечения: лечение инвагинации и эндодонтическое лечение корневого канала. 22-й зуб с инвагинацией II типа по Oehlers и разрежением в области периапикальных тканей. После устранения инвагинации и проведения эндодонтического лечения корневого канала (верхушечное отверстие закрыто при помощи МТА) жалоб нет. Состояние через десять месяцев после пломбирования канала: на рентгенограмме определяется восстановление структуры костных тканей в области большого костного дефекта (реоссификация).
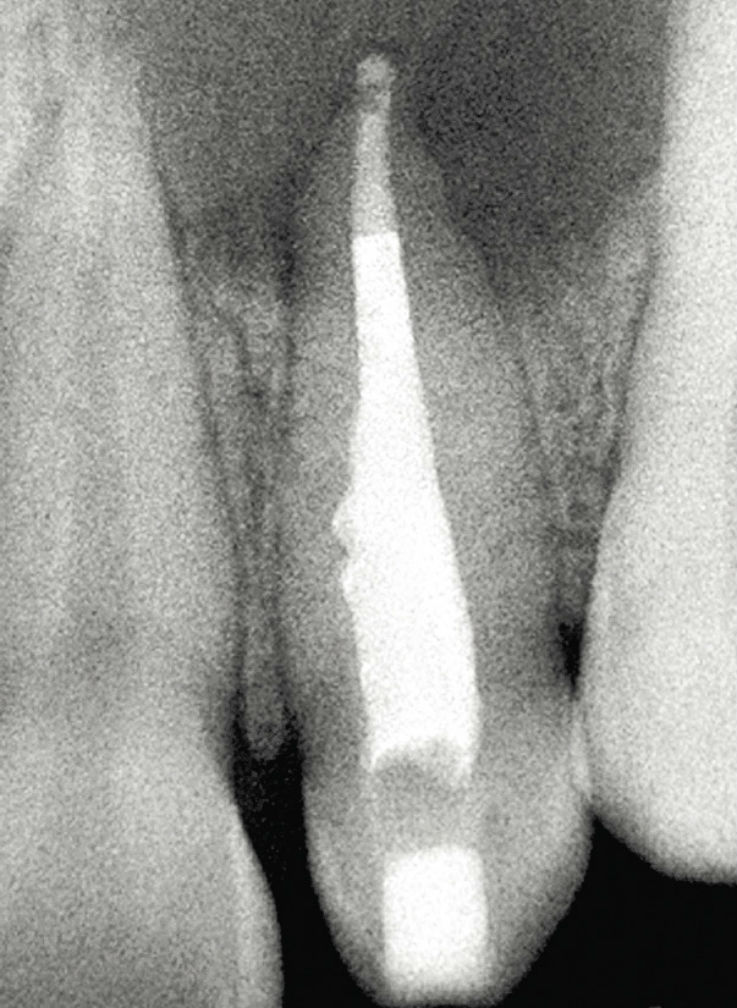
Рис. 10б. Пример проведения лечения: лечение инвагинации и эндодонтическое лечение корневого канала. 22-й зуб с инвагинацией II типа по Oehlers и разрежением в области периапикальных тканей. После устранения инвагинации и проведения эндодонтического лечения корневого канала (верхушечное отверстие закрыто при помощи МТА) жалоб нет. Состояние через десять месяцев после пломбирования канала: на рентгенограмме определяется восстановление структуры костных тканей в области большого костного дефекта (реоссификация).
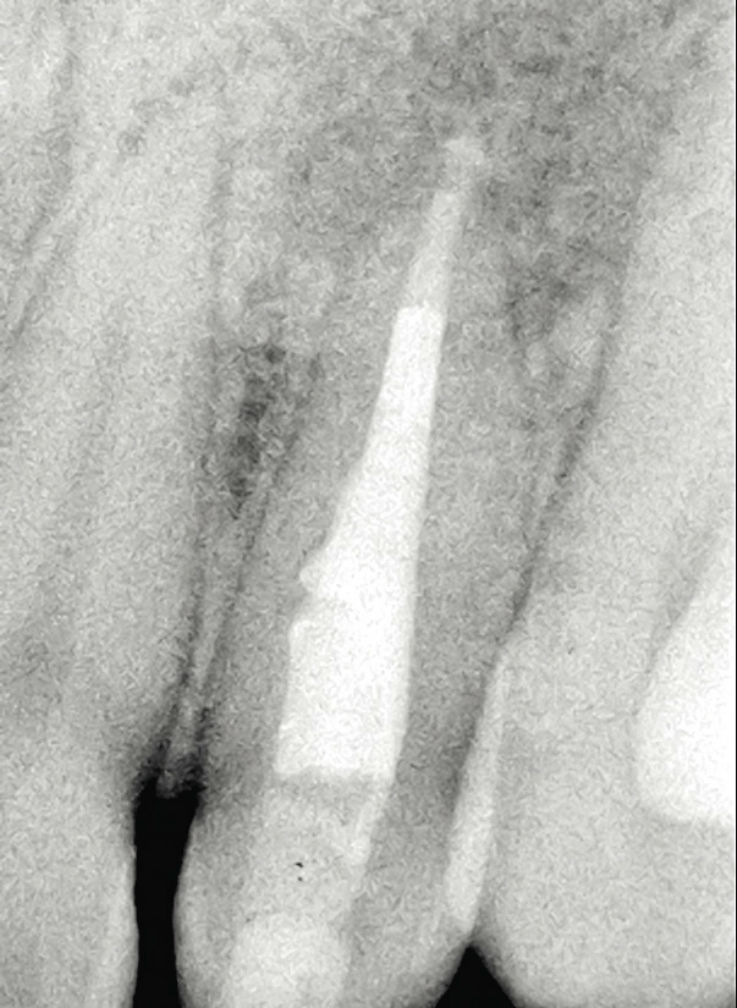
Рис. 10в. Пример проведения лечения: лечение инвагинации и эндодонтическое лечение корневого канала. 22-й зуб с инвагинацией II типа по Oehlers и разрежением в области периапикальных тканей. После устранения инвагинации и проведения эндодонтического лечения корневого канала (верхушечное отверстие закрыто при помощи МТА) жалоб нет. Состояние через десять месяцев после пломбирования канала: на рентгенограмме определяется восстановление структуры костных тканей в области большого костного дефекта (реоссификация).
Для облегчения выбора метода лечения можно пользоваться схемой, представленной на рисунке 11.
А — жалоб относительно данного зуба нет, жизнеспособность пульпы сохранена, изменений в перирадикулярной области нет
Если по клиническим и рентгенологическим признакам установлено наличие инвагинации, но не обнаруживается патологических изменений, то необходимо провести профилактические мероприятия. Рекомендуется герметизация инвагинации при помощи композита или материала для герметизации фиссур (Chawla & Tewari, 1977; Rotstein и соавт., 1987; Hülsmann, 1995b, 1997; Jung, 2004; Alani & Bishop, 2008). Если имеются инвагинации с изменениями наружной формы корня зуба, то можно также провести хирургическое пародонтологическое лечение (сошлифовка, покрытие композитом, применение мембран).
Соблюдение пациентом хорошей гигиены полости рта имеет такое же большое значение, как проведение регулярных клинических и рентгенологических контрольных обследований. Проникновение микроорганизмов из коронковой части зуба в корневой канал (leakage) может вызывать осложнения, приводящие впоследствии к некрозу пульпы или к изменениям в области пародонта.
Поэтому Ridell и соавт. (2001) проводили профилактическое лечение инвагинации (покрытие лайнерами на основе гидроксида кальция и пломбирование инвагинации при помощи амальгамы, композита или стеклоиномерного цемента) и в результате добивались успеха в 88,7 % случаев. Однако в нашей клинике этот метод не нашел применения.
Б — зуб с жизнеспособной пульпой, перирадикулярные изменения
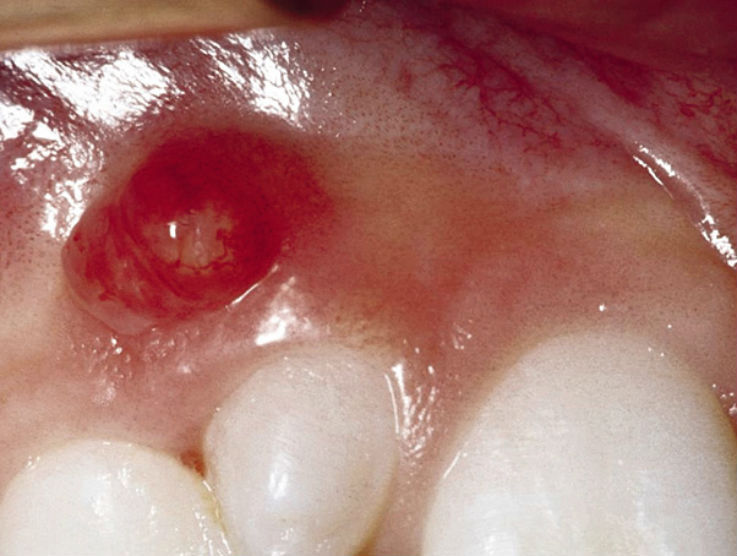
Если жизнеспособность пульпы зуба сохранена, но на рентгенограмме отмечается разрежение в области периапикальных тканей, то можно заключить, что внутрь инвагинации проникла инфекция, и имеется сообщение с пародонтом в апикальной или латеральной области (III тип инвагинации по классификации Ohlers). В таких случаях показано так называемое лечение инвагинации (Gonçalves и соавт., 2002; Nallapati, 2004; Tsurumachi, 2004).
Жизнеспособность пульпы сохраняется, проводится очистка оропародонтального сообщения и в зависимости от ситуации закрытие его при помощи композита, гуттаперчи и силера или МТА (пример клинического случая, рис. 9). Поскольку инвагинация внутри выстлана эмалью, возможности применения обычных инструментов для разработки корневых каналов довольно ограниченны.
При применении вращающихся инструментов или ультразвуковых насадок в процессе лечения происходит некоторое выделение тепла. Кроме того, через невыявленные сообщения с пульпой бактерии могут проникать в эндодонт.
Поэтому следует регулярно контролировать жизнеспособность пульпы зуба (витальность). После проведения лечения в этих случаях также необходим сначала регулярный и частый, а впоследствии — плановый диспансерный контроль, при котором проверяется сохранение жизнеспособности пульпы (чувствительности) зуба и изготавливаются контрольные рентгенограммы.
В — жизнеспособность пульпы не сохранена, наличие или отсутствие изменений в области периапикальных тканей
Зуб с нежизнеспособной (девитальной) пульпой и, возможно, с разрежением в области периапикальных тканей. Это чаще всего происходит при инвагинациях II типа, когда в результате втяжения тканей инфекция проникает в пульпу зуба и приводит к ее некрозу. В таких случаях необходимо провести эндодонтическое лечение как в области пульпы зуба, так и в области инвагинации (Khabbaz и соавт., 1995; Jung, 2004).
Как правило, в таких ситуациях целесообразнее и проще полностью устранить инвагинацию (Girsch & McClammy, 2002; Pai и соавт., 2004; Silberman и соавт., 2006) (рис. 10).
В результате полной сошлифовки инвагинации образуется один широкий корневой канал, что дает возможность надлежащим образом осуществить дезинфекцию и пломбирование корневого канала.
Если устранить инвагинацию не представляется возможным, то разработать корневой канал бывает очень сложно. В таком случае проводится лечение как инвагинации, так и корневого канала, который располагается циркулярно между инвагинацией и стенками корня зуба. Дополнительные сложности могут возникать в связи с широким верхушечным отверстием или тонкими стенками корня.
При проведении эндодонтического лечения для временного пломбирования канала с целью поддержания дезинфицирующего действия применяются материалы на основе гидроксида кальция (Rotstein и соавт., 1987; Khabbaz и соавт., 1995; Ridell и соавт., 2001; Nallapati, 2004; Jung, 2004). Для получения трехмерной и герметичной корневой пломбы рекомендуется применять термопластические методы (Rotstein и соавт., 1987; Khabbaz и соавт., 1995).
Для предварительного закрытия широкого верхушечного отверстия некоторые авторы рекомендуют проводить апексификацию, т. е. пломбирование корневого канала материалами на основе гидроксида кальция и оставление временной пломбы на несколько месяцев (Pai и соавт., 2004; Jung, 2004). В настоящее время также рекомендуется применять МТА («Минерал Триоксид Агрегат», фирма «Dentsply / Maillefer», Ballaigues, СН), отличающийся высокой биосовместимостью (Silberman и соавт., 2006) (рис. 10).
Если достигнуть герметичного закрытия методом ортоградного пломбирования не представляется возможным, то после пломбирования канала следует применить хирургический метод лечения, например резекцию верхушки корня (Ortiz и соавт., 2004; Nallapati, 2004).
После завершения эндодонтического лечения проводится герметичная и препятствующая проникновению бактерий реставрация коронки зуба.
Впоследствии необходимо проводить регулярный диспансерный контроль (Ridell и соавт., 2001; Mapparatu & Singer, 2006).
Экстракция зуба с аномалией dens invaginatus бывает необходима лишь в редких случаях. Операция удаления зуба бывает показана только в ситуациях, когда невозможно провести эндодонтическое лечение ни консервативными, ни хирургическими методами, — в следующих случаях:
- сверхкомплектные зубы (мезиоденс);
- недостаточная возможность восстановить клиническую коронку зуба;
- слишком аномальные внутреннее строение или наружная форма корней и очень широкое верхушечное отверстие.
После экстракции зуба проводится замещение образовавшегося дефекта зубного ряда при помощи протезирования, установки имплантата или закрытие дефекта ортодонтическими методами.
Авторы статьи выражают благодарность д-ру Х. Штих (H. Stich) за изготовление гистологических препаратов.
Статья предоставлена журналом официального печатного органа Швейцарской ассоциации врачей-стоматологов (SSO) Schweizer Monatsschrift für Zahnmedizin, № 7, 2009, стр. 697—705.
Перевод Инны Бичегкуевой эксклюзивно для «Дентал Юг».
Список литературы находится в редакции