Зубосохраняющие хирургические вмешательства. Критерии выбора способа лечения с точки зрения прогноза и комплексной оценки клинической ситуации
Повсеместное увлечение имплантологией порой заставляет нас забывать о консервативных зубосохраняющих методах лечения, благодаря которым можно достичь долгосрочного положительного результата. Установить имплантат технически просто, а вот создать биологическую составляющую вокруг него по аналогии с естественным зубами — весьма сложно.
Одним из способов зубосохраняющих операций является хирургическое удлинение клинической коронки зуба (crown lengthening). Этот способ актуален при полностью разрушенной коронке зуба ниже уровня десневого края или кости, поражении корня кариозным процессом или травматическом переломе коронки с целью создания ferul для надежной фиксации ортопедической конструкции.
Существует два основных метода: ортодонтический и хирургический.
Ортодонтический предполагает экструзию с применением ортодонтических аппарартов. Применяется в тех случаях, когда необходимо восстановить контур десны у одного зуба.
Хирургический метод, выполняется по пародонтологическим, ортопедическим и эстетическим показаниям. Операция может проводиться двумя способами: это гингивотомия или гингивоостеотомия. Оба этих способа хирургического вмешательства основаны на понимании концепции биологической ширины (зоны соединительнотканного и эпителиального прикрепления вокруг зуба) с точки зрения обеспечения здоровья тканей пародонта вокруг реставраций или ортопедических конструкций.
По мнению многих авторов, положение края реставрации относительно гребня альвеолярной кости с позиции сохранения биологической ширины и обеспечения здоровья десны является более важным фактором, чем расстояние от края реставрации до десневого края (D. F. Levine, M. Handelsman, N. A. Ravon, Journal of Californian Dental Association, 1999).
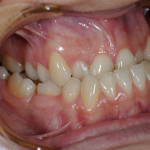
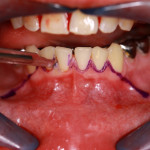
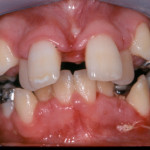
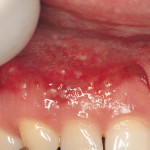
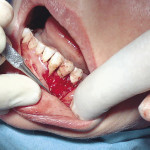
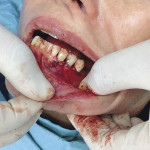
Гингивотомия проводится по эстетическим показаниям в пределах биологической ширины и при толстом биотипе десны для создания симметричного контура маргинального края десны. Наиболее простым и предсказуемым вариантом является гингивотомия с применением лазера (рис. 1, 2).
- Рис. 1
- Рис. 2
Гингивоостеотомия. При расположении края кариозной полости или скола коронки апикальнее десневого края после изготовления реставрации может привести к микроподтеканиям, что в дальнейшем сократит срок службы реставрации, приведет к повреждению тканей пародонта, развитию воспалительных заболеваний и потере костной ткани.
Удлинение клинической коронки зуба посредством гингивоостеоэктомии позволяет устранить пародонтальный карман (при легкой степени пародонтита), сохранить/увеличить высоту прикрепленной слизистой, устранить поддесневой кариес, а также адаптировать форму десны и кости, восстановить биологичекую ширину и обнажить часть зуба, необходимую для работы. Необходимо сохранить всю зону прикрепленной десны. Поэтому при проведении внутрибороздкового разреза, при условии здорового пародонта, нет необходимости в гингивотомии. После вмешательства ортопедическую конструкцию можно изготовить через 4—6 недель.
Клинический случай № 1
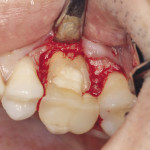
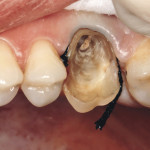
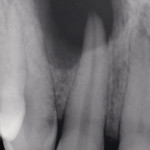
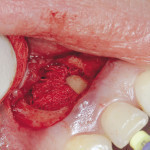
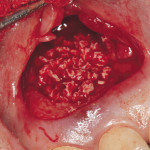
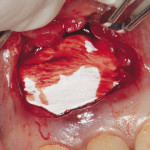
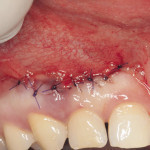
Пациент обратился в клинику по поводу перелома коронки 26 зуба.
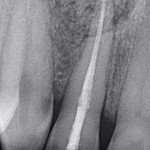
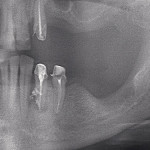
При обследовании: продольный перелом коронки 26 зуба и косой перелом корня в области верхней трети корня, на уровне костной ткани. Ткани зуба состоятельны, обширная композитная реставрация зуба. Патологии пародонта не обнаружено. Перкуссия безболезненна. При рентгеновском обследовании очагов хронического воспаления не обнаружено. Каналы зуба запломбированы до апикальной констрикции.
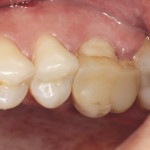
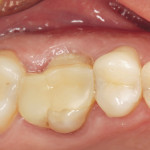
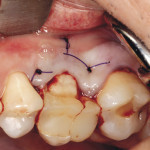
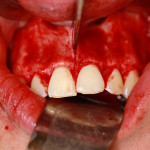
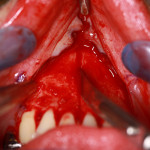
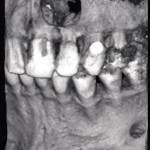
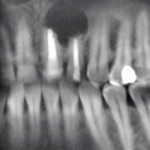
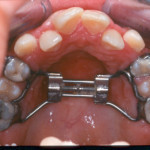
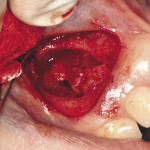
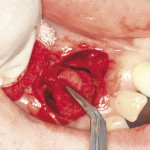
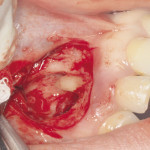
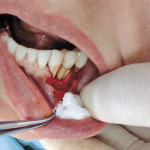
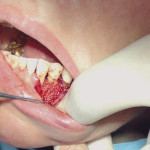
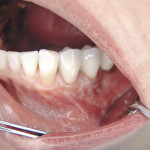
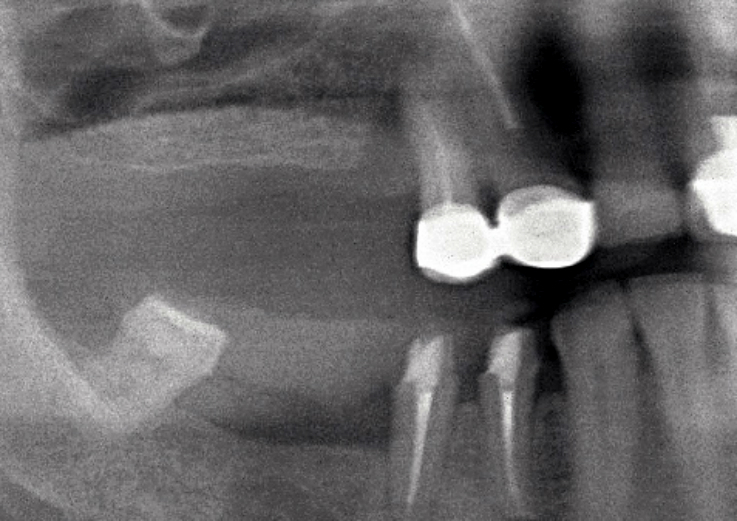
Под инфильтрационной анестезией произведен внутрибороздковый разрез с вестибулярной стороны в области 26, 27 зубов. Отслоен слизисто-надкостничный лоскут до костного края лунки, расщеплен для лучшей мобилизации; оставляем надкостницу для дальнейшего апикального смещения. С помощью пьезохирургического инструмента проведена остеотомия в участке, требующем увеличения биологической ширины. Наложен вертикальный П-образный шов, фиксирующий лоскут к надкостнице, во избежание коронарного смещения, а также в области сосочков. Временная реставрация композитным материалом. Через 6 недель изготовлена постоянная реставрация — накладка из прессованной керамики E-Max (рис. 3—9).
- Рис. 3
- Рис. 4
- Рис. 5
- Рис. 6
- Рис. 7
- Рис. 8
- Рис. 9
Противопоказания к проведению гингивоостеоэктомии:
- глубокие пародонтальные карманы;
- карманы в эстетически значимой зоне;
- высокий риск кариеса;
- гиперчувствительность;
- зубы с прогрессирующей потерей прикрепления;
- зубы с неблагоприятным соотношением коронки и корня;
- эстетическая зона;
- невозможность восстановления коронковой части по причине несостоятельности тканей корня.
При развитии периапикального процесса, особенно у эндодонтически леченных и реставрированных зубов, резекция верхушки корня и ретроградное пломбирование канала — еще один способ, позволяющий сохранить зуб.
Учитывая сложность достижения эстетического результата при ортопедическом лечении на имплантатах в этой области, данный способ становится особенно актуальным, но требует соблюдения показаний:
- корневой канал запломбирован материалами, делающими повторное эндодонтическое лечение невозможным;
- запломбированный корневой канал и наличие в нем металлического предмета (культевой вкладки, отломков инструмента);
- облитерация верхней трети корневого канала;
- каналы с апикальными дельтами или воронкообразным расширением;
- наличие металлокерамических или других коронок или несъемных конструкций в сочетании с вышеперечисленными состояниями;
- необходимость обеспечения доступа к патологическому очагу в случае его расположения за корнем зуба.
Выбор зависит от конкретной ситуации. Например, наличие в проблемном канале внутрикорневой вкладки или штифта, отсутствие материала в канале приводит к необходимости резекции корня до уровня вкладки. В зависимости от величины вкладки длина корня может значительно уменьшиться, что повлияет на стабильность зуба. Аналогичная ситуация при обширном очаге деструкции, когда большая часть корня располагается в полости образования. Но могут быть исключения.
Клинический случай № 2
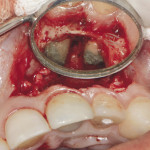
Пациенту в течение последних пяти лет дважды проводилась цистэктомия с резекцией верхушек корней. 22 зуб депульпирован, так как располагался в полости кисты, в 21 зубе внутрикультевая вкладка. На момент обращения беспокоила припухлость в проекции верхушек 21, 22 зубов. Проведено эндодонтическое лечение 22 зуба, противовоспалительная терапия. Хирургическое вмешательство проведено после стихания воспалительных явлений (рис. 10—16).
- Рис. 10
- Рис. 11
- Рис. 12
- Рис. 13
- Рис. 14
- Рис. 15
- Рис. 16
Ввиду полного удаления кисты, хорошей визуализации корней и операционной раны классическую (до уровня костной ткани) резекцию корней решено не проводить. Проведена подготовка верхушки корней под ретроградное пломбирование, костная полость обработана диодным лазером, проведена фотодинамическая терапия (ФДТ) с целью уменьшения бактериальной контаминации раны, костная полость заполнена остеопластическим материалом, резорбируемая мембрана, ушивание.
Учитывая костный дефект и зону эстетики, удаление зубов на данном этапе может привести к необходимости костной пластики дефекта, а также неоднократной пластике мягких тканей для создания удовлетворительной эстетики. Поэтому описанное вмешательство позволит избежать всех этих манипуляций и провести одномоментную постановку имплантатов через 6 месяцев, сохранив объем костной и мягких тканей.
Клинический случай № 3
Пациент обратился с жалобами на припухлость десны в области 12 зуба, которая существует в течение нескольких лет, постепенно увеличивается. Зуб интактный, в анамнезе около 10 лет назад травма. В полости рта в области переходной складки выбухание слизистой, эластической консистенции, симптом флюктуации положительный.
Сложно провести качественно эндодонтическую подготовку зубов из-за постоянного отделяемого из канала. Это является показанием к резекции и ретроградному пломбированию. Эндодонтическую подготовку решено провести после опорожнения очага. Произведен полулунный разрез, цистэктомия. Полость выполнена марлевым тампоном. Проведена эндодонтическая подготовка канала под визуальным контролем благодаря тому, что рана не ушита, а полость затампонирована с целью гемостаза и визуализации апекса.
После обтурации канала костная полость обработана диодным лазером с целью удаления остатков оболочки кисты, ФДТ, заполнена остеопластическим материалом, изолирована резербируемой мембранной и ушита. Ввиду благоприятных условий для проведения эндодонтического лечения резекции и ретроградного пломбирования не проводилось. Диагноз «радикулярная киста верхней челюсти» подтвержден патогистологическим исследованием (рис. 17—26).
- Рис. 17
- Рис. 18
- Рис. 19
- Рис. 20
- Рис. 21
- Рис. 22
- Рис. 23
- Рис. 24
- Рис. 25
- Рис. 26
Пародононтологические вмешательства. Полиэтиологичность заболеваний пародонта, необходимость комплексной оценки ситуации делает непрогнозируемыми хирургические способы лечения пародонтита. Вмешательства ограничены областью фуркации и закрытием рецессий.
При выборе способа лечения залогом успеха будет верная оценка пародонтального статуса, возможность нормализовать окклюзию и обеспечить поддерживающую терапию. Выбор метода хирургического лечения зависит от типа костного дефекта. Наиболее вероятно достижение результата при трех- и четырехстеночных дефектах, а также дегисценциях.
Клинический случай № 4
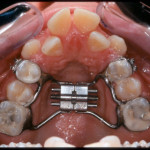
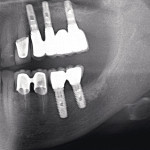
Пациентке проведена трехмерная реконструкция альвеолярного отростка в области 36, 37 зубов костными блоками из ветви нижней челюсти. В области 35, 34 лоскутная операция методом направленной регенерации ткани (НТР). Клинически определялся трехстеночный костный дефект.Результат стабилен в течение 4 лет (рис. 27—34).
- Рис. 27
- Рис. 28
- Рис. 29
- Рис. 30
- Рис. 31
- Рис. 32
- Рис. 33
- Рис. 34
Проблема метода НТР — сложность обеспечения герметизма операционной раны до момента образования прикрепления вокруг зуба и восстановление периодонта.
Клинический случай № 5
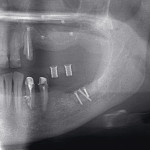
Частичная вторичная адентия верхней челюсти, с дистальной поверхности 15 зуба пародонтальный карман (ПК) 5 мм, подвижность зуба 2—3-й степени. Одномоментно с постановкой имплантатов в позицию 16, 17 зубов проведено устранение пародонтального кармана 15 зуба методом НТР. Контрольная рентгенограмма проведена через 6 месяцев после вмешательства. Подвижности зуба нет, пародонтальный карман не определяется (рис. 35).
Итак, основной критерий выбора метода лечения — минимальное инвазивное вмешательство с долгосрочным прогнозируемым результатом. В этом случае можно сделать выбор в пользу зубосохраняющих операций или альтернативного лечения.